Из печени выходят правый и левый печёночные протоки, сливающиеся в воротах в общий печёночный проток. В результате его слияния с пузырным протоком образуется общий жёлчный проток.
Общий жёлчный проток проходит между листками малого сальника кпереди от воротной вены и справа от печёночной артерии. Располагаясь кзади от первого отдела двенадцатиперстной кишки в желобке на задней поверхности головки поджелудочной железы, он входит во второй отдел двенадцатиперстной кишки. Проток косо пересекает заднемедиальную стенку кишки и обычно соединяется с главным протоком поджелудочной железы, образуя печёночно-поджелудочную ампулу (фатерову ампулу). Ампула образует выпячивание слизистой оболочки, направленное в просвет кишки, - большой сосочек двенадцатиперстной кишки (фатеров сосочек). Примерно у 12-15% обследованных общий жёлчный проток и проток поджелудочной железы открываются в просвет двенадцатиперстной кишки раздельно.
Размеры общего жёлчного протока при определении разными методами оказываются неодинаковыми. Диаметр протока, измеренный при операциях, колеблется от 0,5 до 1,5 см. При эндоскопической холангиографии диаметр протока обычно менее 11 мм, а диаметр более 18 мм считается патологическим. При ультразвуковом исследовании (УЗИ) в норме он ещё меньше и составляет 2-7 мм; при большем диаметре общий жёлчный проток считается расширенным.
Часть общего жёлчного протока, проходящая в стенке двенадцатиперстной кишки, окружена валом продольных и круговых мышечных волокон, который называется сфинктером Одди.
Жёлчный пузырь - грушевидный мешок длиной 9 см, способный вмещать около 50 мл жидкости. Он всегда располагается выше поперечной ободочной кишки, прилегает к луковице двенадцатиперстной кишки, проецируясь на тень правой почки, но располагаясь при этом значительно спереди от неё.
Любое снижение концентрационной функции жёлчного пузыря сопровождается уменьшением его эластичности. Самым широким его участком является дно, которое располагается спереди; именно его можно пропальпировать при исследовании живота. Тело жёлчного пузыря переходит в узкую шейку, которая продолжается в пузырный проток. Спиральные складки слизистой оболочки пузырного протока и шейки жёлчного пузыря называются заслонкой Хайстера. Мешотчатое расширение шейки жёлчного пузыря, в котором часто образуются жёлчные камни, носит название кармана Хартмана.
Стенка жёлчного пузыря состоит из сети мышечных и эластических волокон с нечётко выделенными слоями. Особенно хорошо развиты мышечные волокна шейки и дна жёлчного пузыря. Слизистая оболочка образует многочисленные нежные складки; железы в ней отсутствуют, однако имеются углубления, проникающие в мышечный слой, называемые криптами Люшки. Подслизистого слоя и собственных мышечных волокон слизистая оболочка не имеет.
Синусы Рокитанского-Ашоффа - ветвистые инвагинации слизистой оболочки, проникающие через всю толщу мышечного слоя жёлчного пузыря. Они играют важную роль в развитии острого холецистита и гангрены стенки пузыря.
Кровоснабжение. Жёлчный пузырь снабжается кровью из пузырной артерии. Это крупная, извилистая ветвь печёночной артерии, которая может иметь различное анатомическое расположение. Более мелкие кровеносные сосуды проникают из печени через ямку жёлчного пузыря. Кровь из жёлчного пузыря через пузырную вену оттекает в систему воротной вены.
Кровоснабжение супрадуоденального отдела жёлчного протока осуществляется в основном сопровождающими его двумя артериями. Кровь в них поступает из гастродуоденальной (снизу) и правой печёночной (сверху) артерий, хотя возможна их связь и с другими артериями. Стриктуры жёлчных протоков после повреждения сосудов можно объяснить особенностями кровоснабжения жёлчных протоков.
Лимфатическая система. В слизистой оболочке жёлчного пузыря и под брюшиной находятся многочисленные лимфатические сосуды. Они проходят через узел у шейки жёлчного пузыря к узлам, расположенным по ходу общего жёлчного протока, где соединяются с лимфатическими сосудами, отводящими лимфу от головки поджелудочной железы.
Иннервация. Жёлчный пузырь и жёлчные протоки обильно иннервированы парасимпатическими и симпатическими волокнами.
Развитие печени и жёлчных протоковПечень закладывается в виде полого выпячивания энтодермы передней (двенадцатиперстной) кишки на 3-й неделе внутриутробного развития. Выпячивание разделяется на две части - печёночную и билиарную. Печёночная часть состоит из бипотентных клеток-предшественниц, которые затем дифференцируются в гепатоциты и дуктальные клетки, образующие ранние примитивные жёлчные протоки - дуктальные пластинки. При дифференцировке клеток в них изменяется тип цитокератина. Когда в эксперименте удаляли ген c-jun, входящий в состав комплекса активации генов API, развитие печени прекращалось. В норме быстрорастущие клетки печёночной части выпячивания энтодермы перфорируют смежную мезодермальную ткань (поперечную перегородку) и встречаются с растущими в её направлении капиллярными сплетениями, исходящими из желточной и пупочной вен. Из этих сплетений в дальнейшем образуются синусоиды. Билиарная часть выпячивания энтодермы, соединяясь с пролиферирующими клетками печёночной части и с передней кишкой, образует жёлчный пузырь и внепеченочные жёлчные протоки. Жёлчь начинает выделяться приблизительно на 12-й неделе. Из мезодермальной поперечной перегородки образуются гемопоэтические клетки, клетки Купфера и клетки соединительной ткани. У плода печень выполняет в основном функцию гемопоэза, которая в последние 2 мес внутриутробной жизни затухает, и к моменту родов в печени остаётся только небольшое количество гемопоэтических клеток.
Представлены внутрипеченочными и внепеченочными желчными протоками. Первые из них - это междольковые желчные протоки, в которые желчь поступает из желчных капилляров. Стенка междольковых желчных протоков состоит из однослойного кубического или цилиндрического (в более крупных протоках) эпителия и тонкого слоя рыхлой соединительной ткани.
Внепеченочные желчевыводящие пути включают печеночные, пузырный и общий желчный протоки. Стенка их состоит из слизистой, мышечной и наружной оболочек. Просвет протоков выстилает высокий призматический эпителий, в котором, наряду с каемчатыми призматическими, эпителиоцитами имеются бокаловидные экзокриноциты и единичные эндокриноциты.
В мышечной оболочке при впадении протоков в желчный пузырь и двенадцатиперстную кишку находятся сфинктеры, регулирующие поступление желчи в эти органы.
Желчный пузырь . Стенка состоит из слизистой, мышечной и адвентициальной оболочек. Слизистая оболочка образует многочисленные складки и крипты. Высокопризматический поверхностный эпителий обладает способностью всасывать воду и соли из желчи, что приводит к повышению концентрации желчного пигмента, холестерина и солей желчных кислот в пузырной желчи.
В составе эпителия присутствуют поверхностные эпителиоциты , бокаловидные экзокриноциты, продуцирующие слизь, и базальные клетки (камбиальные). В собственной соединительнотканной пластинке слизистой оболочки располагаются жировые, плазматические и тучные клетки. Мышечная оболочка желчного пузыря состоит из преимущественно циркулярно расположенных гладких мышечных клеток.
Сокращение мышечной ткани регулируется гормоном холецистокинином , который вырабатывается эндокриноцитами кишечного эпителия. Желчь поступает в кишечник порциями. Адвентициальная оболочка желчного пузыря представлена волокнистой соединительной тканью. Со стороны брюшной полости стенку желчного пузыря покрывает серозная оболочка.
 1 - пузырный проток; 2 - общий желчный проток; 3 - желчный пузырь; 4 - двенадцатиперстная кишка; 5 - панкреатический проток.
1 - пузырный проток; 2 - общий желчный проток; 3 - желчный пузырь; 4 - двенадцатиперстная кишка; 5 - панкреатический проток.
а - Желчевыводящие пути в норме.
б,в - Наиболее распространенные варианты анатомии желчевыводящих путей: длинный пузырный проток впадает в общий печеночный проток внутри головки поджелудочной железы (б),
общий желчный проток и панкреатический проток впадают в двенадцатиперстную кишку раздельно (в)
Видео урок анатомии внепеченочных желчных путей
При проблемах с просмотром скачайте видео со страницы Оглавление темы "Сердечно-сосудистая система. Дыхательная система.":Анатомия желчных путей включает анатомию желчных протоков (внутрипеченочных и внепеченочных), анатомию желчного пузыря.
Тени от камней желчного пузыря;
Рубцы на передней брюшной стенке;
Отсутствие опыта у специалиста и др.
Несмотря на определенные трудности субъективного и объективного характера, эхография в большинстве случаев дает быструю и ценную информацию о норме и патологии внепеченочных желчных протоков и является методом выбора.
Патология
Пороки развития
Атрезия желчных протоков
Тяжелая патология, которая встречается редко и диагностируется в период новорожденности. Основной признак, заставляющий врача прибегнуть к исследованию желчных путей, - это желтуха, проявляющаяся у ребенка в момент рождения и быстро прогрессирующая. Атрезия желчных протоков может проявляться очагово, когда поражены протоки части печени, на эхограмме желчные протоки представлены в виде тонких эхогенных, чаще извилистых, тяжей. Если имеется атрезия только дистальных отделов , вышележащие их участки расширены и видны как анэхогенные извилистые трубки. При диффузном поражении , когда патология охватывает все внутрипеченочные желчные протоки, а иногда и внепеченочные, в па ренхиме печени лоцируется множество переплетающихся тонких эхогенных линий.
Эхография при этой патологии высокоинформативна, позволяет определить степень недоразвития желчного пузыря и желчных путей, провести дифференциацию с физиологической и гемолитической желтухой , септическими заболеваниями , послеродовым гепатитом и другими заболеваниями новорожденных, а также селектировать больных для инвазивных методов исследования.
 Аномалия развития пузырного протока
Аномалия развития пузырного протока
 Аномалия развития пузырного протока
Аномалия развития пузырного протока
Встречается крайне редко и относится к различным типам соединения пузырного протока с печеночными, это также изгибы, сужения, расширения и добавочные пузырные протоки. Для выявления данной патологии эхография мало - или почти неинформативна. Диагностика осуществляется инвазивными методами . Определенный интерес для эхографии представляет отсутствие пузырного протока.
 Отсутствие пузырного протока
Отсутствие пузырного протока
 Отсутствие пузырного протока
Отсутствие пузырного протока
Встречается редко. При этом желчный пузырь чаще имеет округлую форму, вместо пузырного протока лоцируется эхогенный тяж, а в стенке лоцируется анэхогенная дорожка, связанная с общим желчным протоком, функционирование которого хорошо видно при приеме желчегонного завтрака . При наличии конкрементов они легко попадают в общий желчный проток и, скапливаясь, значительно и извилисто расширяют его, что приводит к механической желтухе.
Аномалии развития магистральных желчных протоков
Различают аномалии желчных протоков, гипоплазии желчных протоков, врожденную перфорацию общего желчного протока и кистозное расширение желчных протоков, которые мало отражаются на желчевыделении в детском возрасте и проявляются лишь в старшем возрасте.
Эхографический интерес представляет лишь кистозное расширение желчных протоков. К этой патологии относят: кистозное одновременное расширение как вне-, так и внутрипеченочных желчных протоков (болезнь Кароли) . Проявляется в виде неравномерных очаговых или диффузных расширений протоков, которые эхографически легко диагностируются, хотя иногда их можно спутать с метастазами печени.
 Следует отметить, что врожденное расширение протоков, особенно у взрослых, трудно дифференцировать от такового при сдавлении протоков раковой опухолью , увеличенными лимфоузлами или при закупорке камнем. В этих случаях почти всегда удается найти причину, так как присутствует механическая желтуха.
Следует отметить, что врожденное расширение протоков, особенно у взрослых, трудно дифференцировать от такового при сдавлении протоков раковой опухолью , увеличенными лимфоузлами или при закупорке камнем. В этих случаях почти всегда удается найти причину, так как присутствует механическая желтуха.
Обычно эта аномалия сочетается с фиброзными изменениями печени, являющимися причиной гепатомегалии и портальной гипертензии.
Кисты общего желчного протока
Могут отмечаться в виде расширения на всем протяжении протока, бокового расширения общего желчного протока (врожденный дивертикул) , связанного с ним ножкой различной ширины (мы наблюдали эту патологию у 5 больных), и в виде холедохоцеле - дилатация лишь внутридуоденальной части общего желчного протока, которая лоцируется как овально-удлиненное, гипоэхогенное, с неровными контурами образование, связанное со стенкой двенадцатиперстной кишки.
 Камни желчных протоков
Камни желчных протоков
 Камни желчных протоков
Камни желчных протоков
Одна из наиболее часто встречающихся патологий внутри- и внепеченочных протоков - камни. Вопрос эходиагностики камней внутрипеченочных протоков сложен, так как из-за трудности уточнения места и глубины локации протока с камнем эти больные редко подвергаются хирургическому лечению , может быть, и потому, что редко присутствует клиника. Являются находкой эхографиста. Их бывает очень трудно отличить от кальцификатов паренхимы печени, которые могут лоцироваться в любом участке. Единственный отличительный признак при камне 10-15 мм - за ним лоцируются эхонегативная дорожка и расширенный участок протока.


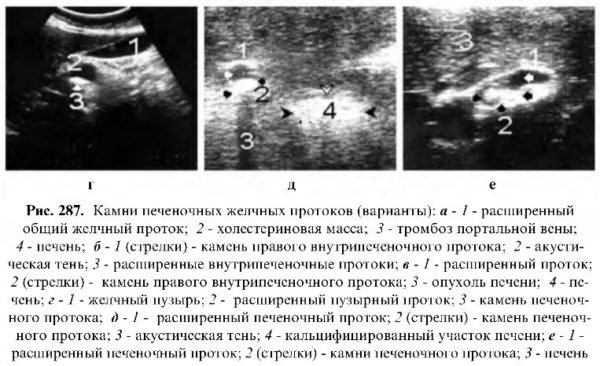
 Камни общепеченочных желчных протоков
Камни общепеченочных желчных протоков

 Камни общепеченочных желчных протоков
Камни общепеченочных желчных протоков
Камни общепеченочных протоков чаще располагаются ближе к воротам печени, то есть в месте перехода в общежелчный проток; обычно они небольших размеров (до 0.5 - 0.7 см), округлой или овальной формы, чаще с ровными контурами, высокоэхогенны, но редко оставляют акустическую тень в отличие от больших кальцификатов паренхимы печени. Рядом с камнем лоцируется участок расширенного протока (эхонегативная дорожка).
При полной закупорке протока значительно расширяются его проксимальный отдел и протоки третьего порядка данной доли. Следует отметить, что бывает очень трудно определить общепеченочный проток какой доли поражен. По нашим данным, чаще поражается левый общепеченочный проток.
Камни общего желчного протока
В большинстве случаев камни попадают в общий желчный проток из желчного пузыря и редко (1-5%) образуются непосредственно в протоке.
Частота поражения составляет до 20% от общего количества больных с желчекаменной болезнью. Камни протока могут быть единичные и множественные, разной величины и формы, но чаще округлые, разной эхогенности и редко оставляют акустическую тень. Проток может быть дистально или проксимально расширен; при частичной закупорке протока вызывается преходящая, при полной закупорке - стабильная механическая желтуха. При закупорке камнем терминального отдела протока возникает желчная гипертензия, приводящая к значительным расширениям внепеченочных и частично внутрипеченочных протоков.
В этих случаях желтуха временно может исчезнуть.
 Холангит
Холангит
 Холангит
Холангит
Острое или хроническое воспаление внутри- и внепеченочных желчных путей.
Основная причина возникновения - это холестаз при холедохолитиазе и инфицированная желчь. Воспаление желчных протоков в клинической практике встречается часто, однако трудно и редко диагностируется. Эхографически при холангитах протоки неравномерно линейно расширены, стенки при катаральной форме гомогенно утолщены, слабоэхогенные (отечны), при гнойном - неравномерно утолщены, эхогенны и расширены. Иногда в их просвете удается лоцировать эхогенное содержимое - гнойную желчь. При этой форме всегда присутствует специфическая клиническая картина : повышение температуры тела до фибрильной, озноб, тяжесть и тупые боли в области правого подреберья, тошнота, возможно рвота.
В связи с повреждением паренхимы печени и холестазом появляется желтуха.
При прогрессировании в стенках желчных протоков могут образоваться мелкие гнойники, а в паренхиме печени - множественные разных размеров абсцессы.
В процессе эффективного лечения можно наблюдать сужение просвета протоков, утончение стенки, исчезновение содержимого из просвета.
Первичный склерозирующий холангит
Редкое заболевание, доя которого характерно сегментарное или диффузное сужение вне- и внутрипеченочных протоков, приводящее к выраженному холестазу и циррозу печени. Эхографическая картина: значительно повышена эхогенность протоков или перипортальных зон, стенки общего желчного протока утолщены.
Печень имеет пеструю картину - сочетание зон низкой и высокой эхогенности.
![]()
Опухоли желчных протоков
Из доброкачественных опухолей могут встречаться аденомы, папилломы, миомы, липомы, аденофибромы и др. На эхограмме можно выявить опухолевидное образование разных размеров и эхогенности с локализацией в проекции внепеченочных желчных протоков, но чаще в проекции холедоха, без уточнения гистологических форм , дифференциация которых осуществляется при помощи прицельной биопсии участка опухоли.

Рак желчных протоков
 Встречается очень редко (0.1-0.5%), но чаще, чем рак желчного пузыря. Чаще встречаются холангиокарцинома и аденокарцинома, которые могут локализоваться в любом отделе внепеченочных желчных протоков. Чаще отмечен в области фатерова сосочка, в месте соединения печеночного протока с пузырным и в месте соединения обоих печеночных протоков. Эхографическая диагностика затруднена из-за небольших размеров рака. Выделяют две формы роста опухоли:
экзофитную и эндофитную
.
Встречается очень редко (0.1-0.5%), но чаще, чем рак желчного пузыря. Чаще встречаются холангиокарцинома и аденокарцинома, которые могут локализоваться в любом отделе внепеченочных желчных протоков. Чаще отмечен в области фатерова сосочка, в месте соединения печеночного протока с пузырным и в месте соединения обоих печеночных протоков. Эхографическая диагностика затруднена из-за небольших размеров рака. Выделяют две формы роста опухоли:
экзофитную и эндофитную
.
При экзофитной форме опухоль растет в просвете протока и довольно быстро обтурирует его. На начальном этапе на эхограмме лоцируется в виде очагового опухолевидного, чаще эхогенного, небольших размеров образования, выбухающего в просвет протока, с его расширением до и после опухоли.
При эндофитной форме проток постепенно суживается за счет утолщения его стенки и закупоривается, также приводя к механической желтухе.
Учитывая медленный рост и позднее метастазирование в регионарные лимфатические узлы и печень, рак внепеченочных протоков проявляется поздно, когда отмечается механическая желтуха.
Механическая желтуха
 Таким образом, эхография в исследовании желчных протоков является приоритарным методом, который позволяет быстро ответить на многие вопросы, связанные с нормой и патологией желчевыводящих протоков.
Таким образом, эхография в исследовании желчных протоков является приоритарным методом, который позволяет быстро ответить на многие вопросы, связанные с нормой и патологией желчевыводящих протоков.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter .
Внепеченочные желчные протоки – исследования желчных путей
Правый и левый печеночные протоки , выходя из одноименных долей печени, образуют общий печеночный проток. Ширина печеночного протока колеблется от 0,4 до 1 см и составляет в среднем около 0,5 см. Длина желчного протока около 2,5-3,5 см. Общий печеночный проток, соединяясь с пузырным протоком, образуют общий желчный проток. Длина общего желчного протока 6-8 см, ширина 0,5-1 см.
В общем желчном протоке выделяют четыре отдела: супрадуоденальный, расположенный над двенадцатиперстной кишкой, ретродуоденальный, проходящий позади верхнегоризонтальной ветви двенадцатиперстной кишки, рет-ропанкреатический (позади головки поджелудочной железы) и интрамуральный, находящийся в стенке вертикальной ветви двенадцатиперстной кишки (рис. 153). Дистальный отдел общего желчного протока образует большой дуоденальный сосочек (фатеров сосок), расположенный в подслизистом слое двенадцатиперстной кишки. Большой дуоденальный сосочек обладает автономной мышечной системой, состоящей из продольных, циркулярных и косых волокон - сфинктер Одди, не зависящий от мышц двенадцатиперстной кишки. К большому дуоденальному сосочку подходит панкреатический проток, образуя вместе с терминальным отделом общего желчного протока ампулу дуоденального сосочка. Различные варианты взаимоотношений желчного и панкреатического протоков всегда должны быть учтены при выполнении хирургического вмешательства на большом дуоденальном сосочке.

Рис. 153. Строение желчевыводящих путей (схема).
1 - левый печеночный проток; 2 - правый печеночный проток; 3 - общий печеночный проток; 4 - желчный пузырь; 5 - пузырный проток; б _ общий желчный проток; 7 - двенадцатиперстная кишка; 8 - добавочный проток поджелудочной железы (санториниев проток); 9 - большой сосочек двенадцатиперстной кишки; 10 - проток поджелудочной железы (вирсунгов проток).
Желчный пузырь расположен на нижней поверхности печени в небольшом углублении. Большая часть его поверхности покрыта брюшиной, за исключением области, прилежащей к печени. Емкость желчного пузыря составляет около 50- 70 мл. Форма и размеры желчного пузыря могут претерпевать изменения при воспалительных и рубцовых его изменениях. Выделяют дно, тело и шейку желчного пузыря, которая переходит в пузырный проток. Часто у шейки желчного пузыря образуется бухтообразное выпячивание - карман Гартмана. Пузырный проток чаще впадает в правую полуокружность холедоха под острым углом. Другие варианты впадения пузырного протока: в правый печеночный проток, в левую полуокружность общего печеночного протока, высокое и низкое впадение протока, когда пузырный проток на большом протяжении сопровождает общий печеночный проток. Стенка желчного пузыря состоит из трех оболочек: слизистой, мышечной и фиброзной. Слизистая оболочка пузыря образует многочисленные складки. В области шейки пузыря и начальной части пузырного протока они получили название клапанов Гейстера, которые в более дистальных отделах пузырного протока вместе с пучками гладкомышечных волокон образуют сфинктер Люткенса. Слизистая оболочка образует множественные выпячивания, расположенные между мышечными пучками - синусы Рокитанского - Ашоффа. В фиброзной оболочке, чаще в области ложа пузыря, расположены аберрантные печеночные канальцы, не сообщающиеся с просветом желчного пузыря. Крипты и аберрантные канальцы могут быть местом задержки микрофлоры, что обусловливает воспаление всей толщи стенки желчного пузыря.
Кровоснабжение желчного пузыря осуществляется через пузырную артерию, идущую к нему со стороны шейки желчного пузыря одним или двумя стволами от собственной печеночной артерии или ее правой ветви. Известны и другие варианты отхождения пузырной артерии.
Лимфоотток происходит в лимфатические узлы ворот печени и лимфатическую систему самой печени.
Иннервация желчного пузыря осуществляется из печеночного сплетения, образованного ветвями чревного сплетения, левого блуждающего нерва и правого диафрагмального нерва.
Желчь, продуцируемая в печени и поступающая во внепеченочные желчные протоки, состоит из воды (97%), желчных солей (1-2%), пигментов, холестерина и жирных кислот (около 1%). Средний дебит выделения желчи печенью 40 мл/.мин. В межпищеварительный период сфинктер Одди находится в состоянии сокращения. При достижении определенного уровня давления в общем желчном протоке раскрывается сфинктер Люткенса, и желчь из печеночных протоков попадает в желчный пузырь. В желчном пузыре происходит концентрация желчи за счет всасывания воды и электролитов. При этом концентрация основных компонентов желчи (желчных кислот, пигментов, холестерина, кальция) повышается в 5-10 раз от их исходного содержания в печеночной желчи. Пища, кислый желудочный сок, жиры, попадая на слизистую оболочку двенадцатиперстной кишки, вызывают выделения в кровь интестинальных гормонов - холецистокинина, секретина, которые вызывают сокращение желчного пузыря и одновременное расслабление сфинктера Одди. Когда пища покидает двенадцатиперстную кишку и содержимое двенадцатиперстной кишки вновь становится щелочным, прекращается выделение в кровь гормонов, сокращается сфинктер Одди, препятствуя дальнейшему поступлению желчи в кишечник. В сутки в кишечник поступает около 1 л желчи.
Хирургические болезни. Кузин М.И., Шкроб О.С.и др, 1986г.
6256 0
Желчный пузырь имеет грушевидную форму, емкость его составляет 40-70 мл. Он расположен на нижней поверхности печени, в ее сагиттальной борозде и отделяется от печени рыхлым слоем соединительной ткани. Поверхность ЖП покрыта брюшиной, за исключением прилегающей к печени части. Форма и размеры вариабильны и меняются при развитии воспалительных и Рубцовых процессов. В ЖП различают дно, тело и постепенно суживающуюся воронкообразную часть, шейку и проток (ductus cysticus). Шейка вместе с протоком образует угол, открывающийся кверху, кзади и книзу (рисунок 1).
Рисунок 1. Анатомия внепеченочных желчных путей (схема):
1 — дно; 2 — тело; 3 — шейка ЖП; 4 — ПП и клапаны Гейстера: 5 — правый и левый долевые протоки; б — общий печеночный проток; 7 — супродуоденальная; 8 — ретродуоденальная; 9 — панкреатическая части ОЖП; 10 — вирсунгов проток; 11 — головка ПЖ; 12 — фатерова ампула; 13 — фатеров сосочек; 14 — слизистая; 15 — серозная оболочка ДПК
В области шейки и пузырного протока (ПП) из СО образуются множественные спиралевидные складки, из которых формируется клапан Гейстера. В дистальной части ПП из этих складок и кольцевидных мышечных волокон формируется сфинктер Люткенса, который находится в тесной функциональной взаимосвязи с клапаном Гейстера.
Из СО ЖП образуются карманы (синусы Рокитанского—Ашофа). В области перехода шейки на проток образуется выпячивание (карман Гартмана). В просвете ЖП и желчных протоках давление регулируется сфинктером Люткенса и клапаном Гейстера. ПП попадает в ОЖП с правой стороны и под острым углом — в супродуоденальной части его. ПП может попасть и в правый печеночный проток (рисунок 2). ПП на определенном расстоянии может сопровождать общий печеночный проток, что следует учитывать при операции. Из СО до мышечного и даже серозного слоя пузыря тянутся так называемые ходы Лушка. Значение их окончательно не выяснено, однако известно, что они играют отрицательную роль при патологии ЖП. В них часто задерживается инфекция, которая потом распространяется на всю танцу стенки ЖП.

Рисунок 2. Варианты попадания пузырного протока (по Ищенко)
ЖП — не только резервуар для желчи, через его СО и сосудистую сеть всасывается содержимое пузыря, особенно его жидкая часть, в результате чего пузырная желчь бывает гуще, чем печеночная. Так, если печеночная желчь содержит 3-4% плотных компонентов, то в пузырной желчи их содержание составляет 8-20%. Пузырная желчь содержит муцин, благодаря которому пузырная желчь гуще, чем печеночная. В системе желчных путей давление регулируется благодаря ритмической деятельности ЖП. Отток желчи в кишечник происходит соответственно с моментом приема пищи и регулируется нервно-мышечным аппаратом пузыря. Этот процесс зависит и от внутрипузырного давления, которое, в свою очередь, находится в зависимости от секреторного давления печеночной желчи, резорбтивной способности ЖП, тонуса его стенки и функционального состояния сфинктера Одни. Желчь из печени вначале попадает в печеночный и общий желчный протоки. При повышении в них давления до ISO мм вод. ст. открываются клапан Гейстера и сфинктер Люткенса и желчь поступает в ЖП. В расслабленном состоянии давление в ЖП равно 100-140 мм вод. ст. При сокращении пузыря оно может достигать 220-230 мм. Давление в желчных путях и периодическое поступление желчи в ДПК регулируются сфинктером Одди.
За сутки выделяется 600-1200 мл желчи. В межпищеварительном периоде желчь поступает в ДПК в меньшем количестве. Ритмичная деятельность сфинктера Одди зависит от функционального состояния ДПК и степени действия холецистокинина. При повышении тонуса сфинктера Одди (гипертония) для его расслабления и поступления желчи в ДПК необходимо давление минимум 150 мм вод. ст. При превышении сфинктером Одди уровня сопротивляемости 200-320 мм вод. ст. может возникнуть печеночная колика.
Кровоснабжение ЖП осуществляется пузырной артерией (a. cystica), которая отходит от собственной ПА. Пузырная артерия в области шейки ЖП переходит на его стенку одним или двумя стволами.
Отток лимфы из ЖП происходит в лимфатические протоки и узлы, расположенные в области ворот печени.
Иннервация ЖП осуществляется ветвями печеночного сплетения, которое формируется ветвями висцерального сплетения, левого блуждающего и диафрагмального нервов.
Темп выделения желчи в среднем составляет около 40 мл/ч. В межпищеварительной фазе сфинктер Одди находится в сокращенном состоянии. При наличии определенного давления в ОЖП открывается сфинктер Люткенса, и желчь из печеночных протоков попадает в ЖП. Здесь в результате всасывания воды и электролитов происходит сгущение желчи. В результате этого уровень содержания основных компонентов желчи (желчные кислоты, пигменты, холестерин, кальций) повышается в 5-10 раз. Пища, кислый желудочный сок, жиры, попадая в ДПК, вызывают интенсивное выделение ферментов (холецистокинин, секретин), которые приводят к сокращению ЖП и расслаблению сфинктера Одди. Когда пищевые продукты проходят через ДПК и ее содержимое снова становится щелочным, прекращается выделение гормонов, сокращается сфинктер Одди, препятствуя переходу желчи в кишечник. За сутки в кишечник поступает около 1л желчи.
Печеночный и общий желчный протоки (ductus hepaticus и ductus choledochus). Выходя из левой и правой долей печени, оба протока соединяются в области ворот печени, составляя общий печеночный проток. Ширина последнего составляет 0,6-1 см (в среднем 0,5 см), а длина — 2,5-3,5 см. После попадания ПП в печеночный образуется ОЖП (ductus choledochus). Длина холедоха составляет 6-8 см, а диаметр — 0,5-1 см. ОЖП проходит гепатодуоденальную связку, справа от ПА и спереди ВВ, непосредственно по краю перитонеальных листков связки (рисунок 3).

Рисунок 3. Взаимоотношения протоков и сосудов а воротах печени:
I — a. hepatica dextra; 2 — a. cystica: 3 — ductus cysticus; 4 — v. portae; 5 — a. hepatica; 6 — v. cava inferior; 7 — ductus choledochus; 8 — a. gastroduodenalis: 9 — a. hepatica; 10 — a. pancreaticoduodenalis supereior; 11 — a. gastroeiploica dextra; 12 — a. pancreaticoduodenalis inferior; 13 — a. hepatica sinistra; 14 — ductus hepaticus; 15 — aorta; 16—a. splenica; 17 — поверхность разреза ПЖ; 18 — а. и v. mesenterica superior
Выделяют четыре части ОЖП: супрадуоденальную (расположена выше ДПК), ретродуоденальную (проходит по задней части верхней горизонтальной ветви ДПК), панкреатическую, или ретропанкреатическую (проходит по задней части головки панкреаса или через нее) и интрамуральную, или интрадуоденальную (самая короткая). Последняя расположена в толще стенки вертикальной ветви ДПК. ОЖП кончается фатеровой ампулой. В 75% случаев он проходит через ткань ПЖ. ОЖП вместе с вирсунговым протоком открывается на СО нисходящей части ДПК, через находящийся под слизистой БДС (рисунок 4).

Рисунок 4. Схема анатомического строения имтрамурального сегмента ОЖП:
I — стенка ДПК с расположенными в ней интрамуральными частями общего желчного и вирсунгова протоков; II — ПЖ с расположенными в ней интрапанкреатическими частями общего желчного и вирсунгова протоков; 1 — верхний сфинктер ОЖП; 2 — средний сфинктер ОЖП; 3 — нижний сфинктер ОЖП; 4 — сфинктер Вестфаля
БДС имеет автономную мышечную систему, которая состоит из продольно-кольцевидно и в косом направлении расположенных мышечных волокон.
Приблизительно в 15% случаев желчный и панкреатический протоки попадают в просвет ДПК раздельно. Сфинктер Одди регулирует отток желчи в ДПК и препятствует обратному току (рефлюксу) дуоденального содержимого в желчные протоки. Взаимоотношения желчного и панкреатического протоков могут варьировать, что необходимо учитывать во время оперативных вмешательств.
Сосуды гепатодуоденальной связки.
В толще этой связки по внутренней части ОЖП проходит общая ПА. Последняя делится на собственную печеночную и гастродуоденальную артерии. Собственная ПА затем продолжает свой путь спереди ВВ и делится на правую и левую ветви. Из правой ветви отделяется пузырная артерия, которая, пройдя вдоль печеночного протока, по передней части ее приближается к шейке ЖП и разветвляется по ее стенке. Сзади ПА и изнутри ОЖП проходит ВВ. Собирая кровь из селезеночной и брыжеечных вен, она ведет ее в печень. Важное анатомическое значение имеет расположенный в области ворот печени треугольник. Он образуется с одной стороны шейкой ЖП и ПП, а с другой — печеночным протоком и базальной частью печени. В узком пространстве этого треугольника происходят почти все осложнения, встречающиеся во время операции на желчных путях. В пределах этого треугольника поблизости проходят крупные протоки и сосуды, повреждение которых очень опасно для жизни больного. В этой области часто встречаются множественные топографические варианты сосудов и протоков, о которых не только должен знать хирург, выполняющий операцию на желчных путях, но и все манипуляции на протоках он должен осуществлять в условиях точного знания топографических особенностей этого треугольника.





