Altai vabariigi Koš-Agatšski rajooni haiglasse viidi muhkkatku haigestunud kümneaastane poiss, edastab lenta.ru.
Laps sattus piirkonnahaigla nakkusosakonda 12. juulil umbes 40-kraadise soojaga. Praegu on ta keskmise raskusega. «Spetsialistid selgitasid välja, et ta suhtles 17 inimesega, kellest kuus olid lapsed. Kõik nad on paigutatud isolatsiooni ja on vaatluse all. Siiani pole neil nakkuse tunnuseid tuvastatud,” märkis haigla.
Tervishoiutöötajad oletasid, et poiss võis katku saada mägedes asuvas parklas. Märgitakse, et piirkonnas registreeriti haigus marmotidel.
Buboonkatk on nakkushaigus, mis on ajaloos nõudnud rohkem inimelusid kui kõik teised haigused kokku. Hoolimata kõikidest edusammudest meditsiinis on katkust võimatu täielikult vabaneda, kuna haiguse tekitaja - bakter Yersinia pestis - elab looduslikes veehoidlates, kus ta nakatab oma peamisi kandjaid - marmotte, oravaid ja muid närilisi. . Need veehoidlad eksisteerivad kõikjal maailmas ja on ebareaalne neid kõiki hävitada.
OpenClipart-Vectors, 2013Seetõttu registreeritakse maailmas aastas umbes kolm tuhat muhkkatku juhtumit ja puhanguid esineb isegi kõrgelt arenenud riikides. Nii teatati 2015. aasta oktoobris, et üks Oregonist pärit teismeline tüdruk nakatus USA-s muhkkatku.
Kuid vähearenenud tervishoiusüsteemiga riikides esinevad katkupuhangud palju sagedamini ja põhjustavad suuremaid inimohvreid. Nii registreeriti 2014. aastal Madagaskaril muhkkatku puhang, mis tappis 40 inimest.
2013. aasta augustis kinnitasid arstid Kõrgõzstanis muhkkatku juhtumit: 15-aastane Temirbek Isakunov haigestus pärast sõpradega marmotivardade söömist ohtlikku haigust.
 Marmot on katku kandja. PublicDomainPictures, 2010
Marmot on katku kandja. PublicDomainPictures, 2010 Ta kommenteeris seda oma ajaveebis:
Meedia hakkab kärarikkalt arutlema Kõrgõzstanis ilmnenud muhkkatku juhtude võimalike tagajärgede üle, täpsemalt selle üle, mitme päevaga see meis alguse saab meie juurde tulnud ja meile peale köhivatest kirgiisidest. Sellega seoses lubage mul teile meelde tuletada, et:
1. Katku oht Venemaal on pidev, kuna katk on zoonoos, st haigus, mille peamiseks reservuaariks on loomad. Need on maa-oravad ja mitmed teised kõrbetes, poolkõrbetes, steppides jne elutsevad liigid.Venemaa territooriumil on üle tuhande pidevalt aktiivse katkukolde, palju on koldeid ka Eesti vabariikides. endine NSVL ja teised Venemaa naabrid.
2. Peamised katku tõrjemeetodid on järgmised:
A) looduslike peremeeste arvu piiramine (söövitavad maa-oravad),
B) nendes keskustes töötavate inimeste vaktsineerimine,
C) Sisenejate piirikontroll (inimesed ja loomad)
3. Katkuhaigete haigused riikidele, kus on koldeid, on vältimatud. Venemaal annab katk umbes ühe surnu aastas, USA-s sureb minu mäletamist mööda umbes 10 aastas.
4. Katk on oma kõrge suremuse tõttu eriti ohtlik haigus. Kui see avastatakse, võetakse erakorralised epideemiavastased meetmed. Katkul on väga halb maine, sest keskaegses Euroopas suri selle epideemia tõttu kolmandik elanikkonnast. Nüüd aga moodustab see nakkushaiguste hulgas vaid väikese osa surnutest. Kõige rohkem (üle miljoni aastas) annab malaaria surnud.
5. Katkuepideemiaga toimetuleku meetodid on väga lihtsad. Nad tuvastavad haige inimese, tirivad ta karantiini ja ravivad, samal ajal haaravad ja tirivad karantiini kõik, kellega ta on viimastel päevadel kokku puutunud. Kui üks neist inimestest haigestub, võtavad nad kinni ja isoleerivad need, kellega ta oli kokku puutunud. Nii et sellise asja läbiviimiseks piisavalt organiseeritud riigi tingimustes on haiguspuhangud juba eos.
6. Katku huvitav omadus on see, et sellel on üks patogeen ja kaks haigust: kopsukatk ja muhkkatk. Haiguse arengu vorm sõltub sellest, kuhu patogeen siseneb: verre või kopsudesse.
7. Kui haigustekitaja satub kopsu, tekib kopsukatk. Ta läheb nagu kiiresti arenev äge hingamisteede haigus, seejärel - hemoptüüs ja surm. Alates nakatumise hetkest kuni esimeste väljendunud sümptomiteni - umbes päev, kuni surmani - umbes 3. Suremus - 100%. Seda ravitakse edukalt mõnede kaasaegsete antibiootikumidega, kuid ainult siis, kui ravi ei alustata liiga hilja. Seetõttu sõltub kopsukatku korral tulemus haiglaravi õigeaegsusest ja ravi algusest ning loendus on sõna otseses mõttes minutites.
 Katku tekitaja Yersinia pestis. Larry Stauffer, 2002
Katku tekitaja Yersinia pestis. Larry Stauffer, 2002 8. Kui haigustekitaja satub verre, siis areneb välja muhkkatk – raske verepalavik, mille letaalsus (antibiootikumravi puudumisel) on suurusjärgus 50%. Haiguse kestus nakatumisest tervenemiseni või surmani on umbes paar nädalat. See sai oma nime kaenlaaluste lümfisõlmede iseloomuliku hiiglasliku suurenemise järgi moodustisteks, mis on suuruse ja kuju poolest sarnased viinamarjakobaraga.
9. Kaks näidatud ühe patogeeniga katku vormi on seotud ülekandevariandiga. Kopsukatku korral patsient aevastab ja köhib, patogeeniga süljepiisad hajuvad ja nakatavad teisi, langedes kopsudesse. Muhkkatku puhul on selle kandjateks verdimevad putukad: kirbud, täid jne. Sageli nakatuvad inimesed vereimejate kaudu katkuhaigetelt hiirtelt ja rottidelt. Muide, katkuepideemiaid keskaegses Euroopas seostati ka sellega, et seal oli palju pruunrotte. Viimastel aastatel on nad välja tõrjutud teise, valge ja suurema liigiga, mis on katkule vähem vastuvõtlik.
Põhimõtteliselt on epideemiate ajal võimalik katku üleminek buboonilisest vormist kopsupõletikku ja vastupidi, kuid näidatud tunnuste tõttu esinevad epideemiad tavaliselt kas ainult buboonilisena või ainult kopsupõletikuna.
On olemas ka kolmas, eksootilisem katku vorm - soolestik, kui patogeen satub makku, kuid selleks peate minema Indiasse, Gangese pühadesse vetesse ...
10. Katkuhaige (sealhulgas surnud) tuvastamisel algab eelnevast tingituna paanika saatel melu: kuulipildujatega politseinike salgad, kes ümbritsevad tuvastatud kontaktidega hoonet ja keda kardavad surmani, tõsised inimesed leegiheitjatega katkuvastases ülikonnas (nali naljaks) .. Viimase 50 aasta jooksul on olnud mitu (kolm) juhtumit Moskvasse katku sissetoomise tuvastamiseks ja mitu valepaanikat.
11. Köhivaid ja aevastavaid inimesi ei maksa tavalisest rohkem karta. Läheduses asuvate idamaade inimeste pihustamine pihustuspurkidest putukatõrjevahenditega - ka.
See võib olla hullem
Lisaks katkule registreeritakse meie kodumaa avarustes regulaarselt veelgi ohtlikuma haiguse, siberi katku puhanguid. Selle nakkuse allikad on koduloomad: veised, lambad, kitsed, sead. Nakatumine võib tekkida haigete loomade hooldamisel, kariloomade tapmisel, liha töötlemisel, samuti kokkupuutel siberi katku eostega saastunud loomsete saadustega (nahad, nahad, karusnahad, vill, harjased).
Nakatumine võib toimuda ka mulla kaudu, milles siberi katku patogeeni eosed püsivad pikki aastaid. Eosed sisenevad nahka mikrotrauma kaudu; saastunud toodete tarbimisel tekib soolevorm. Kopsu- ja soolevormide kõrge letaalsus ning patogeeni eoste võime püsida elujõulisena pikki aastaid on põhjuseks siberi katku batsillide kasutuselevõtuks bioloogilise relvana.
 William Rafti, 2003
William Rafti, 2003 Selle haiguse suurim epideemia toimus 1979. aastal Sverdlovskis. Sellest ajast peale on esinenud regulaarseid väikeseid haiguspuhanguid. Nii registreeriti 2012. aasta augustis Altai territooriumil - Marushka külas ja Druzhba külas - surmaga lõppenud siberi katku puhang.
2010. aasta augustis registreeriti Omski oblastis Tjukalinski rajoonis siberi katku puhang. Epideemia sai alguse hobuste hukkumisest erafarmis, millest omanikud ei teatanud. Surnud loomi ei maetud isegi korralikult. Selle tagajärjel haigestus vähemalt kuus inimest, kellest vähemalt üks - 49-aastane Aleksandr Lopatin - suri.
Lisaks levivad regulaarselt kuulujutud rõugete juhtudest, kuigi Maailma Terviseorganisatsioon on selle haiguse ametlikult likvideerituks tunnistanud. Kuulujutud aga reeglina ei leia kinnitust ja üks viimaseid rõugepuhanguid registreeriti Moskvas eelmise sajandi viiekümnendatel aastatel. Ta räägib temast:
Ta vaktsineeriti täna 13. polikliinikus (muide, ta viidi Neglinnajast Trubnaja tänav 19c1 üle, juba ammu). Kui nad õde ootasid, rääkis arst, eakas, kuid rõõmsameelne särasilmne tädi, loo rõugete epideemiast 50ndatel Moskvas.
Leidsin selle Wikist, annan edasi siin:
1959. aasta talvel sattusime halvasse loosse. Moskva kunstnik Kokorekin külastas Indiat. Ta juhtus olema surnud braahmani põletamise juures. Olles kogunud muljeid ja kingitusi oma armukesele ja naisele, naasis ta Moskvasse päev varem, kui naine teda ootas. Ta veetis need päevad oma armukese juures, kellele ta tegi kingitusi ja kelle süles veetis ta öö mitte ilma meeldivate tunneteta. Ennustanud õigeaegselt lennuki saabumist Delhist, jõudis ta koju järgmisel päeval. Olles oma naisele kingitusi teinud, tundis ta end halvasti, temperatuur tõusis, naine kutsus kiirabi ja ta viidi Botkini haigla nakkusosakonda.
 Rõugetesse nakatunud tüdruk (Bangladesh). James Hicks, 1975
Rõugetesse nakatunud tüdruk (Bangladesh). James Hicks, 1975 Vanemkirurg Aleksei Akimovitš Vassiljev, kelle meeskonnas sel päeval valves olin, kutsuti nakkushaiguste osakonda Kokorekini juurde konsultatsioonile eesmärgiga teha talle hingamishäirete tõttu trahheostoomia. Patsiendi üle vaadanud Vassiljev otsustas, et trahheostoomiat pole vaja teha, ja läks kiirabisse. Hommikuks muutus patsient raskeks ja suri.
Lahkamist teinud patoloog kutsus sektsioonisaali osakonnajuhataja akadeemik Nikolai Aleksandrovitš Kraevski. Nikolai Aleksandrovitšile tuli külla vana patoloog Leningradist, ta kutsuti sektsiooni lauda. Vanamees vaatas surnukehale otsa ja ütles – Jah, mu sõber, variola vera – rõuged. Vanamehel oli õigus.
Teatati Šabanovile. Nõukogude tervishoiumasin hakkas pöörlema. Nad kehtestasid nakkushaiguste osakonnale karantiini, KGB asus Kokorekini kontakte jälgima. Lugu ilmnes tema varajase Moskvasse saabumisega ja õndsuse ööga armukesega. Nagu selgus, käitusid naine ja armuke ühtemoodi – mõlemad jooksid vanakraamipoodidesse kingitusi üle andma. Moskvas oli mitu rõugete haigestumist, mis lõppesid surmaga. Haigla suleti karantiini ajaks, kogu Moskva elanikkond otsustati vaktsineerida rõugevaktsiiniga.
Moskvas vaktsiini polnud, Kaug-Idas aga oli. Oli halb ilm, lennukid ei lennanud. Lõpuks saabus vaktsiin ja vaktsineerimine algas. Ma talusin seda väga raskelt, mul polnud rõugete vastu immuunsust, kuigi vaktsineeriti mind 1952. aastal, kui Tadžikistanis algas rõugete epideemia, mis oli traditsioonilisel viisil Afganistanist maha jäetud - üle piiri loobiti vaipu, millel olid rõugehaiged. valetades.
Värskendus: üksikasjad leidsin siit. Selgub, et õnnetu Kokorekin ei osalenud mitte ainult braahmani, kes kindlasti suri rõugetesse, põletamisel, vaid ka braahmani onni põletamisel. Ja ma mõtlesin – kuidas tal õnnestus nakatuda, kuidas? Keha on ju enne põletamist mähitud mitme kihina riidesse ja tule kõrge temperatuur oleks pidanud kõik vibriod ära tapma. Kuid vibrio on „vastupidav väliskeskkonna mõjudele, eriti kuivamisele ja madalatele temperatuuridele. See võib püsida pikka aega, mitu kuud, koorikutes ja soomustes, mis on võetud patsientide nahalt tekkinud täppidest ”(wiki). Selles onnis oli miljoneid naha- ja tolmusoomuseid vibrioonidega – ja see nakatus.
Ja pärast seda juhtumit ja tänu NSV Liidule võeti vastu programm rõugete likvideerimiseks kogu maailmas. India metsikutes metsades näidati hõimudele pilte rõugetega inimestest. Nii et nad juurisid selle välja!
Üle poole Euroopa elanikkonnast hävitas keskajal (XIV sajand) musta surmana tuntud katk. Nende epideemiate õudus jäi inimeste mällu mitme sajandi pärast ja jäädvustas isegi kunstnike lõuenditele. Lisaks külastas katk korduvalt Euroopat ja nõudis inimelusid, ehkki mitte sellistes kogustes.
Praegu jääb katkuhaigus alles. Aastas nakatub umbes 2 tuhat inimest. Enamik neist sureb. Enamik nakkusjuhtumeid on täheldatud Hiina põhjapoolsetes piirkondades ja Kesk-Aasia riikides. Ekspertide hinnangul puuduvad tänapäeval musta surma ilmnemiseks põhjused ja tingimused.
Katkutekitaja avastati 1894. aastal. Haiguse epideemiaid uurides töötasid Venemaa teadlased välja haiguse kujunemise, diagnoosimise ja ravi põhimõtted ning loodi katkuvastane vaktsiin.
Katku sümptomid sõltuvad haiguse vormist. Kui kopsud on kahjustatud, muutuvad patsiendid väga nakkavaks, kuna nakkus levib õhus olevate tilkade kaudu keskkonda. Katku buboonilise vormi korral on patsiendid kergelt nakkavad või üldse mitte. Mõjutatud lümfisõlmede eritistes patogeenid puuduvad või on neid väga vähe.
Katkuravi on kaasaegsete antibakteriaalsete ravimite tulekuga muutunud palju tõhusamaks. Suremus katku on sellest ajast alates langenud 70%-ni.
Katku ennetamine hõlmab mitmeid meetmeid, mis piiravad nakkuse levikut.
Katk on äge nakkuslik zoonootiline vektorite kaudu leviv haigus, mida SRÜ riikides peetakse koos selliste haigustega nagu koolera, tulareemia ja rõuged (AI).
Riis. 1. Maal "Surma triumf". Pieter Brueghel.
katku agent
1878. aastal avastasid G. N. Minkh ning 1894. aastal A. Yersen ja S. Kitazato üksteisest sõltumatult katku tekitaja. Seejärel uurisid Venemaa teadlased haiguse arengumehhanismi, diagnoosimise ja ravi põhimõtteid ning lõid katkuvastase vaktsiini.
- Haigustekitaja (Yersinia pestis) on bipolaarne liikumatu kookobatsill, millel on õrn kapsel ja mis ei moodusta kunagi eoseid. Kapsli ja antifagotsüütilise lima moodustamise võime ei võimalda makrofaagidel ja leukotsüütidel patogeeniga aktiivselt võidelda, mille tulemusena paljuneb see kiiresti inimeste ja loomade elundites ja kudedes, levides vereringe ja lümfisüsteemi kaudu kogu kehas. keha.
- Katku patogeenid toodavad eksotoksiine ja endotoksiine. Ekso- ja endotoksiinid sisalduvad bakterite kehades ja kapslites.
- Bakteriaalse agressiooni ensüümid (hüaluronidaas, koagulaas, fibrinolüsiin, hemolüsiin) hõlbustavad nende tungimist kehasse. Pulk on võimeline tungima isegi läbi terve naha.
- Maapinnas ei kaota katkubatsill oma elujõulisust kuni mitu kuud. Loomade ja näriliste surnukehades elab kuni üks kuu.
- Bakterid on vastupidavad madalatele temperatuuridele ja külmumisele.
- Katku patogeenid on tundlikud kõrgete temperatuuride, happelise keskkonna ja päikesevalguse suhtes, mis tapab nad vaid 2–3 tunniga.
- Kuni 30 päeva jäävad patogeenid mäda, kuni 3 kuud - piima, kuni 50 päeva - vette.
- Desinfektsioonivahendid hävitavad katkubatsilli mõne minutiga.
- Katku patogeenid põhjustavad haigusi 250 loomaliigil. Enamik neist on närilised. Kaamelid, rebased, kassid ja muud loomad on haigusele vastuvõtlikud.
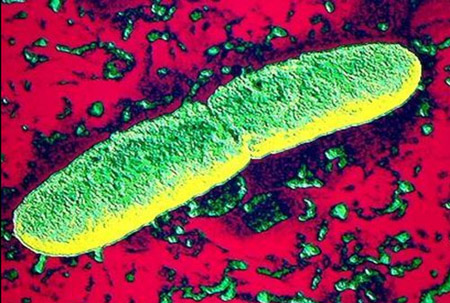
Riis. 2. Fotol katkubakter - katku põhjustav bakter - Yersinia pestis.
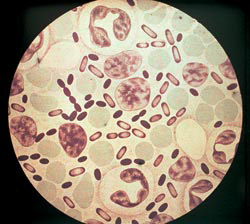
Riis. 3. Fotol katku tekitajad. Aniliinivärvidega värvimise intensiivsus on suurim bakterite poolustel.
php?post=4145&action=edit#
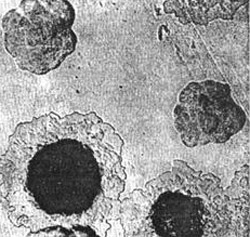
Riis. 4. Fotol katku patogeenid – kasv koloonia tihedal söötmel. Alguses näevad kolooniad välja nagu klaasikillud. Lisaks on nende keskosa tihendatud ja perifeeria meenutab pitsi.
Epidemioloogia
Nakkuse reservuaar
Katkubatsillile on kergesti vastuvõtlikud närilised (marmotid, liivahiir, oravad, rotid ja koduhiired) ja loomad (kaamelid, kassid, rebased, jänesed, siilid jt). Laboriloomadest on nakkusele vastuvõtlikud valged hiired, merisead, küülikud ja ahvid.
Koerad ei haigestu kunagi katku, kuid nad edastavad patogeeni verdimevate putukate – kirpude – hammustuste kaudu. Haigusse surnud loom lakkab olemast nakkusallikas. Kui katkubatsillidega nakatunud närilised langevad talveunne, siis haigus omandab neis varjatud kulgemise ja pärast talveunestamist muutuvad nad taas patogeenide levitajateks. Kokku on kuni 250 loomaliiki, kes on haiged ja on seetõttu nakkuse allikad ja reservuaarid.

Riis. 5. Närilised on katku patogeeni reservuaariks ja allikaks.

Riis. 6. Fotol on näha katku tunnuseid närilistel: suurenenud lümfisõlmed ja mitmed nahaalused hemorraagid.

Riis. 7. Fotol väike jerboa on Kesk-Aasia katku kandja.

Riis. 8. Fotol on must rott mitte ainult katku, vaid ka leptospiroosi, leishmanioosi, salmonelloosi, trihhinoosi jt kandja.
Nakatumise viisid
- Patogeenide edasikandumise peamine tee on kirbuhammustuste kaudu (transmissiivne tee).
- Inimese kehasse võib nakkus sattuda haigete loomadega töötamisel: tapmisel, nülgimisel ja lõikamisel (kontakttee).
- Patogeenid võivad sattuda inimkehasse koos saastunud toiduga, nende ebapiisava kuumtöötlemise tulemusena.
- Katku kopsupõletikku põdevalt patsiendilt levib infektsioon õhus olevate tilkade kaudu.

Riis. 9. Fotol on inimese nahal kirp.

Riis. 10. Fotol kirbuhammustuse hetk.
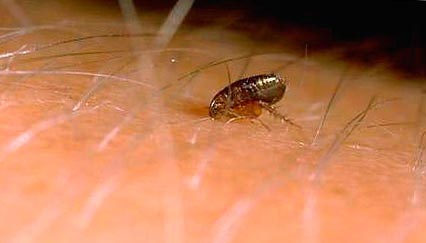
Riis. 11. Kirbuhammustuse hetk.
Patogeeni vektorid
- Patogeenide kandjad on kirbud (looduses on neid lülijalgseid rohkem kui 100 liiki),
- Patogeenide kandjad on teatud tüüpi puugid.

Riis. 12. Fotol on peamiseks katku kandjaks kirp. Looduses on neid putukaid rohkem kui 100 liiki.

Riis. 13. Fotol on peamiseks katku kandjaks siiber.
Kuidas nakatumine toimub
Nakatumine toimub putuka hammustuse ja selle väljaheidete ja soolestiku hõõrumise kaudu toitmise ajal regurgitatsiooni ajal. Kui kirbu sooletorus paljunevad bakterid koagulaasi (patogeenide poolt eritatav ensüüm) toimel, tekib “kork”, mis ei lase inimese verel tema kehasse sattuda. Selle tulemusena tekitab kirp hammustatud nahale trombi tagasi. Nakatunud kirbud püsivad väga nakkavatena 7 nädalat kuni 1 aasta.

Riis. 14. Fotol on kirbuhammustus puliitne ärritus.

Riis. 15. Fotol on iseloomulik kirbuhammustuste seeria.

Riis. 16. Vaade säärele kirbuhammustustega.

Riis. 17. Vaade kirbuhammustustega reiele.
Inimene kui nakkusallikas
- Kui kopsud on kahjustatud, muutuvad patsiendid väga nakkavaks. Nakkus levib keskkonda õhus olevate tilkade kaudu.
- Katku buboonilise vormi korral on patsiendid kergelt nakkavad või üldse mitte. Mõjutatud lümfisõlmede eritistes patogeenid puuduvad või on neid väga vähe.
Katku arendamise mehhanismid
Katkubatsilli võime moodustada kapslit ja antifagotsüütilist lima ei võimalda makrofaagidel ja leukotsüütidel sellega aktiivselt võidelda, mille tulemusena paljuneb haigustekitaja kiiresti inimeste ja loomade elundites ja kudedes.
- Katku tekitajad tungivad läbi kahjustatud naha ja edasi läbi lümfiteede lümfisõlmedesse, mis muutuvad põletikuliseks ja moodustavad konglomeraate (mubu). Putukahammustuse kohas tekib põletik.
- Patogeeni tungimine vereringesse ja selle massiline paljunemine viib bakteriaalse sepsise tekkeni.
- Katku kopsupõletikku põdevalt patsiendilt levib infektsioon õhus olevate tilkade kaudu. Bakterid sisenevad alveoolidesse ja põhjustavad rasket kopsupõletikku.
- Vastuseks bakterite massilisele paljunemisele toodab patsiendi keha tohutul hulgal põletikumediaatoreid. Areneb dissemineeritud intravaskulaarse koagulatsiooni sündroom(DIC), mille puhul on kahjustatud kõik siseorganid. Organismile on eriti ohtlikud verevalumid südamelihases ja neerupealistes. Arenenud nakkuslik-toksiline šokk põhjustab patsiendi surma.
Riis. 18. Fotol on muhkkatk. Tüüpiline lümfisõlmede suurenemine kaenlaaluses.
katku sümptomid
Haigus avaldub pärast patogeeni tungimist organismi 3-6 päeva jooksul (harva, kuid on esinenud ka haigusnähte ilmnemist 9. päeval). Kui infektsioon siseneb vereringesse, on inkubatsiooniperiood mitu tundi.
Esialgse perioodi kliiniline pilt
- Äge algus, kõrge palavik ja külmavärinad.
- Müalgia (lihasvalu).
- Valulik janu.
- Tugev nõrkuse ilming.
- Psühhomotoorse agitatsiooni kiire areng ("hulluks" nimetatakse selliseid patsiente). Näole ilmub õudusmask (“katkumask”). Harvemini täheldatakse letargiat ja apaatsust.
- Nägu muutub hüpereemiliseks ja punniks.
- Keel on tihedalt kaetud valgega ("kriitne keel").
- Nahale ilmuvad mitu hemorraagiat.
- Oluliselt suurenenud pulss. Ilmub arütmia. Vererõhk langeb.
- Hingamine muutub pinnapealseks ja kiireks (tahhüpnoe).
- Eritunud uriini kogus väheneb järsult. Tekib anuuria (uriini eritumise täielik puudumine).
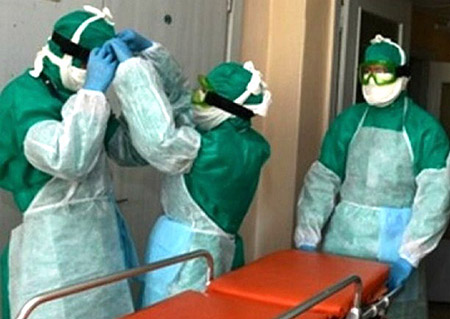
Riis. 19. Fotol abistavad katkuhaiget katkuvastastesse ülikondadesse riietatud arstid.
Katku vormid
Haiguse kohalikud vormid
Naha vorm
Kirbuhammustuse või nakatunud loomaga kokkupuute kohas ilmub nahale paapul, mis haavandub kiiresti. Siis tekib must kärn ja arm. Kõige sagedamini on naha ilmingud esimesed märgid katku hirmutavamatest ilmingutest.
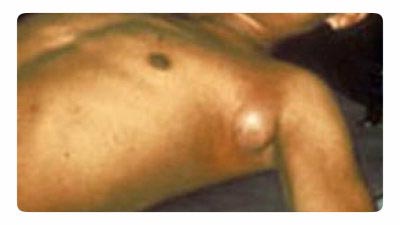
bubooniline vorm
Haiguse kõige levinum ilming. Lümfisõlmede suurenemine ilmneb putukahammustuse koha lähedal (kubemes, aksillaarne, emakakael). Sagedamini muutub põletikuliseks üks lümfisõlm, harvem - mitu. Mitme lümfisõlme põletikuga korraga moodustub valulik bubo. Esialgu on lümfisõlm tahke konsistentsiga, palpatsioonil valulik. Järk-järgult see pehmeneb, omandades pastataolise konsistentsi. Lisaks lümfisõlm taandub või haavandub ja tekib skleroos. Mõjutatud lümfisõlmest võib infektsioon siseneda vereringesse, millele järgneb bakteriaalse sepsise teke. Katku buboonilise vormi äge faas kestab umbes nädala.

Riis. 20. Fotol kahjustatud emakakaela lümfisõlmed (buboes). Naha mitmekordne hemorraagia.

Riis. 21. Fotol on katku bubooniline vorm emakakaela lümfisõlmede kahjustus. Mitu hemorraagiat nahas.

Riis. 22. Fotol on näha katku buboonilist vormi.
Levinud (üldistatud) vormid
Kui patogeen siseneb vereringesse, arenevad välja laialt levinud (üldistatud) katku vormid.
Esmane septiline vorm
Kui infektsioon, lümfisõlmedest mööda minnes, satub kohe vereringesse, areneb haiguse esmane septiline vorm. Mürgistus areneb välkkiirelt. Patogeenide massilise paljunemisega patsiendi kehas toodetakse tohutul hulgal põletikumediaatoreid. See viib dissemineeritud intravaskulaarse koagulatsiooni sündroomi (DIC) väljakujunemiseni, mille puhul on kahjustatud kõik siseorganid. Organismile on eriti ohtlikud verevalumid südamelihases ja neerupealistes. Arenenud nakkuslik-toksiline šokk põhjustab patsiendi surma.
Haiguse sekundaarne septiline vorm
Kui infektsioon levib kahjustatud lümfisõlmedest kaugemale ja patogeenid sisenevad vereringesse, areneb nakkuslik sepsis, mis väljendub patsiendi seisundi järsus halvenemises, mürgistuse sümptomite suurenemises ja DIC-i tekkes. Arenenud nakkuslik-toksiline šokk põhjustab patsiendi surma.

Riis. 23. Fotol on katku septiline vorm DIC-i tagajärjed.

Riis. 24. Fotol on katku septiline vorm DIC-i tagajärjed.
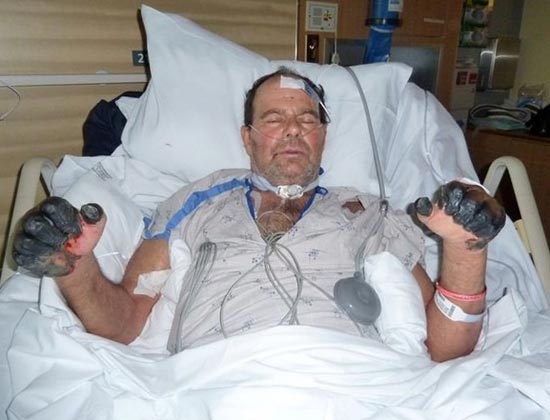
Riis. 25. 59-aastane Paul Gaylord (Portlandi elanik Oregonis, USA). Katkubakterid sattusid tema kehasse hulkuvalt kassilt. Haiguse väljakujunenud sekundaarse septilise vormi tagajärjel amputeeriti tema sõrmed ja varbad.
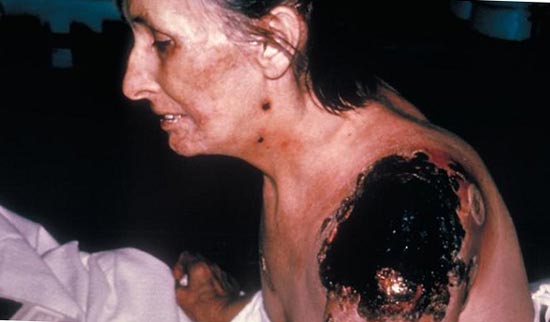
Riis. 26. DIC tagajärjed.
Haiguse väliselt levivad vormid
Primaarne kopsuvorm
Pneumooniline katk on haiguse kõige raskem ja ohtlikum vorm. Nakkus siseneb alveoolidesse õhus olevate tilkade kaudu. Kopsukoe kahjustusega kaasneb köha ja õhupuudus. Kehatemperatuuri tõus kaasneb tugevate külmavärinatega. Röga on haiguse alguses paks ja läbipaistev (klaasjas), seejärel muutub vedelaks ja vahuseks, vere lisandiga. Napid füüsilise läbivaatuse andmed ei vasta haiguse tõsidusele. DIC areneb. Mõjutatud on siseorganid. Organismile on eriti ohtlikud verevalumid südamelihases ja neerupealistes. Patsiendi surm saabub nakkus-toksilisest šokist.
Kui kopsud on kahjustatud, muutuvad patsiendid väga nakkavaks. Nad moodustavad enda ümber eriti ohtliku nakkushaiguse kolde.
Sekundaarne kopsuvorm
See on haiguse äärmiselt ohtlik ja raske vorm. Patogeenid tungivad kopsukoesse kahjustatud lümfisõlmedest või bakteriaalse sepsise korral vereringe kaudu. Kliinik ja haiguse tulemus, nagu ka esmase kopsuvormi puhul.
soolestiku vorm
Selle haigusvormi olemasolu on vastuoluline. Eeldatakse, et nakatumine toimub nakatunud toodete kasutamisel. Esialgu ilmnevad joobeseisundi taustal kõhuvalu ja oksendamine. Seejärel ühinevad kõhulahtisus ja arvukad tungid (tenesmus). Väljaheide on rikkalik, limaskestalt verine.
Riis. 27. Foto katkuvastasest ülikonnast - meditsiinitöötajate erivarustus eriti ohtliku nakkushaiguse kolde likvideerimisel.
Katku laboratoorne diagnoos
Katku diagnoosimise aluseks on katkubatsilli kiire avastamine. Esiteks tehakse määrde bakterioskoopia. Järgmisena eraldatakse patogeeni kultuur, mis nakatab katseloomi.
Uuringu materjaliks on mulli sisu, röga, veri, väljaheited, surnute organite koetükid ja loomade surnukehad.
Bakterioskoopia
Katku (Yersinia pestis) tekitaja on pulgakujuline bipolaarne kokabatsill. Analüüs katkubatsilli tuvastamiseks otsese bakterioskoopia abil on lihtsaim ja kiireim viis. Tulemuse ooteaeg ei ületa 2 tundi.
Bioloogilise materjali põllukultuurid
Katku patogeeni kultuur isoleeritakse spetsialiseeritud režiimiga laborites, mis on ette nähtud nendega töötamiseks. Patogeeni külvi kasvuaeg on kaks päeva. Järgmisena tehakse antibiootikumitundlikkuse test.
Seroloogilised meetodid
Seroloogiliste meetodite kasutamine võimaldab määrata katku patogeeni vastaste antikehade olemasolu ja kasvu patsiendi vereseerumis. Tulemuse saamise aeg on 7 päeva.

Riis. 28. Katku diagnoosimine toimub erirežiimiga laborites.
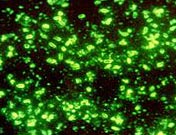
Riis. 29. Fotol katku tekitajad. Fluorestsentsmikroskoopia.

Riis. 30. Fotol Yersinia pestis'e kultuur.
Katku immuunsus
Katku patogeeni sissetoomise vastased antikehad tekivad haiguse arengu üsna hilises staadiumis. Immuunsus pärast haigust ei ole pikk ega pingeline. Korduvad haigusjuhtumid, mis kulgevad sama raskelt kui esimene.
katku ravi
Enne ravi algust paigutatakse patsient eraldi boksi haiglasse. Patsienti teenindavad meditsiinitöötajad on riietatud spetsiaalsesse katkuvastasesse ülikonda.
Antibakteriaalne ravi
Antibakteriaalne ravi algab haiguse esimeste nähtude ja ilmingutega. Antibiootikumidest eelistatakse aminoglükosiidide rühma (streptomütsiin), tetratsükliini rühma (vibromütsiin, morfotsükliin), fluorokinoloonide rühma (tsiprofloksatsiin), ansamütsiini rühma (rifampitsiin) antibakteriaalseid ravimeid. Amfenikoolirühma antibiootikum (kortrimoksasool) on ennast tõestanud haiguse nahavormi ravis. Haiguse septiliste vormide korral on soovitatav kombineerida antibiootikume. Antibiootikumravi kestus on vähemalt 7-10 päeva.
Ravi on suunatud patoloogilise protsessi arengu erinevatele etappidele
Patogeneetilise teraapia eesmärk on vähendada mürgistussündroomi, eemaldades patsiendi verest toksiine.
- Näidatud on värskelt külmutatud plasma, valgupreparaatide, reopolüglütsiini ja teiste ravimite kasutuselevõtt koos sunnitud diureesiga.
- Mikrotsirkulatsiooni paranemine saavutatakse trentali kasutamisel koos salkoserüüli või pikamilooniga.
- Hemorraagiate tekkega tehakse koheselt plasmaferees, et peatada dissemineerunud intravaskulaarse koagulatsiooni sündroom.
- Kui rõhk langeb, määratakse dopamiid. See seisund näitab sepsise üldistamist ja arengut.
Sümptomaatiline ravi
Sümptomaatiline ravi on suunatud katku ilmingute (sümptomite) mahasurumisele ja kõrvaldamisele ning sellest tulenevalt patsiendi kannatuste leevendamisele. Selle eesmärk on kõrvaldada valu, köha, õhupuudus, lämbumine, tahhükardia jne.
Patsient loetakse terveks, kui kõik haigusnähud on kadunud ja saadud 3 bakterioloogilise uuringu negatiivset tulemust.
Epideemiavastased meetmed
Katkuhaige tuvastamine on signaal viivitamatuks käitumiseks, mis hõlmab järgmist:
- karantiinimeetmete läbiviimine;
- patsiendi kohene isoleerimine ja saatjate ennetav antibakteriaalne ravi;
- desinfitseerimine haiguse fookuses;
- patsiendiga kokkupuutuvate inimeste vaktsineerimine.
Pärast katkuvastase vaktsiiniga vaktsineerimist püsib immuunsus aasta aega. Revaktsineeritud 6 kuu pärast. uuesti nakatumise ohus olevad isikud: karjased, jahimehed, põllumajandustöötajad ja katkuvastaste asutuste töötajad.

Riis. 31. Fotol on meditsiinimeeskond riietatud katkuvastastesse ülikondadesse.
Haiguse prognoos
Katku prognoos sõltub järgmistest teguritest:
- haiguse vormid
- alustatud ravi õigeaegsus,
- kogu ravimite ja mitteravimite ravi arsenali kättesaadavus.
Kõige soodsam prognoos lümfisõlmede kahjustusega patsientidel. Selle haiguse vormi suremus ulatub 5% -ni. Haiguse septilise vormi korral ulatub suremus 95% -ni.
Katk on ja isegi kõigi vajalike ravimite ja manipulatsioonide kasutamisel lõpeb haigus sageli patsiendi surmaga. Katku patogeenid ringlevad looduses pidevalt ning neid ei ole võimalik täielikult hävitada ja kontrolli alla saada. Katku sümptomid on erinevad ja sõltuvad haiguse vormist. Katku bubooniline vorm on kõige levinum.
Artiklid rubriigist "Eriti ohtlikud infektsioonid"Populaarseim
Katk (“Must surm”, Pestis) on eriti ohtlik, äge, looduslikult fokaalne zooantrapoonne * bakteriaalne infektsioon, millel on mitu levimisviisi ja mida iseloomustab palaviku-mürgistuse sündroom, samuti valdav naha- ja kopsukahjustus.
Lühike ajalooline ülevaade: ilma liialduseta võib lisada eesliite "kõige" järgmistele tunnustele - vanim, tänapäevani ohtlikum, purustades nii kursuse tõsiduse ja kõrgeima suremuse kui ka suremuse taseme rekordeid. nakkavavus (nakkus) - kõigis neis punktides pole katkul praktiliselt võrdset .
Endiselt andsid absoluutselt kirjaoskamatud pärismaalased põlvest põlve edasi igapäevast kogemust: kui onni ilmusid surnud rotid, lahkus kogu hõim piirkonnast, kehtestades tabu ega pöördunud enam tagasi.
Maailma ajaloos on kolm peamist katku pandeemiat:
III sajandil oli esimene kirjeldus territooriumidel, kus praegu asuvad Liibüa, Süüria ja Egiptus.
Pandeemia 6. sajandil Rooma impeeriumis kuni Justinianuse valitsusaja lõpuni – "Justiniuse pandeemia". Sel perioodil hakati tänu kogunenud kogemustele kehtestama 40-päevast karantiini, et vältida nakkuse levikut.
19. sajandi lõpp on kolmas pandeemia, kõige levinum meresadamates. Ka see sajand sai pöördepunktiks, sest sel perioodil avastas katku tekitaja Prantsuse teadlane Yersin 1894. aastal.
Ammu enne neid pandeemiaid oli palju epideemiaid, millel pole arvutust... Üks suuremaid oli Prantsusmaal, 16. sajandil, kus elas üks kuulsamaid selgeltnägijaid, arste ja astrolooge Nostradamus. Ta võitles edukalt "Musta surmaga" taimsete ravimite abil ja tema retsept on säilinud tänapäevani: noore küpressi saepuru, Firenze iiris, nelk, lõhnav kalmus ja puitunud aaloe – roosi kroonlehed segati kõigi nende komponentidega ja sellest segust valmistasid nad tabletid "roosad pillid". Kahjuks ei suutnud Nostradamus oma naist ja lapsi katkust päästa...
Paljud linnad, kus valitses surm, põletati ja kohalikud arstid, kes püüdsid nakatunuid aidata, panid selga spetsiaalse katkuvastase "soomuse": nahkmantli kuni kandadeni, pika ninaga maski - sellesse pandi mitmesuguseid ürte. ninaosa ja sissehingamisel kuumutatud õhk põhjustasid ravimtaimedes sisalduvate antiseptiliste ainete aurustumist, sissehingatav õhk oli praktiliselt steriilne. Seda maski kaitsesid kristallläätsed, kaltsud torgati kõrvadesse ja suud määriti toore küüslauguga.
Näib, et "antibiootikumide" ajastu kaotab katku ohu igaveseks, nii nad mõtlesid lühikest aega, kuni teadlased Bacon modelleerisid katku geneetilise mutandi - antibiootikumiresistentse tüve. Samuti ei saa valvsust vähendada, sest looduslikke koldeid (territoriaalselt agressiivseid) on alati olnud ja on. Sotsiaalne murrang ja majanduslik depressioon on selle nakkuse levikut soodustavad tegurid.
Haigustekitaja - Yersinia Pestis, näeb välja nagu munakujuline pulk, G-, sellel ei ole eoseid ja lippe, vaid see moodustab kehas kapsli. Toitesöötmel annab iseloomuliku kasvu: puljongiagaril - katku stalaktiidid, tihedal söötmel esimesed 10 tundi "klaasikildude" kujul, 18 tunni pärast "pitsist taskurätikutena" ja 40 tunni pärast. moodustuvad "täiskasvanute kolooniad".

On mitmeid struktuurseid omadusi, mis on patogeensustegurite komponendid:
Kapsel – pärsib makrofaagide aktiivsust.
Jõi (väikesed villid) - pärsivad fagotsütoosi ja põhjustavad patogeeni sissetoomist makrofaagidesse.
Plasmokoagulaas (sama koagulaas) - põhjustab plasma koagulatsiooni ja vere reoloogiliste omaduste rikkumist.
Neurominidaas - tagab patogeeni adhesioonikinnituse, kuna selle retseptorid vabanevad pinnal.
Spetsiifiline antigeen pH6 sünteesitakse temperatuuril 36 °C ja sellel on antiagotsüütide ja tsütotoksiline toime.
Antigeenid W ja V - tagavad patogeeni paljunemise makrofaagides.
Adenülaattsüklaasi poolt pakutav katalaasi aktiivsus pärsib makrofaagides oksüdatiivset plahvatust, mis vähendab nende kaitsevõimet.
Aminopeptidaasid – tagavad proteolüüsi (lõhustumise) rakupinnal, regulatoorsete valkude ja kasvufaktorite inaktiveerimise.
Pestitsiin - Y.pestis'e bioloogiliselt aktiivsed komponendid, mis pärsivad teiste perekonna Yersinia (Yersiniosis) esindajate kasvu.
Fibrinolüsiin - soodustab verehüüvete lõhenemist, mis seejärel süvendab hüübimishäireid.
Hüaluronidaas – tagab rakkudevaheliste sidemete hävitamise, mis hõlbustab veelgi selle tungimist sügavatesse kudedesse.
Endogeensed puriinid (nende olemasolu roll ei ole täiesti selge, kuid lagunedes moodustavad nad kusihappe, mis on potentsiaalselt toksiline).
Endotoksiin on lipopolüsahhariidide kompleks, millel on toksiline ja allergeenne toime.
Kiire kasv temperatuuril 36,7-37°C – see omadus koos antifaotsüütiliste teguritega (loetletud eespool) muudab katku patogeeni kasvu ja paljunemise praktiliselt takistamatuks.
Patogeeni võime absorbeerida (akumuleeruda/koguda) hemiini (tuleneb heemist, Fe3+ transporteri mittevalgulisest osast veres) - see omadus tagab patogeeni paljunemise kudedes.
Hiiretoksiin (letaalne = C-toksiin) – omab kardiotoksilist (südamekahjustus), hepatotoksilist (maksakahjustust) ja kapillaaride toksilisust (kahjustab veresoonte läbilaskvust ja põhjustab trombotsütopaatiat). See tegur väljendub elektrolüütide ülekande blokeerimises mitokondrites, st energiahoidla blokeerimises.
Kogu patogeensust (kahjulikkust) kontrollivad geenid (neid on ainult 3) – Bacon mõjutas neid antibiootikumiresistentse katkumutandi modelleerimisega ja hoiatas seega inimkonda liikuva ohu eest antibiootikumide sobimatu ja kontrollimatu kasutamise kontekstis.
Resistentsus katku patogeenidele:
See jääb röga 10 päevaks;
Limaga määrdunud linadel, riietel ja majapidamistarvetel - nädalaid (90 päeva);
Vees - 90 päeva;
Maetud surnukehades - kuni aasta;
Avatud soojades ruumides - kuni 2 kuud;
In bubo pus (suurenenud lümfisõlm) - 40 päeva;
Mullas - 7 kuud;
Külmutamine ja sulatamine, samuti madalad temperatuurid avaldavad haigustekitajale vähest mõju;
See osutub surmavaks: otsene UV-kiirgus ja desinfektsioonivahendid põhjustavad kohese surma, 60 ° C juures - sureb 30 minuti jooksul, 100 ° C juures - surm silmapilkselt.
Katk viitab looduslikele fokaalsetele infektsioonidele, see tähendab territoriaalselt ohtlikke epideemiatsoone, neid on Vene Föderatsiooni territooriumil 12: Põhja-Kaukaasias, Kabardio-Balkarias, Dagestanis, Transbaikalias, Tuvas, Altais, Kalmõkkias, Siberis. ja Astrahani piirkond. Looduslikud kolded globaalses mastaabis eksisteerivad kõigil mandritel peale Austraalia: Aasias, Afganistanis, Mongoolias, Hiinas, Aafrikas ja Lõuna-Ameerikas.
Lisaks looduslikele fookusaladele (looduslikele) tsoonidele on olemas ka sünantroopsed fookused (antropoorilised) - linna-, sadama-, laeva-.
Vastuvõtlikkus on kõrge, ilma soo- ja vanusepiiranguteta.
Katku nakatumise põhjused
Nakkuse allikaks ja reservuaariks (hoidjaks) on närilised, jäneselised, kaamelid, koerad, kassid, haiged inimesed. Kandjaks on kirp, mis on nakkav kuni aasta. Katkumikroob paljuneb kirpude seedetorus ja moodustab selle esiosas “katkuploki” – tohutul hulgal patogeenist korgi. Hammustuse ja vastupidise verevoolu korral pestakse sellest pistikust osa baktereid maha - nii tekib infektsioon.
Nakatumise viisid:
edasikanduv (kirbuhammustuste kaudu);
Kokkupuutel - läbi kahjustatud naha ja limaskestade nakatunud loomade nülgimisel, tapmisel ja rümpade raiumisel, samuti kokkupuutel haige inimese bioloogiliste vedelikega;
Kontakt-leibkond - nakatunud loomade / inimeste bioloogilise keskkonnaga saastunud majapidamistarvete kaudu;
Õhu kaudu (õhu kaudu, kopsukatku põdevalt patsiendilt);
Toitumine – saastunud toitude söömisel.
katku sümptomid
Inkubatsiooniperioodi peetakse patogeeni sissetoomise hetkest kuni esimeste kliiniliste ilminguteni, katku korral võib see periood kesta mitu tundi kuni 12 päeva. Põhjustav aine tungib sagedamini läbi kahjustatud naha või seedetrakti / hingamisteede limaskestade; selle püüavad kinni kudede makrofaagid ja osa patogeenist jääb sissepääsu väravasse ning osa kandub makrofaagide kaudu piirkondlikku (lähedal asuvasse) lümfi. sõlmed. Kuid kuigi patogeen domineerib fagotsütoosi üle ja pärsib selle toimet, ei määratle keha patogeeni võõrkehana. Kuid fagotsütoos ei ole täielikult alla surutud, osa patogeene sureb ja pärast surma vabaneb eksotoksiin ja lävikontsentratsiooni saavutamisel algavad kliinilised ilmingud.
Kliiniliste ilmingute periood algab alati ägedalt, ootamatult, esimeste joobeseisundi sümptomitega külmavärinad, kõrge palavik > 39 °C 10 päeva ja/või kuni surmani, tugev nõrkus, kehavalud, janu, iiveldus, oksendamine; nägu muutub tsüanootiliseks, silmade all tekivad tumedad ringid – neid muutusi kannatuse ja õuduse väljenduse taustal nimetatakse "katku maskiks". Keel on kaetud paksu valge kattega - "kriidine keel". On olemas standardne patogeneetiline sümptomite kompleks (see tähendab, et patogeeni spetsiifilise toimemehhanismi tõttu moodustuvad erineval määral 4 standardsümptomit):
Sissepääsuvärava kohale moodustub esmane fookus, mis talub etappe ja peatub ühes neist: täpp - paapul - vesiikul.
Piirkondlike lümfisõlmede suurenemine ("katkububo" moodustumine) muljetavaldava suuruseni (≈õun), mis on tingitud selles sisalduva patogeeni paljunemisest ja põletikulis-ödematoosse reaktsiooni tekkest. Kuid sageli juhtub, et protsess kulgeb nii kiiresti, et surm saabub isegi enne katkububo väljakujunemist.
ITS (infektsioosne toksiline šokk) areneb neutrofiilide (Nf) degranulatsiooni ja patogeeni surma tagajärjel koos endotoksiini vabanemisega. Seda iseloomustab teatav avaldumisaste ja peamised diagnostilised kriteeriumid on: muutused närvisüsteemis (teadvuseseisund) + või ↓t° keha + hemorraagiline lööve (täpsed lööbed orofarünksis) + verejooksud limaskestadel + perifeerse vereringe häired (külm, kahvatus või sinised jäsemed, nasolaabiaalne kolmnurk, nägu) + pulsi ja vererõhu muutused (↓) + koljusisese rõhu muutused (↓) + neerupuudulikkuse teke, mis väljendub igapäevase diureesi vähenemisena + muutus happe-aluse tasakaalus (happe-aluse seisundis) atsidoosi suunas
DIC (dissemineeritud intravaskulaarne koagulatsioon) on väga tõsine seisund, mis põhineb koagulatsiooni- ja antikoagulatsioonisüsteemi häiretel. DIC tekib paralleelselt TSS-i tekkega ja avaldub kui ↓Tr + hüübimisaeg + ↓trombi kontraktsiooni aste + positiivne prokoagulatsioonitest.
Haiguse kliinilised vormid:
Lokaliseeritud (nahk, bubooniline);
generaliseerunud (kopsu-, septiline).
Haiguse vormid on loetletud järjekorras, milles haigus võib ravi puudumisel areneda.
Naha vorm: sissepääsuvärava kohas tekivad kudede muutused (üks 4-st standardsümptomist), rasketel või fulminantsetel juhtudel võib tekkida seroos-hemorraagilise sisuga täidetud konflikt (mull), mida ümbritseb hüpereemia ja tursega infiltratiivne tsoon. Palpeerimisel on see moodustis valulik ja avanemisel tekib haavand, mille põhjas on must nekroos (kärn) – sellest ka nimetus "must surm". See haavand paraneb väga aeglaselt ja jätab pärast paranemist alati armid ning aeglase paranemise tõttu tekivad sageli sekundaarsed bakteriaalsed infektsioonid.
bubooniline vorm: "Katkububo" on suurenenud lümfisõlm, kas üks või mitu. Kasv võib olla kreeka pähkli suurusest - õunani, koor on läikiv ja punane tsüanootilise varjundiga, konsistents on tihe, palpatsioon valulik, ei ole joodetud ümbritsevatesse kudedesse, piirid on selged, kuna kaasuvale periadeniidile (perilümfoidsete kudede põletik), 4. päeval bubo pehmeneb ja tekib fluktuatsioon (erutus- või kõhklustunne koputamisel), 10. päeval avatakse see lümfifookus ja tekib väljendiga fistul. moodustatud. See vorm võib põhjustada nii sekundaarseid bakteriaalseid septilisi tüsistusi kui ka septilise katku tüsistusi (st katku baktereemiat) katku patogeeni viimisega mis tahes organitesse ja kudedesse.
septiline vorm: iseloomustab INS-i ja DIC-sündroomi kiire areng, esiplaanile tulevad mitmed hemorraagiad nahal ja limaskestadel, avaneb siseorganite verejooks. See vorm on esmane - patogeeni massilise annuse sisenemisel ja sekundaarne - sekundaarsete bakteriaalsete tüsistustega.
Kopsuvorm epidemioloogilises mõttes kõige ohtlikum. Algus on äge, nagu mis tahes muul kujul, kopsusümptomid (alveoolide seinte sulamise tõttu) ühinevad 4 standardse kliinilise sümptomiga ja ilmnevad esimesel pannil: ilmneb kuiv köha, mis muutub produktiivseks 1-2. päevad - röga on esmalt vahutav, klaasjas, poolläbipaistev ja konsistentsiga nagu vesi, seejärel muutub puhtalt verine, lugematute stimulantidega. See vorm, nagu septiline, võib olla nii primaarne - koos aerogeensete infektsioonidega kui ka sekundaarne - teiste eespool loetletud vormide tüsistus.
Katku diagnoos
1. Kliiniliste ja epidemioloogiliste andmete analüüs: lisaks standardsetele kliinilistele ilmingutele uuritakse hetke elu- või asukohta ning seda, kas see koht vastab looduslikule fookusele.
2. Laboratoorsed kriteeriumid:
- KLA: Lts ja Nf valemi nihkega vasakule (st P / I, S / I jne), ESR; Neutrofiilide arvu suurenemine langeb kompensatsioonifaasile, niipea kui depoo on ammendunud, Nf ↓ (neutropeenia).
- hinnata happe-aluse tasakaalu parameetreid: vesinikkarbonaadi kogust, puhveraluseid, O₂ ja vere hapnikumahtuvust jne.
- OAM: proteinuuria, hematuuria, bakteriuuria - kõik see näitab ainult kompenseeriva reaktsiooni ja saastumise astet.
- Röntgendiagnostika: ↓mediastiinsed lümfisõlmed, fokaalne / lobulaarne / pseudolabulaarne kopsupõletik, RDS (respiratoorne distressi sündroom).
- Lumbaalpunktsioon meningeaalsete sümptomite korral (kaela jäikus, positiivsed Keringi ja Brudzinski tunnused), mis paljastab: 3-kohaline neutrofiilne pleotsütoos + [valk] + ↓ [liim].
- Bubopunktaadi / haavandi / karbunkuli / röga / ninaneelu tampooni / vere / uriini / väljaheidete / tserebrospinaalvedeliku uurimine - see tähendab, kus sümptomid domineerivad ja bioloogiline materjal saadetakse bakterioloogilisele ja bakterioskoopilisele uuringule - esialgne tulemus tunni pärast, ja viimane 12 tunni pärast (katku stalaktiidi ilmnemisega - see muudab diagnoosi vaieldamatuks).
- RPHA (passiivne hemaglutinatsioonireaktsioon), RIF, ELISA, RNGA

Katku kahtluse korral tehakse laboratoorsed testid katkuvastastes ülikondades, spetsiaalsetes laboritingimustes, kasutades selleks spetsiaalselt selleks ettenähtud riistu ja jalgratast, samuti kohustusliku desinfitseerimisvahendite olemasoluga.
katku ravi
Ravi kombineeritakse voodirežiimi ja säästva dieediga (tabel A).
1. Etiotroopne ravi (suunatud patogeeni vastu) - seda etappi tuleks alustada ainult ühe katku kahtlusega, ootamata bakterioloogilist kinnitust. Teatud vormi korral kasutatakse erinevat ravimite kombinatsiooni, vaheldumisi üksteisega, sel juhul kõige edukamad kombinatsioonid:
- tsiftriaksoon või tsiprofloksatsiin + streptomütsiin või gentamütsiin või rifampitsiin
- Rifampitsiin + streptomütsiin
2. Patogeneetiline ravi: võitlus atsidoosi, kardiovaskulaarse ja hingamispuudulikkuse, ITSH ja DIC vastu. Selle ravi käigus manustatakse kolloidlahuseid (reopolüglütsiin, plasma) ja kristalloidi (10% glükoosi).
3. Sümptomaatiline ravi teatud domineerivate sümptomite ilmnemisel.
Katku tüsistused
TSS-i ja DIC-i pöördumatute staadiumite areng, elundite ja süsteemide dekompensatsioon, sekundaarsed bakteriaalsed tüsistused, surm.
Katku ennetamine
Mittespetsiifiline: looduslike koldete epidemioloogiline seire; desinfitseeritud näriliste arvu vähenemine; pidev ohustatud elanikkonna jälgimine; raviasutuste ja meditsiinipersonali ettevalmistamine tööks katkuhaigetega; impordi takistamine teistest riikidest.
Spetsiifiline: riskipiirkondades elavate või sinna reisivate inimeste iga-aastane immuniseerimine elusa katkuvastase vaktsiiniga; Inimestele, kes puutuvad kokku katkuhaigete, nende asjade, loomade surnukehadega, manustatakse erakorralist antibiootikumiprofülaktikat samade ravimitega, mis raviks.
Arvatakse, et nakatumisjärgne immuunsus on tugev ja eluaegne, kuid on teatatud ka uuesti nakatumise juhtudest.
*Riiklikud nakkushaiguste juhised liigitavad katku zoonoosiks, st selliseks, mis ei saa levida inimeselt inimesele. Aga kas seda saab pidada õiguspäraseks, meenutades Euroopa epideemiaajalugu 14. sajandil, mil aastatel 1346-1351 jäi 100 miljonist inimesest alles vaid 70 miljonit – minu meelest ei ole see iseloomustus kohane, sest ainult need haigused, loomadelt ülekannet nimetatakse "zoonoosiks" loomadele ja inimene on "nakkuslik ummiktee", st ilma võimaluseta teisi inimesi nakatada, ja "zooantraponoos" tähendab nakatumist mitte ainult loomade, vaid ka inimeste vahel.
Terapeut Shabanova I.E.
Need kuuluvad ka iidsesse maailma. Nii kirjeldas Efesosest pärit Rufus, kes elas keiser Traianuse ajal, viidates iidsematele arstidele (kelle nimed pole meieni jõudnud), mitmeid kindlalt muhkkatku juhtumeid Liibüas, Süürias ja Egiptuses.
Vilistid ei rahunenud ja vedasid kolmandat korda sõjasaagi ja koos sellega katku Ascaloni linna. Siis kogunesid sinna kõik vilistite valitsejad - vilistite viie linna kuningad - ja nad otsustasid laeka iisraellastele tagasi anda, sest nad mõistsid, et see on ainus viis haiguse leviku tõkestamiseks. Ja 5. peatükk lõpeb hukule määratud linnas valitsenud atmosfääri kirjeldusega. „Ja need, kes ei surnud, said võsast alla, nii et linna kisa tõusis taevasse” (1. Sam.). 6. peatükis on kujutatud kõigi vilistite valitsejate nõukogu, kuhu kutsuti preestrid ja ennustajad. Nad soovitasid tuua Jumalale süüohvri – panna kingitused laeva, enne kui see iisraellastele tagastada. „Vilistite valitsejate arvu järgi laastasid maad viis kullakasvu ja viis kullast hiirt; Sest üks karistus on teile kõigile ja teie valitsejatele” (1. Sam.). See piiblitraditsioon on huvitav mitmel viisil: see sisaldab varjatud sõnumit epideemia kohta, mis hõlmas tõenäoliselt kõiki viit vilistite linna. See võib olla muhkkatk, mis tabas inimesi noortest kuni vanadeni ja millega kaasnes valulike kasvajate ilmnemine kubemes – muhkmed. Kõige tähelepanuväärsem on see, et vilisti preestrid seostasid seda haigust ilmselt näriliste esinemisega: sellest tulenevad kuldsed hiirte kujud, kes "hävitavad maad".
Piiblis on veel üks lõik, mis arvatakse olevat järjekordne katkujuhtum. Neljas kuningate raamat (2 kuningat) räägib Assüüria kuninga Sanheribi sõjakäigust, kes otsustas Jeruusalemma hävitada. Suur armee piiras linna ümber, kuid ei võtnud seda enda kätte. Ja peagi taganes Sanherib ilma võitluseta armee jäänustega, milles "Issanda ingel" lõi öö jooksul 185 tuhat sõdurit (2 kuningat).
Katkuepideemiad ajaloolisel ajal
Katk kui bioloogiline relv
Katkutekitaja kasutamisel bioloogilise relvana on sügavad ajaloolised juured. Eelkõige näitasid sündmused Vana-Hiinas ja keskaegses Euroopas, kuidas hunnid, türklased ja mongolid kasutasid nakatunud loomade (hobuste ja lehmade) surnukehi veeallikate ja veevarustussüsteemide saastamiseks. On ajaloolisi andmeid nakatunud materjali väljasaatmise juhtude kohta mõne linna piiramise ajal (Kaffa piiramine).
Praegune seis
Igal aastal on katkujuhtumite arv umbes 2,5 tuhat inimest ja seda ilma tendentsita.
Olemasolevatel andmetel registreeriti Maailma Terviseorganisatsiooni andmetel aastatel 1989–2004 umbes nelikümmend tuhat juhtumit 24 riigis ja suremus oli umbes 7% juhtude arvust. Paljudes Aasia riikides (Kasahstan, Hiina, Mongoolia ja Vietnam), Aafrikas (Kongo, Tansaania ja Madagaskar), läänepoolkeral (USA, Peruu) registreeritakse inimeste nakatumise juhtumeid peaaegu igal aastal.
Samal ajal ohustab igal aastal Venemaa territooriumil üle 20 000 inimese looduslike kollete territooriumil (kogupindalaga üle 253 tuhande km²). Venemaa jaoks muudab olukorra keeruliseks iga-aastane uute haigusjuhtude avastamine Venemaaga külgnevates osariikides (Kasahstan, Mongoolia, Hiina), konkreetse katkukandja, kirbude importimine transpordi- ja kaubavoogude kaudu Kagu-Aasia riikidest. Xenopsylla cheopis .
Aastatel 2001–2006 registreeriti Venemaal 752 katku patogeeni tüve. Praegu asuvad kõige aktiivsemad looduslikud kolded Astrahani piirkonna, Kabardi-Balkari ja Karatšai-Tšerkessi vabariikide, Altai, Dagestani, Kalmõkkia, Tyva vabariikide territooriumidel. Eriti murettekitav on Inguši ja Tšetšeenia vabariikides esinevate puhangute aktiivsuse süstemaatilise jälgimise puudumine.
2016. aasta juulis viidi Venemaal Altai Vabariigis Kosh-Agachsky rajooni haiglasse kümneaastane muhkkatku põdev poiss.
Aastatel 2001-2003 registreeriti Kasahstani Vabariigis 7 katkujuhtumit (ühe surmaga), Mongoolias - 23 (3 surma), Hiinas aastatel 2001-2002 haigestus 109 inimest (9 surma). Vene Föderatsiooniga külgneva Kasahstani Vabariigi, Hiina ja Mongoolia looduskollete episootilise ja epideemia olukorra prognoos on jätkuvalt ebasoodne.
2014. aasta augusti lõpus tekkis Madagaskaril taas katkupuhang, mis 2014. aasta novembri lõpuks oli nõudnud 40 inimelu 119 juhtumist.
Prognoos
Kaasaegse teraapia tingimustes ei ületa suremus buboonilises vormis 5-10%, kuid teistel vormidel on varakult ravi alustamisel taastumismäär üsna kõrge. Mõnel juhul on võimalik haiguse mööduv septiline vorm, mis on in vivo diagnoosimiseks ja raviks halvasti vastuvõetav ("katku fulminantne vorm").
infektsioon
Katku põhjustaja on madalate temperatuuride suhtes vastupidav, säilib hästi rögas, kuid temperatuuril 55 ° C sureb see 10–15 minuti jooksul ja keetmisel peaaegu koheselt. Nakkuse värav - kahjustatud nahk (reeglina kirbuhammustusega, Xenopsylla cheopis), hingamisteede limaskestad, seedetrakt, sidekesta.
Peamise kandja järgi jagunevad looduslikud katkukolded maa-oravateks, marmotideks, liivahiirteks, hiirteks ja pikadeks. Lisaks metsikutele närilistele hõlmab episootiline protsess mõnikord ka niinimetatud sünantroopseid närilisi (eriti rotte ja hiiri), aga ka mõningaid metsloomi (jänesed, rebased), kes on jahiobjektiks. Koduloomadest haigestuvad katkusse kaamelid.
Looduslikus fookuses tekib nakatumine tavaliselt haiget närilist varem toitnud kirbu hammustuse kaudu. Nakatumise tõenäosus suureneb oluliselt sünantroopsete näriliste kaasamisel episootia hulka. Nakatumine toimub ka näriliste küttimisel ja nende edasisel töötlemisel. Inimeste massihaigused tekivad siis, kui haige kaameli lõigatakse, nülgitakse, lõigatakse, töödeldakse. Nakatunud inimene on omakorda potentsiaalne katku allikas, kellelt patogeeni edasikandumine teisele inimesele või loomale võib olenevalt haiguse vormist toimuda õhus olevate piiskade, kontakti või edasikandumise teel.
Kirbud on spetsiifilised katku patogeeni kandjad. Selle põhjuseks on kirpude seedesüsteemi ehituse iseärasused: mao ees moodustab kirbu söögitoru paksene – struuma. Nakatunud looma (rotti) hammustuse korral settib katkubakter kirbu saagis ja hakkab intensiivselt paljunema, ummistades selle täielikult (nn katkuplokk). Veri ei saa makku siseneda, mistõttu kirp regurgiteerib vere koos patogeeniga tagasi haava. Ja kuna sellist kirbu piinab pidevalt näljatunne, lülitub ta peremehelt peremehele lootuses saada oma osa verest ja suudab enne surma nakatada suure hulga inimesi (sellised kirbud ei ela üle kümne päeva , kuid närilistega tehtud katsed näitasid, et üks kirp võib nakatada kuni 11 peremeest).
Katkubakteritega nakatunud kirbude hammustamisel võib hammustuse kohale ilmuda paapul või mädapudel, mis on täidetud hemorraagilise sisuga (nahavorm). Seejärel levib protsess läbi lümfisoonte ilma lümfangiidi ilminguteta. Bakterite paljunemine lümfisõlmede makrofaagides toob kaasa nende järsu suurenemise, sulandumise ja konglomeraadi ("bubo") moodustumise. Infektsiooni edasine üldistamine, mis ei ole tingimata vajalik, eriti kaasaegse antibiootikumravi tingimustes, võib viia septilise vormi tekkeni, millega kaasneb peaaegu kõigi siseorganite kahjustus. Epidemioloogilisest seisukohast on oluline, et areneks katku baktereemia, mille tulemusena haige inimene ise muutub kontakti või edasikandumise teel nakkusallikaks. Kõige olulisemat rolli mängib aga kopsukoe infektsiooni “väljasõelumine” koos haiguse kopsuvormi kujunemisega. Katku kopsupõletiku tekkest saadik on selle haiguse kopsuvorm juba inimeselt inimesele edasi kandunud – äärmiselt ohtlik, väga kiire kulgemisega.
Sümptomid
Katku buboonilist vormi iseloomustab teravalt valusate konglomeraatide, kõige sagedamini ühel küljel kubeme lümfisõlmede ilmnemine. Inkubatsiooniperiood on 2-6 päeva (harvemini 1-12 päeva). Mõne päeva jooksul suureneb konglomeraadi suurus, selle kohal olev nahk võib muutuda hüpereemiliseks. Samal ajal suureneb teiste lümfisõlmede rühmade arv - sekundaarsed buboid. Primaarse fookuse lümfisõlmed läbivad pehmenemise ja nende läbitorkamisel saadakse mädane või hemorraagiline sisu, mille mikroskoopilisel analüüsil ilmneb suur hulk bipolaarse värvumisega gramnegatiivseid vardaid. Antibiootikumravi puudumisel avatakse mädased lümfisõlmed. Seejärel toimub fistulite järkjärguline paranemine. Patsiendi seisundi raskusaste tõuseb järk-järgult 4.-5. päevaks, temperatuur võib tõusta, mõnikord tekib koheselt kõrge palavik, kuid esialgu jääb haigete seisund sageli üldiselt rahuldavaks. See seletab tõsiasja, et muhkkatku põdev inimene võib end terveks pidades lennata ühest maailma otsast teise.
Kuid igal ajal võib katku bubooniline vorm põhjustada protsessi üldistamist ja minna sekundaarsesse septilisse või sekundaarsesse kopsuvormi. Sellistel juhtudel muutub patsientide seisund väga kiiresti äärmiselt raskeks. Mürgistuse sümptomid suurenevad tundide kaupa. Temperatuur pärast tugevat külmavärinat tõuseb kõrge palavikuga näitajateni. Märgitakse kõik sepsise nähud: lihasvalu, tugev nõrkus, peavalu, pearinglus, teadvuse ummistus kuni selle kaotuseni, mõnikord erutus (patsient tormab voodis), unetus. Kopsupõletiku tekkega suureneb tsüanoos, ilmneb köha koos vahuse verise röga eraldumisega, mis sisaldab tohutul hulgal katkupulki. Just sellest rögast saab inimeselt inimesele nakatumise allikas, millega kaasneb nüüd primaarne kopsukatk.
Katku septilised ja pulmonaarsed vormid kulgevad, nagu iga raske sepsis, dissemineerunud intravaskulaarse hüübimissündroomi ilmingutega: võivad ilmneda väikesed hemorraagiad nahal, verejooks seedetraktist (verise massi oksendamine, melena), raske tahhükardia, kiire ja korrigeerimist vajav ( dopamiin) vererõhu langus. Auskultatoorne - pilt kahepoolsest fokaalsest kopsupõletikust.
Kliiniline pilt
Primaarse septilise ehk primaarse kopsuvormi kliiniline pilt ei erine põhimõtteliselt sekundaarsetest vormidest, kuid primaarsetel vormidel on sageli lühem peiteaeg - kuni mitu tundi.
Diagnoos
Kaasaegsetes tingimustes mängib diagnoosimisel kõige olulisemat rolli epidemioloogiline anamnees. Saabumine katku endeemilistest tsoonidest (Vietnam, Birma, Boliivia, Ecuador, Karakalpakia jne) või katkuvastastest jaamadest, kui patsient, kellel on ülalkirjeldatud buboonilise vormi tunnused või kõige raskema - hemorraagiaga ja verine röga - raske lümfadenopaatiaga kopsupõletik on esimese kontakti arsti jaoks piisavalt tõsine argument, et võtta kõik meetmed väidetava katku lokaliseerimiseks ja selle täpseks diagnoosimiseks. Tuleb rõhutada, et kaasaegse meditsiinilise profülaktika tingimustes on köhiva katkuhaigega juba mõnda aega kokku puutunud personali haigestumise tõenäosus väga väike. Praegu ei ole meditsiinitöötajate seas esmase kopsukatku juhtumeid (st inimeselt inimesele nakatumise juhtumeid). Täpse diagnoosi seadmine tuleb läbi viia bakterioloogiliste uuringute abil. Nende materjaliks on mädaneva lümfisõlme punkt, röga, patsiendi veri, fistulite ja haavandite eritumine.
Laboratoorseks diagnostikaks kasutatakse fluorestseeruvat spetsiifilist antiseerumit, mida kasutatakse haavandite eraldumise, lümfisõlmede punktide, vereagaril saadud külvi määrimiseks.
Ravi
Keskajal katku praktiliselt ei ravitud, toimingud taandusid peamiselt katkububode lõikamisele või kauteriseerimisele. Keegi ei teadnud haiguse tõelist põhjust, mistõttu polnud aimugi, kuidas seda ravida. Arstid proovisid kõige veidramaid abinõusid. Ühe sellise ravimi koostises oli 10-aastase melassi, peeneks hakitud madude, veini ja 60 muu komponendi segu. Teise meetodi järgi pidi patsient omakorda magama vasakul küljel, siis paremal küljel. Alates 13. sajandist on nad püüdnud katkuepideemiat piirata karantiinide abil.
Katkuravis jõuti pöördepunktini 1947. aastal, kui Nõukogude arstid hakkasid esimestena maailmas kasutama streptomütsiini katku raviks Mandžuurias. Selle tulemusena paranesid kõik streptomütsiiniga ravitud patsiendid, sealhulgas kopsukatku põdev patsient, keda peeti juba lootusetuks.
Katkuhaigete ravi toimub praegu antibiootikumide, sulfoonamiidide ja terapeutilise katkuvastase seerumi abil. Võimalike haiguskollete ennetamine seisneb sadamalinnades spetsiaalsete karantiinimeetmete võtmises, kõikide rahvusvahelistele lendudele suunduvate laevade deratiseerimises, spetsiaalsete katkuvastaste institutsioonide loomises stepialadel, kus närilisi leidub, katku episootiate tuvastamises näriliste seas ja nendega võitlemises. .
Katkuvastased sanitaarmeetmed Venemaal
Katku kahtluse korral teavitatakse sellest koheselt rajooni sanitaar-epidemioloogiajaama. Teatise täidab nakkust kahtlustanud arst ja selle edastamise tagab selle asutuse peaarst, kust selline patsient leiti.
Patsient tuleb viivitamatult hospitaliseerida nakkushaigla kasti. Arst või raviasutuse keskmine meditsiinitöötaja on haige või katkukahtlusega patsiendi avastamisel kohustatud katkestama patsientide edasise vastuvõtu ning keelama raviasutusse sisenemise ja sealt väljumise. Kabinetisse, palatisse jäädes peab meditsiinitöötaja informeerima peaarsti talle kättesaadaval viisil haige isiku tuvastamisest ning nõudma katkuvastaseid ülikondi ja desinfektsioonivahendeid.
Kopsukahjustusega patsiendi vastuvõtul on meditsiinitöötajal kohustus enne täieliku katkuvastase ülikonna selga panemist ravida silmade, suu ja nina limaskesti streptomütsiini lahusega. Köha puudumisel võite piirduda käte töötlemisega desinfitseeriva lahusega. Pärast meetmete võtmist haige inimese tervetest inimestest raviasutuses või kodus eraldamiseks koostatakse patsiendiga kokku puutunud inimeste nimekiri, kuhu märgitakse perekonnanimi, eesnimi, isanimi, vanus, töökoht, elukutse, Kodu aadress.
Kuni katkuvastase asutuse konsultandi saabumiseni püsib tervishoiutöötaja haiguspuhangus. Selle isoleerimise küsimus otsustatakse igal üksikjuhul eraldi. Konsultant viib materjali bakterioloogilisele uuringule, misjärel võib alata patsiendi spetsiifiline ravi antibiootikumidega.
Kui patsient avastatakse rongis, lennukis, laevas, lennujaamas, raudteejaamas, jääb meditsiinitöötajate tegevus samaks, kuigi organisatsioonilised meetmed on erinevad. Oluline on rõhutada, et kahtlase patsiendi isoleerimine teistega peaks algama kohe pärast tema tuvastamist.
Asutuse peaarst, saanud teate katkukahtlusega patsiendi tuvastamise kohta, rakendab abinõusid, et peatada side haigla osakondade, kliiniku korruste vahel, keelab väljumise hoonest, kust patsient leiti. Samal ajal korraldab see hädaabiteate edastamist kõrgemale organisatsioonile ja katkuvastasele asutusele. Teabe vorm võib olla meelevaldne järgmiste andmete kohustusliku esitamisega: perekonnanimi, nimi, isanimi, patsiendi vanus, elukoht, elukutse ja töökoht, avastamise kuupäev, haiguse alguse aeg, objektiivsed andmed , esialgne diagnoos, haiguspuhangu lokaliseerimiseks võetud esmased meetmed, patsiendi ametikoht ja diagnoosi pannud arsti nimi. Samaaegselt teabega taotleb juht konsultante ja vajalikku abi.
Mõnes olukorras võib siiski olla sobivam hospitaliseerida (kuni täpne diagnoos on kindlaks tehtud) asutuses, kus patsient asub katku oletamise ajal. Terapeutilised meetmed on lahutamatud töötajate nakatumise vältimisest, kes peavad viivitamatult panema selga 3-kihilised marli maskid, jalatsikatted, 2-kihilise marli salli, mis katab täielikult juukseid, ja kaitseprillid, et vältida röga pritsmete sattumist naha limaskestale. silmad. Vastavalt Vene Föderatsioonis kehtestatud reeglitele peavad töötajad kandma katkuvastast ülikonda või kasutama nakkusvastaste kaitseomaduste poolest sarnaseid erivahendeid. Kõik patsiendiga kokku puutunud töötajad jäävad talle edasist abi osutama. Spetsiaalne meditsiinipost isoleerib kambri, kus patsient ja teda ravivad töötajad asuvad, kokkupuutest teiste inimestega. Eraldatud sektsioon peaks sisaldama tualetti ja raviruumi. Kõik töötajad saavad kohest profülaktilist antibiootikumiravi kogu isolatsioonis veedetud päevade jooksul.
Katku ravi on keeruline ja hõlmab etiotroopsete, patogeneetiliste ja sümptomaatiliste ainete kasutamist. Katku ravis on kõige tõhusamad streptomütsiini antibiootikumid: streptomütsiin, dihüdrostreptomütsiin, pasomütsiin. Sel juhul kasutatakse kõige laialdasemalt streptomütsiini. Katku buboonilise vormi korral süstitakse patsiendile intramuskulaarselt streptomütsiini 3-4 korda päevas (päevane annus 3 g), tetratsükliini antibiootikume (vibromütsiin, morfotsükliin) intravenoosselt 4 g / päevas. Mürgistuse korral manustatakse veenisiseselt soolalahuseid, hemodezi. Vererõhu langust buboonilises vormis tuleks iseenesest pidada protsessi üldistamise märgiks, sepsise märgiks; sel juhul on vaja elustamist, dopamiini sisseviimist, püsiva kateetri rajamist. Katku kopsupõletiku ja septiliste vormide korral suurendatakse streptomütsiini annust 4-5 g-ni päevas ja tetratsükliini - kuni 6 g-ni.Streptomütsiini suhtes resistentsete vormide korral võib levomütsetiinsuktsinaati manustada kuni 6-8 g päevas. Kui seisund paraneb, vähendatakse antibiootikumide annust: streptomütsiin - kuni 2 g / päevas, kuni temperatuur normaliseerub, kuid vähemalt 3 päeva, tetratsükliinid - kuni 2 g / päevas sees, klooramfenikool - kuni 3 g / päevas. päev, kokku 20-25 g Kasutatakse väga edukalt katku ja biseptooli ravis.
Kopsu, septilise vormi ja hemorraagia tekkega hakkavad nad koheselt peatama dissemineerunud intravaskulaarse koagulatsiooni sündroomi: viiakse läbi plasmaferees (kilekottides võib katkendlikku plasmafereesi läbi viia mis tahes spetsiaalse või õhkjahutusega tsentrifuugis selle võimsusega klaasid 0,5 l või rohkem) eemaldatud plasma mahus 1-1,5 l sama koguse värske külmutatud plasma asendamisel. Hemorraagilise sündroomi korral ei tohi värske külmutatud plasma igapäevane süstimine olla väiksem kui 2 liitrit. Enne sepsise kõige ägedamate ilmingute peatamist tehakse iga päev plasmaferees. Hemorraagilise sündroomi tunnuste kadumine, vererõhu stabiliseerumine, tavaliselt sepsise korral, on põhjuseks plasmafereesiseansside peatamiseks. Samal ajal täheldatakse plasmafereesi mõju haiguse ägedal perioodil peaaegu kohe, joobeseisundi nähud vähenevad, dopamiini vajadus vererõhu stabiliseerimiseks väheneb, lihasvalu taandub, õhupuudus väheneb.
Kopsupõletiku või katku septilise vormiga patsienti ravivate meditsiinitöötajate meeskonnas peaks olema intensiivravi spetsialist.
Vaata ka
- Inkvisitsioon
- Katk (rühm)
Märkmed
- Haiguse ontoloogia väljalase 2019-05-13 - 2019-05-13 - 2019.
- Jared teemant, relvad, pisikud ja teras. Inimühiskonna saatused.
- , Koos. 142.
- Katk
- , Koos. 131.
- Katk – arstidele, üliõpilastele, patsientidele, meditsiiniportaal, kokkuvõtted, petulehed arstidele, haigused, ravi, diagnostika, ennetamine
- , Koos. 7.
- , Koos. 106.
- , Koos. 5.
- Papagrigorakis, Manolis J.; Yapijakis, Christos; Synodinos, Philippos N.; Baziotopoulou-Valavani, Effie (2006). “Iidse hambapulbi DNA-uuring tunnistab tüüfuse tõenäoliseks Ateena katku põhjuseks International Journal of Infectious Diseases. 10 (3): 206-214.
Katk
Mis on katk -
Katk- äge, eriti ohtlik zoonootiline ülekantav infektsioon, millega kaasneb tõsine mürgistus ja seroos-hemorraagiline põletik lümfisõlmedes, kopsudes ja muudes organites, samuti sepsise võimalik areng.
Lühike ajalooline teave
Inimkonna ajaloos pole teist sellist nakkushaigust, mis tooks kaasa nii kolossaalse laastamise ja elanikkonna suremuse kui katk. Alates iidsetest aegadest on säilinud teave katku haiguse kohta, mis esines inimestel suure surmajuhtumiga epideemiate kujul. Märgitakse, et katkuepideemiad tekkisid haigete loomadega kokkupuutumise tagajärjel. Mõnikord oli haiguse levik pandeemiate laadne. On teada kolm katku pandeemiat. Esimene, tuntud kui Justinianuse katk, möllas Egiptuses ja Ida-Rooma impeeriumis aastatel 527–565. Teine, mida nimetatakse "suureks" või "mustaks" surmaks, aastatel 1345–1350. pühkis Krimmi, Vahemere ja Lääne-Euroopat; see kõige laastavam pandeemia nõudis umbes 60 miljonit inimelu. Kolmas pandeemia algas 1895. aastal Hongkongis, seejärel levis Indiasse, kus suri üle 12 miljoni inimese. Kohe alguses tehti olulisi avastusi (patogeen isoleeriti, tõestati rottide osa katku epidemioloogias), mis võimaldasid ennetustööd korraldada teaduslikul alusel. Katku tekitaja avastas G.N. Minkh (1878) ning temast sõltumatult A. Yersen ja S. Kitazato (1894). Alates 14. sajandist on katk Venemaad epideemiate näol korduvalt külastanud. Töötades haiguspuhangute kallal, et vältida haiguse levikut ja ravida patsiente, on Vene teadlased D.K. Zabolotny, N.N. Klodnitski, I.I. Mechnikov, N.F. Gamaleya jt 20. sajandil N.N. Žukov-Verežnikov, E.I. Korobkova ja G.P. Rudnev töötas välja katkuhaigete patogeneesi, diagnoosimise ja ravi põhimõtted ning lõi ka katkuvastase vaktsiini.
Mis provotseerib / katku põhjused:
Haigustekitajaks on gramnegatiivne liikumatu fakultatiivne anaeroobne bakter Y. pestis, mis kuulub Enterobacteriaceae perekonna Yersinia perekonda. Paljude morfoloogiliste ja biokeemiliste tunnuste poolest sarnaneb katkubatsill pseudotuberkuloosi, jersinioosi, tulareemia ja pastörelloosi patogeenidega, mis põhjustavad raskeid haigusi nii närilistel kui ka inimestel. Iseloomulik on väljendunud polümorfism, kõige tüüpilisemad on munajad vardad, mis värvivad bipolaarselt.Patogeenil on mitu alamliiki, erinevad virulentsuse poolest. Kasvab tavapärasel toitesöötmel, millele on kasvu stimuleerimiseks lisatud hemolüüsitud verd või naatriumsulfiti. Sisaldab üle 30 antigeeni, ekso- ja endotoksiini. Kapslid kaitsevad baktereid imendumise eest polümorfonukleaarsete leukotsüütide poolt ning V- ja W-antigeenid kaitsevad neid lüüsi eest fagotsüütide tsütoplasmas, mis tagab nende rakusisese paljunemise. Katkutekitaja säilib hästi haigete väljaheidetes ja keskkonnaobjektides (bubo pusas säilib 20-30 päeva, inimeste, kaamelite, näriliste surnukehadel - kuni 60 päeva), kuid on väga tundlik päikesevalguse suhtes, õhuhapnik, kõrgendatud temperatuur, keskkonnareaktsioonid (eriti hape), kemikaalid (sh desinfektsioonivahendid). Sublimaadi toimel lahjenduses 1:1000 sureb see 1-2 minutiga. See talub madalaid temperatuure, külmumist.
Haige inimene võib teatud tingimustel muutuda nakkusallikaks: kopsukatku tekkega, otsesel kokkupuutel katkububo mädase sisuga ja ka katkuseptitseemiaga patsiendi kirbupõletiku tagajärjel. Katku surnud inimeste surnukehad on sageli teiste inimeste nakatumise otseseks põhjuseks. Eriti ohtlikud on kopsukatku põdevad patsiendid.
Ülekandemehhanism mitmekesised, enamasti ülekantavad, kuid võimalikud on ka õhus levivad tilgad (katku kopsuvormide, laboratoorsete infektsioonide korral). Haigustekitaja kandjateks on kirbud (umbes 100 liiki) ja teatud tüüpi lestad, kes toetavad looduses episootilist protsessi ning kannavad haigusetekitaja edasi sünantroopsetele närilistele, kaamelitele, kassidele ja koertele, kes võivad nakatunud kirpe inimese elupaikadesse kanda. Inimene nakatub mitte niivõrd kirbuhammustusest, kuivõrd selle väljaheidete või naha sisse söötmise ajal regurgiteeritud masside hõõrumisest. Kirbude soolestikus paljunevad bakterid eritavad koagulaasi, mis moodustab "korgi" (katkuploki), mis takistab vere kehasse sisenemist. Näljase putuka katsetega vereimemiseks kaasneb nakatunud masside tagasivool hammustuse kohas naha pinnale. Need kirbud on näljased ja püüavad sageli looma verd imeda. Kirbude nakkavavus püsib keskmiselt umbes 7 nädalat ja mõne allika järgi kuni 1 aasta.
Võimalik kokkupuude (kahjustatud naha ja limaskestade kaudu) rümpade lõikamisel ja tapetud nakatunud loomade (jänesed, rebased, saigad, kaamelid jne) nahkade töötlemisel ja seedimisel (liha söömisel) katku nakatumise viis.
Inimeste loomulik vastuvõtlikkus on väga kõrge, absoluutne kõikides vanuserühmades ja mis tahes nakatumistee suhtes. Pärast haigestumist tekib suhteline immuunsus, mis ei kaitse uuesti nakatumise eest. Korduvad haigusjuhud ei ole haruldased ega ole vähem rasked kui esmased.
Peamised epidemioloogilised tunnused. Looduslikud katkukolded hõivavad 6–7% maakera maismaast ja neid on registreeritud kõigil mandritel, välja arvatud Austraalia ja Antarktika. Igal aastal registreeritakse maailmas mitusada katkujuhtumit inimestel. SRÜ riikides on tuvastatud 43 looduslikku katkukollet kogupindalaga üle 216 miljoni hektari, mis asuvad tasandikel (stepp, poolkõrb, kõrb) ja kõrgmäestikualadel. Looduslikke koldeid on kahte tüüpi: "metsiku" ja roti katku kolded. Looduslikes koldes avaldub katk episootisena näriliste ja jäneseliste seas. Talvel magavate näriliste (murmurid, oravad jt) nakatumine toimub soojal aastaajal, talvel magamata närilistel ja jänestel (hiired, hiired, pikad jne) on aga nakatumisel kaks hooajalist tippu, millega on seotud sigimisperioodidega loomad. Mehed haigestuvad naistest sagedamini ametialase tegevuse tõttu ja viibivad katku loomulikus fookuses (ümberrändamine, jaht). Antropurgilistes fookustes täidavad mustad ja hallid rotid nakkuse reservuaari rolli. Katku buboonilise ja kopsupõletiku vormide epidemioloogial on olulisemate tunnuste osas olulisi erinevusi. Buboonkatku iseloomustab suhteliselt aeglane haigestumuse tõus, samas kui kopsukatk võib bakterite kerge edasikandumise tõttu levida lühikese aja jooksul. Katku buboonilise vormiga patsiendid on kergelt nakkavad ja praktiliselt mitteinfektsioossed, kuna nende eritised ei sisalda haigustekitajaid ning avanenud mubide materjalis on neid vähe või üldse mitte. Kui haigus läheb septilisse vormi, samuti kui buboonilist vormi komplitseerib sekundaarne kopsupõletik, kui patogeen võib edasi kanduda õhus olevate tilkade kaudu, tekivad primaarse kopsukatku rasked epideemiad ja väga kõrge nakkavusega. Tavaliselt järgneb kopsukatk buboonilisele, levib koos sellega ja muutub kiiresti juhtivaks epidemioloogiliseks ja kliiniliseks vormiks. Viimasel ajal on intensiivselt arendatud arusaama, et katkutekitaja võib harimata olekus mullas olla pikka aega. Näriliste esmane nakatumine võib sel juhul tekkida nakatunud pinnasesse aukude kaevamisel. See hüpotees põhineb nii eksperimentaalsetel uuringutel kui ka vaatlustel patogeeni otsimise ebaefektiivsuse kohta näriliste ja nende kirpude seas episootilistel perioodidel.
Patogenees (mis juhtub?) katku ajal:
Inimese kohanemismehhanismid ei ole praktiliselt kohandatud vastu pidama katkubatsilli sissetoomisele ja arengule organismis. See on tingitud sellest, et katkubatsill paljuneb väga kiiresti; bakterid toodavad suurtes kogustes läbilaskvusfaktoreid (neuraminidaas, fibrinolüsiin, pestitsiin), fagotsütoosi pärssivaid antifagiine (F1, HMWP-d, V / W-Ar, PH6-Ag), mis aitavad kaasa kiirele ja massilisele lümfogeensele ja hematogeensele levikule, peamiselt mononukleaarsetele. fagotsüütsüsteem koos selle järgneva aktiveerimisega. Massiivne antigeneemia, põletikuliste vahendajate, sealhulgas šokkogeensete tsütokiinide vabanemine, põhjustab mikrotsirkulatsioonihäirete (DIC) arengut, millele järgneb nakkav toksiline šokk.
Haiguse kliinilise pildi määrab suuresti naha, kopsude või seedetrakti kaudu tungiva patogeeni sissetoomise koht.
Katku patogeneesi skeem sisaldab kolme etappi. Esiteks levib patogeen sissetoomiskohast lümfogeenselt lümfisõlmedesse, kus see viibib lühikest aega. Sel juhul moodustub katku bubo koos põletikuliste, hemorraagiliste ja nekrootiliste muutustega lümfisõlmedes. Seejärel sisenevad bakterid kiiresti vereringesse. Baktereemia staadiumis areneb raske toksikoos, millega kaasnevad muutused vere reoloogilistes omadustes, mikrotsirkulatsioonihäired ja hemorraagilised ilmingud erinevates organites. Ja lõpuks, pärast seda, kui patogeen ületab retikulohistiotsüütilise barjääri, levib see sepsise tekkega erinevatesse organitesse ja süsteemidesse.
Mikrovereringe häired põhjustavad muutusi südamelihases ja veresoontes, aga ka neerupealistes, mis viib ägeda kardiovaskulaarse puudulikkuseni.
Aerogeense nakkusteega mõjutavad alveoolid, neis areneb põletikuline protsess koos nekroosi elementidega. Järgneva baktereemiaga kaasneb intensiivne toksikoos ja septiliste-hemorraagiliste ilmingute areng erinevates elundites ja kudedes.
Katku antikehade reaktsioon on nõrk ja moodustub haiguse hilises staadiumis.
Katku sümptomid:
Inkubatsiooniperiood on 3-6 päeva (epideemiate või septiliste vormide korral väheneb see 1-2 päevani); maksimaalne peiteaeg on 9 päeva.
Iseloomustab haiguse äge algus, mida väljendab kehatemperatuuri kiire tõus kõrgele arvule koos tohutute külmavärinatega ja tõsise joobeseisundi tekkega. Patsientide tüüpilised kaebused valu ristluus, lihastes ja liigestes, peavalu. Esineb oksendamist (sageli verine), piinavat janu. Alates haiguse esimestest tundidest areneb psühhomotoorne agitatsioon. Patsiendid on rahutud, üleliia aktiivsed, üritavad põgeneda ("jookseb nagu hull"), neil on hallutsinatsioonid, deliirium. Kõne muutub segaseks, kõnnak ebakindel. Harvematel juhtudel ulatub letargia, apaatia ja nõrkus nii kaugele, et patsient ei saa voodist tõusta. Väliselt täheldatakse näo hüpereemiat ja turset, sklera süstimist. Näol on kannatuse või õuduse väljendus ("katku mask"). Raskematel juhtudel on nahal võimalik hemorraagiline lööve. Väga iseloomulikud haiguse tunnused on keele paksenemine ja kattumine paksu valge kattega (“kriitkeel”). Kardiovaskulaarsüsteemist täheldatakse märkimisväärset tahhükardiat (kuni embrüokardiani), arütmiat ja progresseeruvat vererõhu langust. Isegi haiguse kohalike vormide korral areneb tahhüpnoe, samuti oliguuria või anuuria.
See sümptomaatika avaldub, eriti esialgsel perioodil, kõigis katku vormides.
Vastavalt G.P. välja pakutud katku kliinilisele klassifikatsioonile. Rudnev (1970) eristavad haiguse lokaalseid vorme (naha-, bubooniline, naha-bubooniline), üldistatud vorme (esmane septiline ja sekundaarne septiline), väliselt levinud vorme (esmane kopsu-, sekundaarne kopsu- ja soolte).
naha vorm. Iseloomustab karbunkuli moodustumine patogeeni sissetoomise kohas. Esialgu tekib nahale teravalt valulik tumepunase sisuga pustul; see paikneb ödeemsel nahaalusel koel ja seda ümbritseb infiltratsiooni ja hüperemia tsoon. Pärast pustuli avanemist moodustub kollaka põhjaga haavand, mis kaldub suurenema. Tulevikus on haavandi põhi kaetud musta kärnaga, mille tagasilükkamise järel tekivad armid.
bubooniline vorm. Kõige levinum katku vorm. Iseloomulik on lümfisõlmede kahjustus, mis on patogeeni sissetoomise koha suhtes piirkondlik - kubeme-, harvem aksillaarne ja väga harva emakakaela. Tavaliselt on mullid üksikud, harva mitu. Tõsise joobeseisundi taustal tekib valu bubo tulevase lokaliseerimise piirkonnas. 1-2 päeva pärast võib palpeerida teravalt valusaid lümfisõlmi, mis on esmalt kõva konsistentsiga, seejärel pehmenevad ja muutuvad pastaliseks. Sõlmed ühinevad üheks konglomeraadiks, mis on periadeniidi esinemise tõttu passiivsed, kõikuvad palpatsioonil. Haiguse haripunkti kestus on umbes nädal, pärast mida algab taastumisperiood. Lümfisõlmed võivad seroos-hemorraagilise põletiku ja nekroosi tõttu spontaanselt laheneda või haavanduda ja skleroosida.
Naha-bubooniline vorm. Esindab nahakahjustuste ja lümfisõlmede muutuste kombinatsiooni.
Need haiguse lokaalsed vormid võivad areneda sekundaarseks katku sepsiseks ja sekundaarseks kopsupõletikuks. Nende kliinilised omadused ei erine vastavalt katku esmasest septilisest ja primaarsest kopsuvormist.
Esmane septiline vorm. See tekib pärast lühikest 1-2-päevast peiteperioodi ja seda iseloomustab mürgistuse välkkiire areng, hemorraagilised ilmingud (hemorraagia nahal ja limaskestadel, seedetrakti ja neerude verejooks) ning kiire kliinilise pildi teke. nakkuslik-toksiline šokk. Ilma ravita on 100% juhtudest surmaga lõppenud.
Primaarne kopsuvorm. Areneb koos aerogeense infektsiooniga. Inkubatsiooniperiood on lühike, mitu tundi kuni 2 päeva. Haigus algab ägedalt katkule iseloomuliku mürgistussündroomi ilmingutega. 2-3 haiguspäeval ilmneb tugev köha, rinnus on teravad valud, õhupuudus. Köhaga kaasneb esmalt klaaskeha ja seejärel vedela, vahuse, verise röga eraldumine. Füüsilisi andmeid kopsudest napib, röntgenpildil leitakse fokaalse või lobar-kopsupõletiku tunnuseid. Südame-veresoonkonna puudulikkus suureneb, väljendub tahhükardias ja vererõhu progresseeruvas languses, tsüanoosi tekkes. Lõplikus staadiumis tekib patsientidel esmalt uinumine seisund, millega kaasneb suurenenud hingeldus ja hemorraagilised ilmingud petehhiate või ulatuslike hemorraagiate kujul ning seejärel kooma.
soolestiku vorm. Mürgistussündroomi taustal kogevad patsiendid teravaid valusid kõhus, korduvat oksendamist ja kõhulahtisust koos tenesmi ja rohke lima-verise väljaheitega. Kuna soolestiku ilminguid võib täheldada ka teiste haigusvormide puhul, on kuni viimase ajani olnud vastuoluline küsimus soolekatku kui iseseisva vormi olemasolust, mis on ilmselt seotud sooleinfektsiooniga.
Diferentsiaaldiagnoos
Katku naha-, buboonilisi ja nahk-buboonilisi vorme tuleks eristada tulareemiast, karbunkulitest, erinevatest lümfadenopaatiast, kopsu- ja septilistest vormidest – kopsude põletikulistest haigustest ja sepsisest, sealhulgas meningokoki etioloogiast.
Kõigi katku vormide puhul on juba algperioodil murettekitavad kiiresti kasvavad raske joobeseisundi nähud: kõrge kehatemperatuur, tohutud külmavärinad, oksendamine, piinav janu, psühhomotoorne agitatsioon, motoorne rahutus, deliirium ja hallutsinatsioonid. Patsientide uurimisel juhitakse tähelepanu ebaselgele kõnele, raputavale kõnnakule, pundunud hüpereemilisele näonahale koos sklerasüstiga, kannatuse või õuduse väljendusele (“katkumask”), “kiidilisele keelele”. Kardiovaskulaarse puudulikkuse nähud, tahhüpnoe kasvavad kiiresti, oliguuria edeneb.
Naha-, buboonilisi ja naha-buboonilisi katku vorme iseloomustab tugev valu kahjustuse kohas, karbunkuli arengu staadium (pustul - haavand - must kärn - arm), väljendunud periadeniidi nähtused katku tekke ajal. bubo.
Kopsu- ja septilisi vorme eristavad raske joobeseisundi välkkiire areng, hemorraagilise sündroomi väljendunud ilmingud ja nakkus-toksiline šokk. Kui kopsud on kahjustatud, täheldatakse teravat valu rinnus ja tugevat köha, klaaskeha eraldumist ja seejärel vedelat, vahutavat, verist röga. Kasinad füüsilised andmed ei vasta üldisele üliraskele seisundile.
Katku diagnoos:
Laboratoorsed diagnostikad
Põhineb mikrobioloogiliste, immunoseroloogiliste, bioloogiliste ja geneetiliste meetodite kasutamisel. Hemogrammis märgitakse leukotsütoosi, neutrofiiliat koos nihkega vasakule, ESR-i suurenemist. Patogeeni isoleerimine toimub spetsiaalsetes laborites, mis on ette nähtud töötamiseks eriti ohtlike nakkuste patogeenidega. Uuringud viiakse läbi, et kinnitada kliiniliselt väljendunud haigusjuhtumeid, samuti uurida palavikuga inimesi, kes on nakkuse fookuses. Haigete ja surnute materjal allutatakse bakterioloogilisele uuringule: punktsioonid ja karbunklid, haavandite, röga ja lima väljutamine orofarünksist, veri. Passeerimine viiakse läbi laboriloomadel (merisead, valged hiired), kes surevad 5-7 päeval pärast nakatumist.
Seroloogilistest meetoditest kasutatakse RNGA, RNAT, RNAG ja RTPGA, ELISA.
PCR positiivsed tulemused 5-6 tundi pärast selle seadistamist näitavad katku mikroobi spetsiifilise DNA olemasolu ja kinnitavad esialgset diagnoosi. Haiguse katku etioloogia lõplik kinnitus on patogeeni puhaskultuuri eraldamine ja selle tuvastamine.
Katku ravi:
Katkuhaigeid ravitakse ainult statsionaarsetes tingimustes. Etiotroopse ravi ravimite valik, nende annused ja raviskeemid määravad haiguse vormi. Etiotroopse ravi kulg kõigi haigusvormide korral on 7-10 päeva. Sel juhul rakendage:
naha kujul - kotrimoksasool 4 tabletti päevas;
buboonilises vormis - levomütsetiin annuses 80 mg / kg / päevas ja samal ajal streptomütsiin annuses 50 mg / kg / päevas; ravimeid manustatakse intravenoosselt; tetratsükliin on samuti efektiivne;
haiguse kopsu- ja septiliste vormide korral täiendatakse klooramfenikooli ja streptomütsiini kombinatsiooni doksütsükliini annusega 0,3 g / päevas või tetratsükliini 4-6 g / päevas suukaudselt.
Samal ajal viiakse läbi massiivne detoksikatsiooniteraapia (värske külmutatud plasma, albumiin, reopolüglütsiin, hemodez, intravenoossed kristalloidilahused, kehavälised detoksikatsioonimeetodid), määratakse ravimid mikrotsirkulatsiooni ja reparatsiooni parandamiseks (trental kombinatsioonis solkoserüüli, pikamiloniga), sundimine. diurees, samuti südameglükosiidid, veresoonte ja hingamisteede analeptikumid, palavikku alandavad ja sümptomaatilised ained.
Ravi edukus sõltub teraapia õigeaegsusest. Kliiniliste ja epidemioloogiliste andmete põhjal määratakse etiotroopsed ravimid katku esmasel kahtlusel.
Katku ennetamine:
Epidemioloogiline seire
Ennetusmeetmete maht, iseloom ja suund määrab katku episootilise ja epideemilise olukorra prognoosi konkreetsetes looduskolletes, võttes arvesse haigestumuse liikumise seireandmeid kõigis maailma riikides. Kõik riigid on kohustatud WHO-le aru andma katku esinemise, haiguste liikumise, näriliste episootia ja nakkuse vastu võitlemise meetmete kohta. Riigis on välja töötatud ja toimiv looduslike katkukollete sertifitseerimise süsteem, mis võimaldas teostada territooriumi epidemioloogilist tsoneerimist.
Elanikkonna ennetava immuniseerimise näidustused on näriliste seas esinev katku episootia, katku haigestunud koduloomade tuvastamine ja haige inimese nakatumise võimalus. Olenevalt epideemiaolukorrast vaktsineeritakse rangelt piiritletud alal kogu elanikkonnale (ilma eranditeta) ja valikuliselt eriti ohustatud kontingentidele - isikutele, kellel on püsiv või ajutine seos episootia territooriumiga (loomakasvatajad, agronoomid). , jahimehed, tarnijad, geoloogid, arheoloogid jne). d.). Kõigis raviasutustes peaks olema kindel ravimite varu ning isikukaitse- ja ennetusvahendid ning katkuhaige tuvastamise korral personali hoiatamise ja vertikaalse teabe edastamise skeem. Meetmed katku nakatumise tõkestamiseks ensoootilistes piirkondades, eriti ohtlike nakkuste patogeenidega töötavate inimeste, samuti nakkuse leviku tõkestamiseks väljaspool koldeid teistesse riigi piirkondadesse teostavad katkuvastased ja muud tervishoiuasutused. institutsioonid.
Tegevused epideemia fookuses
Kui ilmneb katkuhaige või selle nakkuse kahtlus, võetakse kiireloomulised meetmed fookuse lokaliseerimiseks ja kõrvaldamiseks. Piiravate meetmete (karantiin) kehtestamise territooriumi piiride määramisel lähtutakse konkreetsest epidemioloogilisest ja epizootoloogilisest olukorrast, võimalikest nakkuste edasikandumise aktiivsetest teguritest, sanitaar- ja hügieenitingimustest, rahvastiku rände intensiivsusest ja transpordiühendustest teiste territooriumidega. Kõigi katku fookuses olevate tegevuste üldjuhtimist teostab erakorraline epideemiavastane komisjon. Samal ajal järgitakse rangelt epideemiavastast režiimi katkuvastaste ülikondade kasutamisel. Karantiin kehtestatakse erakorralise epidemioloogiakomisjoni otsusega, hõlmates kogu haiguspuhangu territooriumi.
Katkuhaiged ja selle haiguse kahtlusega patsiendid hospitaliseeritakse spetsiaalselt korraldatud haiglates. Katkuhaige transport peab toimuma vastavalt kehtivatele bioloogilise ohutuse sanitaareeskirjadele. Buboonkatku põdevad patsiendid paigutatakse osakonda mitmele inimesele, kopsuhaigusega patsiendid - ainult eraldi palatitesse. Buboonkatku põdevad patsiendid tuleb välja kirjutada mitte varem kui 4 nädalat, kopsuhaigusega patsiendid - mitte varem kui 6 nädalat pärast kliinilise paranemise ja bakterioloogilise uuringu negatiivsete tulemuste kuupäeva. Pärast patsiendi haiglast väljakirjutamist määratakse talle arstlik jälgimine 3 kuuks.
Koldes tehakse jooksev ja lõplik desinfitseerimine. Katkuhaigete, surnukehade, nakatunud asjadega kokku puutunud, haige looma sundtapmisel vms osalenud isikud alluvad isoleerimisele ja meditsiinilisele järelevalvele (6 päeva). Kopsukatku korral viiakse läbi individuaalne isoleerimine (6 päeva jooksul) ja antibiootikumide profülaktika (streptomütsiin, rifampitsiin jne) kõikidele inimestele, kes võivad nakatuda.
Milliste arstide poole peaksite pöörduma, kui teil on katk:
Kas olete millegi pärast mures? Kas soovite saada täpsemat teavet katku, selle põhjuste, sümptomite, ravi- ja ennetusmeetodite, haiguse kulgemise ja toitumise kohta pärast seda? Või vajate ülevaatust? Sa saad broneerige aeg arsti juurde- kliinik Eurolaboris alati teie teenistuses! Parimad arstid vaatavad teid läbi, uurivad väliseid tunnuseid ja aitavad haigust sümptomite järgi tuvastada, nõustavad ja osutavad vajalikku abi ning panevad diagnoosi. sa saad ka kutsuge arst koju. Kliinik Eurolaboris avatud teile ööpäevaringselt.
Kuidas kliinikuga ühendust võtta:
Meie Kiievi kliiniku telefon: (+38 044) 206-20-00 (mitmekanaliline). Kliinikumi sekretär valib teile arsti juurde minekuks sobiva päeva ja tunni. Meie koordinaadid ja juhised on näidatud. Vaadake üksikasjalikumalt kõiki talle pakutavaid kliiniku teenuseid.
(+38 044) 206-20-00
Kui olete varem mingeid uuringuid läbi viinud, viige nende tulemused kindlasti arsti juurde konsultatsioonile. Kui õpingud pole lõpetatud, teeme kõik vajaliku oma kliinikus või koos kolleegidega teistes kliinikutes.
Sina? Peate oma üldise tervise suhtes olema väga ettevaatlik. Inimesed ei pööra piisavalt tähelepanu haiguse sümptomid ja ei mõista, et need haigused võivad olla eluohtlikud. On palju haigusi, mis algul meie kehas ei avaldu, kuid lõpuks selgub, et kahjuks on juba hilja neid ravida. Igal haigusel on oma spetsiifilised tunnused, iseloomulikud välised ilmingud - nn haiguse sümptomid. Sümptomite tuvastamine on esimene samm haiguste üldisel diagnoosimisel. Selleks peate lihtsalt mitu korda aastas läbi vaadata arst mitte ainult kohutava haiguse ärahoidmiseks, vaid ka terve vaimu säilitamiseks kehas ja kehas tervikuna.
Kui soovid arstilt küsimust esitada, kasuta veebikonsultatsiooni rubriiki, ehk leiad sealt oma küsimustele vastused ja loe enesehoolduse näpunäiteid. Kui olete huvitatud kliinikute ja arstide arvustustest, proovige jaotisest vajalikku teavet leida. Registreeruge ka meditsiiniportaalis Eurolaboris olla pidevalt kursis saidi viimaste uudiste ja teabevärskendustega, mis saadetakse teile automaatselt posti teel.





