Noorte verejooks. Reproduktiivse vanuse DMC. DMC premenopausis. DMC postmenopausis.
Noorte verejooks
Juveniilne verejooks (JB) on puberteediea DMB, mis on põhjustatud menstruaaltsükli düsregulatsioonist ja mis ei ole seotud reproduktiivsüsteemi või teiste kehasüsteemide orgaaniliste haigustega.
Etiopatogenees. Soodustavad tegurid: konstitutsioon (asteeniline, interseksuaalne, infantiilne tüüp), suurenenud allergia, ebasoodne materjal ja majapidamine, klimaatilised ja geograafilised tegurid; kahjustavate mõjude mõju sünnieelsel ja intranataalsel perioodil (mitteaegne, Rh-konflikt, preeklampsia, komplitseeritud sünnitus); sagedased nakkushaigused lapsepõlves (gripp, tonsilliit, reuma).
Lahendustegurid: vaimsed šokid, füüsiline aktiivsus, traumaatiline ajukahjustus, ägedad hingamisteede viirusnakkused, vähene või liigne kehakaal.
Rasvade ainevahetuse rikkumine põhjustab adenohüpofüüsi ja munasarjade alatalitlust. Krooniline tonsilliit, mandlite eemaldamise operatsioon menarhe aastal soodustavad tsentraalse päritoluga menstruaaltsükli häireid. Maksa ja sapiteede kroonilised haigused mõjutavad hüpotalamuse regulatsiooni. Reuma põhjustab progesterooni biosünteesi vähenemist.
JK - anovulatoorsed, esinevad folliikulite atreesia taustal. Pikaajalist verejooksu soodustab lisaks düstroofsetele protsessidele hüperplastilises endomeetriumis ka emaka ebapiisav kontraktiilne aktiivsus, mis ei ole jõudnud lõplikku arengusse.
UC esineb sagedamini esimese 2 aasta jooksul pärast menarhe algust, kuid võib alata juba menarhe alguses. Need on erineva intensiivsuse ja kestusega, valutud, põhjustavad kiiresti aneemiat ja vere hüübimissüsteemi sekundaarseid häireid (trombotsütopeenia, hüübimise aeglustumine, protrombiiniindeksi langus, verehüüvete tagasitõmbumise aeglustumine). Puberteediea lõpus ja puberteedijärgsel perioodil esineb ovulatsiooni veritsus vastavalt polümenorröa tüübile (põhjused: ebapiisav LH tootmine, kollaskeha alaväärtus).
Sümptomid:
Pikaajaline (rohkem kui 7-8 päeva) määrimine suguelunditest;
- verejooks, mille vaheline intervall on alla 21 päeva;
- verekaotus üle 100-120 ml päevas;
Haiguse raskusastme määrab verekaotuse olemus (intensiivsus, kestus) ja sekundaarse posthemorraagilise aneemia aste.
Diagnostika
1. Günekoloogiline läbivaatus vanemate või lähisugulaste juuresolekul (välissuguelundite läbivaatus, rekto-abdominaalne uuring; seksuaalselt aktiivsetel noorukitel tehakse bimanuaalne uuring ja uuring peeglites).
2. Funktsionaalsed diagnostilised testid:
monofaasiline basaaltemperatuur;
madalad CI määrad = 5-40%;
"pupilli", "sõnajala" väljendamata sümptom.
3. Qi-d kasutatakse endomeetriumi seisundi uurimiseks
emakaõõnde aspiraadi toloogiline uurimine.
UC-ga tüdrukute uurimine toimub koos lastearsti, hematoloogi, otolaringoloogi, endokrinoloogi, neuropatoloogiga.
Diferentsiaaldiagnostika viiakse läbi verehaigustega, millega kaasneb suurenenud verejooks (hemorraagiline diatees, kaasasündinud hemostaasi defektid - trombotsütopeeniline purpur), maksafunktsiooni kahjustus, neerupealiste koore haigused, kilpnääre, dientsefaalne patoloogia, hormoone tootvad munasarjakasvajad, emakasarkoom, patoloogia emakakaela (polüübid, erosioon, vähk), raseduse katkemine, võõrkehad ja tupe kasvajad.
UC ravi koosneb kahest etapist:
I etapp: tegelikult hemostaas
1. Sümptomaatiline hemostaatiline ravi (jaotis 3.3.3.)
2. Hormonaalne hemostaas. Näidustused:
pikaajaline ja rikkalik verejooks koos sekundaarse aneemia esinemisega;
käimasoleva sümptomaatilise ravi mõju puudumine;
pikaajaline verejooks ja endomeetriumi hüperplaasia esinemine (M-kaja üle 10 mm).
Gestageenid: düdrogesteroon (dufaston) 10 mg 2 korda päevas, nore-tisteroon (norkolut) 5 mg 2 korda päevas, utrogestan 100-200 mg 2 korda päevas. Ravimid määratakse kuni hemostaasi saavutamiseni, millele järgneb annuse vähendamine 1 tabletini. päevas. Ravi kogukestus on 21 päeva.
Kombineeritud suukaudsed rasestumisvastased vahendid: mitte-ovlon, rige-vidon, mikrogünon 2-3 tabletti. päevas, vähendades annust järk-järgult 1 tabelini. päevas. Ravi kogukestus on 21 päeva.
3. Kirurgiline hemostaas
Õõnsuse seinte terapeutiline ja diagnostiline kuretaaž
Emakas noorukitel viiakse läbi vastavalt järgmistele näidustustele:
tugev emakaverejooks, mis ohustab patsiendi elu;
raske sekundaarne aneemia (hemoglobiin 70 g / l ja alla selle, hematokrit alla 25,0%, kahvatus, tahhükardia, hüpotensioon);
patoloogiliste muutuste kahtlus struktuuris
endomeetrium (näiteks endomeetriumi polüüp vastavalt
nym ultraheli).
Emakaõõne kuretaaži tingimused:
alaealise patsiendi vanemate nõusolek;
anesteesiateenuse olemasolu anesteesiaks;
spetsiaalsete tööriistade olemasolu neitsinaha terviklikkuse säilitamiseks;
saadud materjali kohustuslik hilisem patohistoloogiline uurimine.
II etapp. Menstruaaltsükli funktsiooni reguleerimine ja haiguse kordumise ennetamine
Retsidiivivastast ravi viiakse läbi 2-3 menstruaaltsükli jooksul, ambulatoorselt. See hõlmab psühhoteraapiat, füüsilise ja vaimse rahu loomist, õiget töö- ja puhkerežiimi, ratsionaalset toitumist, tsükli hormonaalset reguleerimist. Selle eesmärk on moodustada ovulatsiooni menstruaaltsükkel.
1. Vitamiiniteraapia
Menstruaaltsükli esimeses faasis:
vitamiin B1 (1 ml 6% lahust) ja vitamiin B6 (1 ml 5% lahust).
ra) in / m vahelduv;
foolhappes 3-5 mg päevas. Menstruaaltsükli II faasis:
askorbiinhape, 1 ml 5% lahust i / m
1 kord päevas;
E-vitamiini 1 kapsel (100 mg) 2 korda päevas.
Vitamiinravi kursus viiakse läbi 2-3 kuud.
Samal ajal on ette nähtud üks vegetotroopsetest preparaatidest: belloid 1 tablett (graanulid) 3 korda päevas, bellas-pon 1 tabel. 3 korda/päevas pärast söömist bellataminal 1 tab. 3 korda päevas..
2. Hormoonravi
1. Kombineeritud östrogeeni-gestageeni preparaadid: Kasutatakse ühefaasilisi väikeses annuses preparaate: log-gest, mersilon, miniziston, marvelon. 1 tablett on ette nähtud esimese menstruaaltsükli 5. kuni 25. päevani ja järgmise kolme tsükli jooksul - 1. kuni 21. päevani 7-päevase pausiga.
2. "Puhtad" gestageenid (määratud tsükli 16. kuni 25. päevani 4-6 kuuks): dufaston (düdrogesteroon) 10 mg 2 korda päevas, utrogestan (mikrodiseeritud progesteroon) 100-200 mg 1 kord päevas , orgametriil (linestrenool) 5 mg 1 kord päevas.
Korduva verejooksuga üle 16-aastastele tüdrukutele määratakse ovulatsiooni stimulandid (klomifeentsitraat, klostilbegit) annuses 25-50 mg tsükli 5.-9. päeval 3 kuu jooksul või gonadotropiinid (kooriongonadotropiin 3000 ME 12, 14, 14, ). tsükli päev / m või Profazi 10 000 ME tsükli 14. päeval / m või rasedus 5000 ME tsükli 13. ja 15. päeval). Ovulatsiooni taastamiseks puberteedieas on ette nähtud ka refleksoteraapia emakakaela retseptorite elektrilise stimulatsiooni või elektropunktsiooni vormis.
Taastusravi periood kestab 2-6 kuud pärast ravi lõppu. Vajadusel viiakse hormoonravi korduvad kursused läbi mitte varem kui 6 kuu pärast.
3. UC füsioteraapia:
- piimanäärmete galvaniseerimine;
- nibude vibratsioonimassaaž;
- Muda "rinnahoidja" (üle 15-aastastele tüdrukutele);
- endonasaalne kaltsiumelektroforees (kõrge nakkusindeksiga patsientidele);
- paravertebraalsete tsoonide vibratsioonimassaaž (sagedaste verejooksude kordumisega).
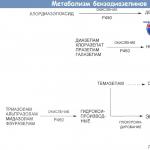
Reproduktiivse vanuse DMC
Etiopatogenees
Hüpotalamuse-hüpofüüsi-munasarjade süsteemi talitlushäirete põhjused: abort, endokriinsed haigused, stress, infektsioonid, mürgistus, teatud ravimite (neuroleptikumid) võtmine.
Anovulatoorne verejooks tekib folliikulite püsivuse taustal koos östrogeenide liigse tootmisega. Progesterooni puudulikkus sellel taustal aitab kaasa näärmete tsüstilise hüperplaasia tekkele endomeetriumis. Verejooksu intensiivsus sõltub hüperplaasia astmest, endomeetriumi veresoonte häirete tõsidusest ja hemostaasi lokaalsetest muutustest. Endomeetriumi verejooksu ajal suureneb fibrinolüütiline aktiivsus, väheneb prostaglandiini F2a moodustumine ja sisaldus, mis põhjustab vasokonstriktsiooni, suureneb prostaglandiin E2 (vasodilataator) ja prostatsükliini (vähendab trombotsüütide agregatsiooni) sisaldus.
Harvemini seostatakse selliseid DMC-sid luteaalfaasi puudulikkusega. Verejooks on vähem intensiivne ja pikem kui anovulatoorse DMC korral.
Diferentsiaaldiagnostika viiakse läbi loote muna osade, platsenta polüüpide, emaka müoomi, endomeetriumi polüüpide, adenomüoosi, emakavälise raseduse, endomeetriumi adenokartsinoomi, endomeetriumi vigastuse emakasisese kontratseptiiviga osade hilinemisega.
Diagnoos (vt lõik Düsfunktsionaalne emakaverejooks: DUB-ga patsientide uurimise üldpõhimõtted).
Ravi koosneb kolmest etapist:
ma lavastan. Peatage verejooks
1. Sümptomaatilised ravimid, mis vähendavad emaka lihaseid, antihemorraagilised ja hemostaatilised ravimid (jaotis Düsfunktsionaalne emakaverejooks: DUB-ga patsientide ravi üldpõhimõtted.).
2. Kirurgiline hemostaas. Ravi algab emakakaela kanali ja emakaõõne limaskesta kraapimisega, millele järgneb kraapimise histoloogiline uuring. Küretaaž on peamine meetod verejooksu peatamiseks reproduktiiv- ja menopausiperioodil naistel, arvestades endomeetriumi vähi esinemissageduse suurenemist elanikkonnas.
3. Hormonaalne hemostaas. Konservatiivne hormonaalne hemostaas fertiilses eas naistel on näidustatud ainult noortele sünnitamata patsientidele, kes ei kuulu endomeetriumi hüperproliferatiivsete protsesside tekke riskirühma või kui diagnostiline kuretaaž tehti mitte rohkem kui kolm kuud tagasi ja endomeetriumis ei esine patoloogilisi muutusi. tuvastati.
Levinud ja tõhus hormonaalse hemostaasi meetod on monofaasiliste kombineeritud suukaudsete rasestumisvastaste vahendite kasutamine (microgynon 28, marvelon, femoden, non-ovlon, rigevidon), millel on väljendunud pärssiv toime endomeetriumile 19-progestogeenide olemasolu tõttu. norsteroidide rühm (levonorgestreel, desogestreel) neis.rel, dienogest, gestodeen, noretisteroon). Ravimid on ette nähtud annuses 3-6 tabletti. päevas, vähendades annust järk-järgult 1 tabeli võrra. iga 1-3 päeva järel pärast hemostaasi saavutamist, seejärel jätkake 1 tabeli võtmist. päevas (kokku vastuvõtuaeg 21 päeva).
Gestageenid kasutatakse anovulatoorse hüperöstrogeense verejooksu korral (need blokeerivad proliferatsiooni ja viivad endomeetriumi sekretoorsesse faasi): 17-hüdroksüprogesteroonkapronaadi 12,5% lahus 2 ml / m 1 kord päevas. 5-8 päeva; dufaston (didrogesteroon) 10 mg 3-5 korda päevas; norkolut (noretisteroon) 5 mg 3-5 korda päevas; linestrol 10 mg 3-5 korda päevas.
Suukaudseid gestageene kasutatakse kuni hemostaasi saavutamiseni, millele järgneb annuse vähendamine 1 tabeli võrra. iga 2-3 päeva tagant. Ravimite võtmise koguperiood on vähemalt 10 päeva koos järgmise menstruaaltsükli moodustumisega pärast menstruaalverejooksu vastusena gestageenide kaotamisele.
Gestageenide kasutuselevõtuga ei täheldata verejooksu kiiret peatumist (võib esineda vähenemist või peatumist järgneva kordusega, kuid väiksema intensiivsusega). Seetõttu võib progestatsioonilist hemostaasi kasutada ainult raske aneemiata patsientidel.
Östrogeenid kiirendavad endomeetriumi kahjustatud piirkondade taastumist: follikuliin 0,1% lahus 1 ml / m, östradiooldipropionaat 0,1% lahus 1 ml / m või sinestrooli 1% lahus 1 ml / m iga 1-2 tunni järel kuni verejooksu peatamiseni.
Pärast verejooksu peatamist määratakse hormoone reguleeriv ravi.
II etapp. Menstruaaltsükli funktsiooni reguleerimine ja retsidiivide ennetamine
1. Prostaglandiinide sünteesi inhibiitorite kasutamine
menstruatsiooni esimesel 1-2 päeval: mefenaamhape 0,5 g 3 korda päevas, nimesuliid 100 mg 2 korda päevas.
2. Vitamiiniteraapia:
tokoferoolatsetaat 100 mg 1 kord päevas. päevas 2 kuud;
foolhape 1-3 mg 1 kord päevas. alates tsükli 5. päevast 10 päeva;
askorbiinhape 1,0 g päevas alates tsükli 16. päevast 10 päeva jooksul;
rauda ja tsinki sisaldavad multivitamiini- ja mineraalpreparaadid.
3. MC-d reguleerivad homöopaatilised ravimid:
remens 15-20 tilka 3 korda päevas. 20-30 minutit enne sööki;
mastodinoon (15% alkoholilahus ravimtaimede ekstraktidega: tsüklamen, chilibukha, iiris, tiigerliilia). Määrake 30 tilka hommikul ja õhtul vähemalt 3 kuud, ilma katkestusteta, olenemata MC-st.
4. Hormoonravi määratakse diferentseeritult
kuid olenevalt DMC patogeneetilisest variandist:
Ovulatsiooni verejooksu korral:
A. Gestageenid menstruaaltsükli luteaalfaasis:
utrozhestan (mikrodoseeritud progesteroon) 200-300 mg päevas 2 annusena (1 kapsel hommikul ja 1-2 kapslit õhtul) vaginaalselt või suukaudselt tsükli 15-25 päeva jooksul;
dufaston (düdrogesteroon) 10-20 mg 1 kord päevas. tsükli 15 kuni 25 päeva;
norkolut (noretisteroon) 5-10 mg tsükli 16. kuni 25. päevani;
17-hüdroksüprogesteroonkapronaat 125-250 mg 14. ja 21. päeval pärast verejooksu peatumist;
B. IUD levonorgesteliga (Mirena).
Anovulatoorse verejooksu korral:
A. Kombineeritud suukaudsed rasestumisvastased vahendid: määratud 5.-25. tsüklipäevani 3 kuuks, 3 kuuri vaheaegadega 3 kuud. Ühefaasiline: rigevidoon, mikrogünon, miniziston,
microgynon 28, marvelon, mitte-ovlon. Kahefaasiline: anteo-
veinid, sekvostaan, eunamiin, füsionorm, aviraal. Kolmefaasiline:
trisiston, triregool, triquilar.
B. Gestagens. Endomeetriumi hüperproliferatiivsete protsesside esinemisel määratakse gestageenid tsükli 5. kuni 25. päevani 3-6 kuuks: du-faston (düdrogesteroon) 20-30 mg 1 kord päevas, nor-colut (noretisteroon) 10- 20 mg 1 kord päevas B. Tsükliline hormoonravi östrogeenide ja gestageenidega:
1. kuni 14. päevani on ette nähtud östrogeenid: mikrofolliin 8 päeva, 1 tab. (0,05 mg), päevadel 9-15, 2 tabletti. (0,1 mg) päevas.
16. kuni 25. päevani määratakse gestageenid: pregniin 0,01 g, 2 tabletti. sublingvaalselt 2 korda päevas. või norkolut (noretisteroon) 0,01 g / päevas või utrozhestan 200-300 mg 2 korda päevas. tupe kohta. D. Tsükliline ravi kooriongonadotropiini ja progestageenidega.
See viiakse läbi naise keha suurenenud östrogeeniküllastusega: kooriogoniin annuses 3000 RÜ ülepäeviti tsükli 12. kuni 16. päevani või pregnin 5000 RÜ tsükli 13. ja 15. päeval, seejärel rasedus 0,01 g. sublingvaalselt 2 korda päevas. tsükli 16. kuni 25. päevani. Teise valiku hormonaalsed ravimid nii ovulatoorse kui ka anovulatoorse DMC raviks on GnRH agonistid: gosereliin (zoladeks) 3,76 mg, depo-dekapeptüül (triptoreliin) 3,74 mg, leukoproliid (lupron) 3,75 mg. Määrake neile 1 süst subkutaanselt 1 kord 28 päeva jooksul 3-4 kuu jooksul.
III etapp. Reproduktiivse funktsiooni taastamine (ovulatsiooni stimuleerimine)
Antiöstrogeenid. Indutseeritud või spontaanse menstruaaltsükli 5. kuni 9. päevani määratakse klomifeentsitraati 50 mg 1 kord päevas. enne magamaminekut. Kui ovulatsiooni pole toimunud, kahekordistatakse ravimi annust ja kolmandal kuul viiakse see 150-200 mg-ni päevas. Ravi viiakse läbi 3-6 kuu jooksul. Gonadotroopsed ravimid. Ravimeetod: tsükli 5. kuni 14. päevani manustatakse FSH-d (gonaal-F, urofollitropiin, follistimaan) iga päev annuses 75 RÜ, suurendades 3-4 päeva pärast 150-225 RÜ-ni (maksimaalne annus 450 RÜ) ; tsükli 13. kuni 16. päevani süstitakse samaaegselt 9000-10 000 RÜ inimese kooriongonadotropiini (pregnüül, koriogoniin, profazi).
Võib-olla antiöstrogeenide kombineeritud kasutamine gonadotroopsete ravimitega: määratud tsükli 5. kuni 9. päeval klomifeeni 100 mg / päevas, 10. kuni 14. päevani FSH (gonaal-F, urofollitropiin) 75-150 RÜ päevas ja inimesele. kooriongonadotropiini manustatakse 15. päeval 9000 RÜ ja 16. päeval - 3000 RÜ.
Reproduktiivse vanuse DMK kirurgilised ravimeetodid
Endomeetriumi ablatsioon viiakse läbi ebaefektiivse hormoonravi korral, kasutades hüsteroskoopi kontrolli all laserit, resektoskoopi või silmust või kuulelektroodi. Meetodit kasutatakse patsientidel, kes ei ole huvitatud lapseootusest, kellel on vastunäidustusi kirurgilisele ravile või keelduvad sellest.
Hüsterektoomia on menorraagia radikaalne ravi. See on näidustatud patsientidele, kes ei allu hormoonravile ja on ravi viimane etapp, eriti refraktaarse menorraagiaga patsientidel.
DMC premenopausis
Sage günekoloogiline patoloogia 45-55-aastastel naistel. Neid verejookse nimetatakse ka kliimaksiks.
Etiopatogenees. hüpotalamuse vananemine. Häiritud on gonadotropiinide tsükliline vabanemine, folliikulite küpsemise protsess ja nende hormonaalne funktsioon. Folliikuli kasvu- ja küpsemisperiood pikeneb, ovulatsiooni ei toimu, folliikuli püsivus moodustub (harvemini atreesia), kollaskeha kas ei moodustu või on defektne, seetõttu tekib suhteline hüperöstrogenism. absoluutse hüpoprogesteroneemia taustal. Rikkus endomeetriumi proliferatsiooni ja sekretoorset transformatsiooni. Verejooks tekib endomeetriumi hüperplastikust.
Diferentsiaaldiagnostika viiakse läbi emaka fibroidide, endomeetriumi polüüpide, adenomüoosi, endomeetriumi adenokartsinoomi, hormoone tootvate munasarjakasvajate korral.
Täiendavad uuringud:
- Ultraheli (sõeluuringu meetod orgaaniliste muutuste tuvastamiseks emakas ja munasarjades);
- hüsteroskoopia vedelas keskkonnas;
- hüsterosalpingograafia vees lahustuvate kontrastainetega.
Ravi. Peamine kohustuslik meditsiiniline ja diagnostiline meede on emakakaela kanali ja emakaõõne limaskesta eraldi kuretaaž koos kraapimise histoloogilise uuringuga.
Ravi viiakse läbi kahes etapis:
ma lavastan. Hemostaas.
See patsientide kategooria läbib sageli kirurgilise hemostaasi (emakakaela kanali ja emakaõõne kuretaaž).
Hormonaalne hemostaas. Üle 45-aastastel naistel ei soovitata kasutada östrogeeni-progestiini preparaate, kuna on suurenenud risk kardiovaskulaarsete patoloogiate tekkeks (südameinfarkt, tromboos, emboolia), seedetrakti haiguste ägenemise võimalus, hüperkaleemia, hüperkolesteroleemia (eriti suitsetajatel). ja ülekaalulised naised).
Alla 48-aastastele naistele on parem välja kirjutada gestageenid, millel on lokaalne (proliferatiivse aktiivsuse pärssimine, endomeetriumi atroofia) ja keskne toime (gonadotropiinide vabanemise pärssimine hüpofüüsi poolt).
Gestageenid on ette nähtud rasestumisvastaste (5. kuni 25. päevani) või lühendatud (menstruaaltsükli 16. kuni 25. päevani) skeemide jaoks. Kasutage: noretisteroon (Norcolut), lines-trenool (Orgametril), medroksüprogesteroon (Provera) 5-10 mg 2 korda päevas, 17-hüdroksüprogesteroonkapronaadi 12,5% lahus 250 mg / m 14. ja 21. päeva tsüklis või 2 korda nädalas, depo-prover (medroksüprogesteroonatsetaat) 200 mg / m tsükli 14. ja 21. päeval või 1 kord nädalas, depoo (gestenoronkaproaat) 200 mg / m 14 tsükli 1. ja 21. päeval või üks kord päevas. nädal.
Gestageenide kasutamise vastunäidustused: anamneesis trombemboolilised haigused; rasked alajäsemete ja hemorroidide veenilaiendid; krooniline, sageli ägenenud hepatiit ja koletsüstiit.
Üle 48-aastastel naistel on menstruaaltsükli funktsiooni pärssimiseks parem kasutada gestageene pidevas režiimis, et moodustada endomeetriumis atroofilisi protsesse. Lisaks gestageenidele kasutavad nad sel eesmärgil:
Antigonadotroopsed ravimid: danasool 400-600 mg päevas, gestrinoon 2,5 mg 2-3 korda nädalas pidevalt 6 kuu jooksul. Need väljendunud antigonadotroopse toimega ravimid aitavad kaasa munasarjade funktsiooni pärssimisele ning põhjustavad endomeetriumi hüpoplaasiat ja atroofiat.
II etapp. Taasverejooksu ennetamine.
1. Gestageenid määratakse nii pidevalt kui ka tsükliliselt.
Alla 45-aastastele naistele on ette nähtud gestageenide tsükliline manustamine: norkolut (noretisteroon) 5-10 mg päevas alates tsükli 13-14 päevast 12 päeva jooksul; 17-OPK 12,5% lahus 1 ml, 125-150 mg tsükli 13. ja 18. päeval; utrozhestan 200-400 mg päevas alates tsükli 13.-14. päevast 12 päeva jooksul; dufaston 10-20 mg üks kord päevas tsükli 15-25 päeva jooksul.
Menstruaaltsükli kunstlik peatamine üle 45-50-aastastel naistel, kellel on ebaregulaarne tsükkel, korduv veritsus, pärast diagnostilist kuretaaži ja naise soovil:
Skeem I: testosterooni propionaat 1 ml 2,5% lahust ülepäeviti 2 nädala jooksul, seejärel 1 ml intramuskulaarselt 1-2 korda nädalas kuni 2 kuud, kuuri annus 550-650 mg;
II skeem: esimene testosterooni propionaat 50 mg (2 ml
2,5% lahus) iga päev või ülepäeviti kuni verejooksu peatumiseni (2-3 süsti); seejärel 1-1,5 kuud, 2,5 mg (1 ml) 2-3 korda nädalas, seejärel metüültestosterooni säilitusannus 10 mg sublingvaalselt 2 korda päevas. 3-4 kuu jooksul;
III skeem: testosterooni propionaadi 5% lahus i / m: 2 mitte-
Delhi - 1 ml 3 korda nädalas, 3 nädalat - 1 ml 2 korda nädalas, 3 nädalat - 1 ml 1 kord nädalas. 15 süsti ühe kuuri kohta. Skeem IV: omnadren 250 (pikaajaline testosteroonipreparaat) 1 ampull IM kord kuus. Optimaalne tulemus on menopausi tekkimine pärast 3-4 kuud kestnud pidevat ravi. kontroll ef-
Ravi tõhusus viiakse läbi ehhoskoopia ja hüsteroskoopia abil koos eraldi diagnostilise kuretaažiga 6 kuu pärast. Dispanservaatlus toimub 1 aasta jooksul püsiva menopausiga.
DMC postmenopausis
Need on pahaloomulise kasvaja (endomeetriumi või emakakaela adenokartsinoom, hormonaalselt aktiivsed munasarjakasvajad, endomeetriumi polüübid) või seniilse kolpiidi sümptom. Sageli tekib selline DMC pärast suurt füüsilist pingutust, seksuaalvahekorda.
Diagnostika. Emakakaela kanali endomeetriumi ja limaskesta kraapide kuretaaž ja tsütoloogiline uuring. Hormonaalselt aktiivsete munasarjakasvajate välistamiseks kasutatakse ehhoskoopiat ja laparoskoopiat.
Operatsioonile eelistatav on ravi: emaka limaskesta ja emakakaela kanali kuretaaž, hüsterektoomia (emaka ülemine amputatsioon või ekstirpatsioon).
Hüsterektoomia absoluutsed näidustused:
- DMC kombinatsioon korduva adenomatoosse või atüüpilise endomeetriumi hüperplaasiaga;
- emaka endometrioosi (adenomüoosi) nodulaarne vorm kombinatsioonis submukoosse emaka müoomiga, munasarjakasvajad;
- endomeetriumi adenokartsinoom.
Hüsterektoomia suhtelised näidustused:
- DMC kombinatsioon korduva näärmelise tsüstilise endomeetriumi hüperplaasiaga naistel, kellel on rasvade metabolismi häired, glükoositaluvuse häired või suhkurtõbi, arteriaalne hüpertensioon.
Kirurgilise ja hormonaalse ravi vastunäidustuste olemasolul kasutatakse hüsteroskoopia kontrolli all resektoskoobi abil endomeetriumi resektsiooni (ablatsiooni) ja endomeetriumi krüodestruktsiooni vedela lämmastikuga, millele järgneb 2-3 kuu pärast amenorröa tekkimine.
Normaalne menstruaaltsükkel on naiste tervise oluline aspekt. Seda toetab munasarja- ja emakatsüklite neuroendokriinse regulatsiooni erinevate osade koordineeritud töö. Hoolimata menstruatsioonirütmi muutuse multifaktoriaalsest olemusest, ilmneb see kliiniliselt kõige sagedamini kahe diametraalselt vastupidise võimalusena: menstruatsiooni nõrgenemine (puudumine) või vastupidi, nende intensiivistumine. Viimane võib sümptomites niivõrd domineerida, et paistab silma isegi iseseisva nosoloogilise üksusena – düsfunktsionaalne emakaverejooks (DUB).
See patoloogia hõlmab viiendiku kõigist günekoloogilistest haigustest. See hõlmab ainult funktsionaalseid häireid menstruaaltsükli reguleerimise mis tahes tasemel ja verejooks, mis tekib sisemiste suguelundite orgaanilise kahjustuse taustal, ei kuulu siia. Ja naised, kes seisavad silmitsi sarnase probleemiga, peaksid mõistma, miks menstruatsioon on häiritud, kuidas see avaldub ja mida on vaja keha toimimise normaliseerimiseks teha. Kuid see on võimalik alles pärast arsti konsultatsiooni ja asjakohast diagnoosi.
Põhjused ja mehhanismid
Naiste reproduktiivsüsteemi häiretel on palju põhjuseid. Menstruaaltsükli funktsioon sõltub aju (ajukoore, hüpotalamuse ja hüpofüüsi), munasarjade ja emaka õigest toimimisest. Seetõttu võivad reguleerimissüsteemi mis tahes lülide rikkumised mõjutada menstruatsiooni olemust ja põhjustada verejooksu. Menstruaaltsükli düsfunktsiooni tegurid hõlmavad nii väliseid kahjulikke mõjusid kui ka sisemisi häireid. Menstruatsiooni tugevdamine ja emakaverejooksu esilekutsumine võib:
- Psühho-emotsionaalne stress.
- Füüsiline kurnatus.
- Kliimamuutus.
- Professionaalsed ohud.
- Hüpovitaminoos.
- Hormonaalsed häired.
- nakkushaigused.
- mitmesugused mürgistused.
- Sagedased abordid.
- Ravimite kasutamine.
Nende tegurite mõjul rikutakse naise tsükli neurohumoraalset regulatsiooni. Peamised muutused on seotud "kõrgemate" lülidega, st ajukoorega, hüpotalamusega ja hüpofüüsiga, mis muudab gonadoliberiinide ja troopiliste hormoonide tootmist. Kuid mitte vähetähtis on munasarjade düsfunktsioon, mis ilmneb põletikuliste protsesside taustal. See kutsub esile elundi valgukestade paksenemise, verevoolu ja troofiliste häirete halvenemise ning retseptorid muutuvad hüpofüüsi mõjude suhtes vähem tundlikuks.
Menstruaaltsükkel on tundlik ka muude hormonaalset laadi ainete suhtes. Seetõttu võib kilpnäärmehaiguse, rasvumise ja diabeediga patsientidel tekkida emakaverejooks. Ja diagnoosi tegemisel peate pöörama tähelepanu mitte ainult muutustele reproduktiivsfääris.
Düsfunktsionaalset emakaverejooksu võivad esile kutsuda mitmesugused naisorganismi mõjutavad tegurid – välised või sisemised.
Tsükkel ilma ovulatsioonita
Munasarjas on follikulogeneesi, ovulatsiooni ja kollase keha moodustumise protsessid häiritud, millega kaasneb endomeetriumi dissadaptatsioon koos vastavate proliferatsiooni-, sekretsiooni- ja deskvamatsioonihäiretega. Hüpotalamuse-hüpofüüsi düsfunktsioon lõpeb enamikul juhtudel anovulatsiooniga, st olukorraga, kus munarakk ei tule välja. Ja sellega on seotud kaks mehhanismi: folliikuli püsivus ja atreesia. Esimest täheldatakse palju sagedamini ja sellega kaasneb östradiooli liigne tootmine (absoluutne hüperöstrogenism). Folliikul on küpsenud ja lakanud arenemast ning progesteroon ei eraldu, sest ovulatsiooni puudumisel ei moodustu kollaskeha. Teine olukord atresiaga. Sellisel juhul külmub folliikul enne haripunkti saavutamist igal etapil. Järelikult on östradiooli vähe, kuid progesterooni siiski ei toodeta (suhteline hüperöstrogeensus).
Östrogeenide liigne kontsentratsioon käivitab emakas proliferatiivsed protsessid. Ja progesterooni puudumise tõttu ei saa endomeetrium sekretoorsesse faasi siseneda. Seejärel tekib verejooks, mille peamised mehhanismid on:
- Vere staas.
- Kapillaaride laienemine.
- kudede hüpoksia.
- Tromboos ja nekroosikolded.
Seetõttu lükatakse endomeetrium tagasi ebaühtlaselt, rohkem piirkondades, kus on toimunud düstroofsed muutused. Selline protsess võtab kauem aega kui tavaline menstruatsioon ja sellel pole teadaolevat tsüklilisust. Lisaks on endomeetriumi liigne kasv seotud atüüpilise hüperplaasia, st kasvajaprotsessi (vähieelne ja vähk) tekkeriskiga.
tsükkel koos ovulatsiooniga

Üle 30-aastastel naistel on emakaverejooksul sageli erinev seletus. Ovulatsiooni protsess ei mõjuta, küll aga on häiritud kollakeha areng. Räägime selle püsivusest ehk teisisõnu pikaajalisest funktsionaalsest aktiivsusest. Sel juhul suureneb progesterooni tootmine, mille tase püsib kõrgel pikka aega või väheneb, kuid väga aeglaselt. Endomeetrium jääb sekretoorsesse faasi ja lükatakse seetõttu ebaühtlaselt tagasi, põhjustades pikaajalist verejooksu.
Menometrorraagia ilmnemist soodustab ka emaka lõdvestumine, mis on tingitud gestageenide liigsest tasemest. Lisaks väheneb vasokonstriktsiooni eest vastutava prostaglandiini F2 sisaldus endomeetriumis. Kuid selle bioloogiline vastane - prostaglandiin E2 - on vastupidi aktiivsem, mis samal ajal toob kaasa trombotsüütide agregatsiooni vähenemise. Selline verejooks võib tekkida ka menstruaaltsükli keskel, kuna östrogeeni tootmine väheneb järsult vahetult pärast ovulatsiooni.
Hüpotalamuse-hüpofüüsi regulatiivsete mõjude muutumisel on munasarjade funktsioon häiritud, mis väljendub ovulatsiooni, tsükli follikulaarse ja luteaalfaasi häiretes.
Klassifikatsioon
Kliinilises praktikas on düsfunktsionaalsel emakaverejooksul mitu sorti. Esiteks võetakse klassifikatsioonil arvesse naise vanuseperioodi, mil patoloogia ilmnes. Sellest lähtuvalt eristatakse järgmisi verejookse:
- Alaealine.
- reproduktiivne vanus.
- Premenopausis.
Ja mehhanismi järgi on need ovulatoorsed ja anovulatoorsed. Esimesi iseloomustab tsüklilisus ja selline verejooks esineb peamiselt reproduktiivperioodil (menorraagia). Ja ovulatsiooni puudumine on sagedamini noorukitel ja menopausi ajal (metrorraagia).
Sümptomid

Emakaverejooksu kliiniline pilt sõltub mitmest tegurist. Menstruaaltsükli düsfunktsiooni kulgemise ja olemuse määrab eelkõige selle põhjus ja arengumehhanism. Kuid mitte vähetähtis on naise üldine seisund, kaasuvate haiguste esinemine ja isegi individuaalne tundlikkus erinevate stiimulite suhtes. Peamine kaebus arsti vastuvõtul on menstruatsiooni tsüklilisuse ja olemuse muutus:
- Menstruatsiooni hilinemine 10 päevast 6-8 nädalani.
- Rikkalik ja pikaajaline eritis (hüpermenstruaalne sündroom).
- Intermenstruaalne verejooks.
Liigne menstruatsioon muutub järk-järgult metrorraagiaks. Mõned verejooksud kestavad kuni 1,5 kuud, mis on tavaliselt iseloomulik kollaskeha püsivusele. See toob kaasa naise seisundi halvenemise ja järgmiste sümptomite ilmnemise:
- Üldine nõrkus.
- Vertiigo.
- Kuiv suu.
- Kahvatus.
Verejooks areneb sageli neuroendokriinsete ja ainevahetushäirete taustal. Üle 45-aastastel patsientidel esineb sageli mõningaid menopausi sündroomi tunnuseid: kuumahood, peavalud, rõhu tõus, ärrituvus, higistamine, südamepekslemine. Reproduktiivses eas munasarjade düsfunktsiooniga kaasneb viljakuse langus. Ja menopausieelset perioodi iseloomustab juba väike raseduse tõenäosus.
Günekoloogiline läbivaatus võib paljastada mõningaid märke, mis viitavad östradiooli taseme tõusule või langusele veres. Hüperöstrogeensus väljendub limaskestade suurenenud verega täitumises (neil on ere värv) ja emakas ise suureneb palpeerimisel veidi.
Emakaverejooksu puhul on eriti oluline onkoloogiline valvsus, kuna endomeetriumi hüperplaasia on vähi riskitegur, eriti menopausieas. Seetõttu peaksid naised olema teadlikud onkoloogia murettekitavatest sümptomitest:
- Äkiline verejooks pärast pikka viivitust.
- Hägune eritis ebameeldiva lõhnaga.
- Valu alakõhus.
Kuid haigus ei pruugi ennast pikka aega avalduda, mis on selle salakavalus. Vähi kaugelearenenud staadiumis tekib üldine mürgistus.
Emakaverejooksu kliiniline pilt koosneb lokaalsetest sümptomitest ja üldistest häiretest, mis vastavad patoloogia intensiivsusele ja kestusele.
Diagnostika

Menstruaaltsükli patoloogia adekvaatse ravi eelduseks on häirete allika ja patoloogiat toetavate mehhanismide väljaselgitamine. Düsfunktsionaalne emakaverejooks vajab hoolikat diferentsiaaldiagnostikat: nii üksikute tüüpide vahel nosoloogilises üksuses endas kui ka teiste günekoloogilise sfääri haigustega, eriti orgaanilise iseloomuga (emaka fibroidid, adenomüoos). Menstruaaltsükli funktsiooni toetava regulatsioonisüsteemi kõigi osade seisundi kindlakstegemiseks määravad arstid erinevaid labori- ja instrumentaalkontrolli meetodeid. Nende hulka kuuluvad järgmised uuringud:
- Üldine vereanalüüs.
- Vere biokeemia: hormonaalne spekter (follitropiin, lutropiin, türeotropiin, prolaktiin, östradiool, progesteroon, türoksiin, trijodotüroniin), koagulogramm.
- Emaka ultraheliuuring koos lisanditega, kilpnääre.
- Hüsteroskoopia.
- Hüsterosalpingograafia.
- Diagnostiline kuretaaž.
- Materjali histoloogiline analüüs.
- Röntgenpilt Türgi sadulast.
- Tomograafia (arvuti või magnetresonants).
Patsiendil võib olla vaja konsulteerida teiste spetsialistidega ning lisaks günekoloogile peab ta kõige sagedamini pöörduma endokrinoloogi ja neuroloogi vastuvõtule. Ja kui olete kindlaks teinud, miks on tekkinud düsfunktsionaalne emakaverejooks, peate hakkama seda korrigeerima.
Ravi
Vaadeldava patoloogia ravis eristatakse mitut etappi. Esiteks võetakse meetmed verejooksu viivitamatuks peatamiseks, peamiselt haiglatingimustes. Seejärel on vaja korrigeerida hormonaalseid häireid ja menstruaaltsükli häireid, mis hoiavad ära korduva menometrorraagia. Ja lõpuks on vaja taastusravi, mille eesmärk on taastada reproduktiivfunktsioon.
konservatiivne
Verejooksu peatamiseks ja naise hormonaalse tausta normaliseerimiseks kasutatakse erinevaid ravimeid. Arsti arsenalis on kaasaegsed ja tõhusad vahendid, mis võimaldavad mõjutada patoloogia sümptomeid, põhjuseid ja mehhanisme. Hormonaalsed ravimid hõlmavad järgmist:
- Östrogeen (Estrone, Prginone).
- Progestiin (Norkolut, Duphaston).
- Kombineeritud (mitte-Ovlon, Marvelon).
Kõige sagedamini kasutatakse östrogeeni hemostaasi või menorraagia peatamise skeeme kombineeritud vahenditega. Puhtaid progestiine tuleb siiski kasutada ettevaatusega, kuna neil on suur "äratõmbeverejooksu" oht. Kuid pärast hemostaasi näidatakse sünteetilisi gestageene kui menstruaaltsüklit normaliseerivaid aineid. Selline ravi viiakse läbi mitme tsüklina 3-4 kuud. Ovulatsiooni saab stimuleerida klomifeeniga, mis kuulub antiöstrogeensete ainete rühma. Ja hormoone kombineeritakse sageli vitamiiniteraapiaga fool- ja askorbiinhappega (vastavalt tsükli esimeses ja teises faasis).
Düsfunktsionaalset emakaverejooksu aitavad peatada ka teised ravimid – hemostaatikumid (Dicinone, aminokaproonhape, Vikasol, kaltsiumglükonaat) ja emaka kokkutõmbumist soodustavad uterotoonilised ained (oksütotsiin). Pikaajalise metrorraagia korral on näidustatud aneemiavastased ained (Tardiferon), sageli on vajalik põletikuvastane ravi.
Koos hormonaalse korrektsiooniga aitab menstruaaltsüklit taastada ka füsioteraapia. Kõige sagedamini kasutatakse ravimite elektroforeesi: vask, tsink ja jood, vitamiinid C, E, rühm B, novokaiin.
Emakaverejooksu konservatiivne ravi võib kõrvaldada nende sümptomid ja tagajärjed, normaliseerida menstruaaltsükli funktsiooni ja vältida ägenemisi.
Kirurgiline
 Verejooksu ravi reproduktiiv- ja menopausiperioodil algab emakaõõne fraktsioneeriva kuretaažiga. See võimaldab teil ka peatada metrorraagia ja määrata endomeetriumi muutuste olemuse, mis mõjutab edasist taktikat. Vähk või adenomatoosne hüperplaasia nõuab selgelt kirurgilist sekkumist. Hea efekti annab endomeetriumi krüodestruktsioon või keemiline ablatsioon.
Verejooksu ravi reproduktiiv- ja menopausiperioodil algab emakaõõne fraktsioneeriva kuretaažiga. See võimaldab teil ka peatada metrorraagia ja määrata endomeetriumi muutuste olemuse, mis mõjutab edasist taktikat. Vähk või adenomatoosne hüperplaasia nõuab selgelt kirurgilist sekkumist. Hea efekti annab endomeetriumi krüodestruktsioon või keemiline ablatsioon.
Kui verejooks ei lõpe pärast meditsiinilist hemostaasi, vaid suureneb koos naise seisundi halvenemisega, otsustab arst operatsiooni peatamise. Noorukieas tehakse emaka kuretaaž. Hüsterektoomia kasuks räägib emakakaela patoloogia tuvastamine reproduktiivses eas, muudel juhtudel tehakse supravaginaalne või supratservikaalne amputatsioon. Muutunud munasarjade korral tehakse paralleelselt ka ooforektoomia (ühe- või kahepoolne).
Menstruaaltsükli häirete tekke vältimiseks ja emakaverejooksu vältimiseks peaks naine järgima tervislikku eluviisi, püüdes mitte lasta end mõjutada ebasoodsatest teguritest. Ja kui mingid sümptomid on juba ilmnenud, siis ei tasu oodata nende süvenemist, vaid tuleb koheselt arsti juurde minna. Spetsialist viib läbi diferentsiaaldiagnoosi, ütleb teile, millest patoloogia on tingitud, ja määrab sobiva ravi.
Kolmandik kõigist günekoloogilistest haigustest on düsfunktsionaalne emakaverejooks. Need esinevad igas vanuses. Põhjuseks on hormonaalne tasakaalutus organismis.
Düsfunktsionaalse emakaverejooksu põhjused
Düsfunktsionaalne emakaverejooks (DUB) moodustab 30% naiste patoloogiast. Neid ei seleta nähtavate põhjustega günekoloogilise läbivaatuse ja ultrahelidiagnostika käigus. Põhjus peitub organismi hormonaalses tasakaalutuses.
Düsfunktsionaalne emakaverejooks on keha funktsionaalne seisund, mida iseloomustab suguelundite struktuuri rikkumiste, süsteemsete haiguste ja raseduse tüsistuste puudumine. Peamine põhjus on munasarjade hormoonide tsüklilise vabanemise puudumine verre. Endokriinsete näärmete spontaanne töö.
Vanuse parameetrite järgi eristavad nad:
- juveniilne verejooks;
- reproduktiivne vanus;
- menopausi.
80% juhtudest on verejooks seotud ovulatsiooni kahjustusega (novulatoorne). põhjustada hormonaalset düsfunktsiooni. Kuid 20% naistest on ovulatsioonifunktsioon säilinud.
DMK kliiniline pilt
Düsfunktsionaalsele emakaverejooksule on iseloomulik menstruatsiooni puudumise perioodide muutumine 2-6 kuud koos rohke ja pikaajalise eritisega. Menstruatsioon kestab kauem kui nädal. Verekaotuse maht on üle 150 ml perioodi kohta.
Vastavalt tervislikule seisundile verejooksu ajal ja nädal pärast selle lõppu täheldatakse pearinglust, südamepekslemist, õhupuudust, nõrkust. Sümptomid on tingitud ägedast verekaotusest, kudede hapnikupuudusest ja ainevahetushäiretest. Kõhus on krambid, perioodilised kramplikud valud.
Arengumehhanismid
Düsfunktsionaalse emakaverejooksu tekkes mängib peamist rolli hüpotaalamuse-hüpofüüsi-neerupealise süsteemi ja munasarjade vaheliste ühenduste nõrgenemine.
Hüpotalamuses toodetakse hormoone, mis toimivad munasarjadele, stimuleerivad folliikuli arengut ja ovulatsiooni neis. See on folliikuleid stimuleeriv ja. Nende puudumisel veres ei arene munasarja kollaskeha, mis toodab progesterooni.
Progesteroon mõjutab endomeetriumi, emaka sisemise limaskesta kasvu ja küpsemist. Endomeetriumi väljakujunemine ja tagasilükkamine võtab aega. Hormoonhormooniga kokkupuute kestus seletab menstruatsiooni hilinemist. See algab östrogeeni tõusust ja progesterooni taseme langusest.
Hormonaalne tasakaalutus aeglustab vere hüübimist. Tromb moodustub pikka aega. Verine eritis uhutakse emakaõõnest ära.
Alaealiste DMK
Verejooksu, mis tekib menstruatsiooni tekkimise hetkest kuni 18. eluaastani, nimetatakse juveniilseks. Need moodustavad viiendiku kõigist günekoloogilistest haigustest.
Tsükli rikkumise põhjused noores eas on järgmised:
- emotsionaalne segadus;
- füüsiline väsimus;
- endokriinsüsteemi rike.
Muutuvad keskkonnategurid nõuavad individuaalse hormoonide koguse valimist. Selle tulemusena toimub vabanemine ebaregulaarselt. Keha kohandub optimaalse režiimi ja hormonaalse tasemega. Endokriinsüsteem kohandub välismaailmaga.
Diagnoosimiseks kasutatakse uuringut, uuringut, kliinilist ja laboratoorset kinnitust. Esiteks kogutakse andmeid. Uuri välja esimese menstruatsiooni vanus ja verejooksu alguse aeg. Seejärel tehakse kindlaks tsükli rikkumise kestus ja normaalse menstruatsiooni olemus. Määrake verekaotus. Tundke kindlasti huvi varasemate haiguste, ravimite võtmise vastu.

Kontrolli abil on välistatud elundite struktuuri rikkumine, mis võib põhjustada tsükli rikke.
Laboris uuritakse reproduktiivsüsteemi (östrogeen, progesteroon, kortisool, luteiniseeriv, folliikuleid stimuleeriv) ja kilpnäärme hormoonide (türotroopne, tetrajodotüroniin, trijodotüroniin, kilpnäärmevastane hormoon) taset. Hinnatakse trombi moodustumise aega.
Kolju kompuutertomograafia võimaldab uurida Türgi sadulat. See on koht peas, kus asub hüpofüüs. See eritab hormoone, mis reguleerivad munasarjade funktsiooni. Hüpofüüsi kasvaja põhjustab hormoonide tootmise häireid.
Tehakse siseorganite, kilpnäärme, neerupealiste ultraheliuuring, et välistada kasvajad ja tsüstid, mis võivad põhjustada hormonaalset tasakaalutust.
Düsfunktsionaalse emakaverejooksu korral on ravi suunatud hormonaalse tausta normaliseerimisele, vere hüübimise stabiliseerimisele, närvisüsteemi tugevdamisele ja ainevahetuse parandamisele.
Kasutatakse järgmisi ravimirühmi:
- hormonaalsed rasestumisvastased vahendid vastavalt individuaalsele skeemile (Regulon, Yarina);
- hemostaatilised ravimid (Tranexanoic acid, Etamzilat);
- rauda sisaldavad ravimid (Sorbifer, Totem, Ferrum-lek);
- vahetuspreparaadid (Riboxin, Mildronate);
- verekomponendid (erütrotsüütide mass, vereplasma);
- komplekssed vitamiinid (Supradin, Revit);
- rahustav ravi (palderjan, emarohi, korvaldiin).
Seisundi progresseeruva halvenemise korral vere hemoglobiinisisalduse vähenemine 70 g / l ja alla selle, verejooksu veresoone kauteriseerimisega, emakaõõne kuretaaž. Materjal tuleb saata patohistoloogilisele uuringule.
Reproduktiivse vanuse DMC
Reproduktiivses eas düsfunktsionaalne emakaverejooks on menstruaaltsükli rikkumine, mis esineb vanuses 18–45 aastat.

Patoloogia põhjused on järgmised:
Diagnostika on standardne. See algab verejooksu tekkimise hetke ja kestuse, verekaotuse suuruse, menstruaaltsükli aja väljaselgitamisega. Oluline on välistada teiste organite patoloogia: emakas, maks, veri.
Kliiniline ja laboratoorne uuring juhib tähelepanu vere kliinilisele analüüsile. Eriti oluline on hemoglobiini, erütrotsüütide, hematokriti, trombotsüütide, leukotsüütide tase.
Oluline diagnostiline uuring on hüsteroskoopia. See võimaldab teil teada saada emakaõõne seisundit, eesmärgiga võtta uurimiseks kahtlane piirkond.
Reproduktiivperioodil on ravis peamine koht emakaõõne kuretaaž. See aitab trombidest lahti saada. Emakas väheneb, anumad pigistatakse. Verejooks peatub.
Taastava ravina kasutatakse:
- hemostaatiline ravi (Tranexam intravenoosselt, Dicinon intramuskulaarselt);
- rauapreparaadid (Sorbifer, Totem);
- infusioonravi (vereplasma, Ringeri lahus, soolalahus);
- vitamiinid (rühm B, C-vitamiin);
- rahustid (palderjan, Sedavit, Novopassid).
Taastumisperioodiks on vaja head toitumist, halbadest harjumustest loobumist ja kehalise aktiivsuse vähendamist.
DMC premenopausis ja menopausi ajal
Verejooks premenopausis ja menopausi ajal hõivab 15% günekoloogilisest patoloogiast. Düsfunktsionaalne emakaverejooks menopausieelsel perioodil on ebaregulaarne kuni aasta pärast viimase menstruatsiooni lõppu.
Menopausi verejooks on seisund, mis tekib mitte varem kui aasta pärast viimast menstruatsiooni.
Ebaregulaarse eritise ilmnemise põhjus on munasarjade spontaanne aktiivsus. Östrogeen vabaneb verre. Hüperöstrogenismi seisund põhjustab endomeetriumi kasvu. Sellega kaasnevad reproduktiivsüsteemi proliferatiivsed haigused - emakaõõne polüübid, leiomüoom, munasarjakasvajad.

Diagnoosimiseks kasutatakse suguelundite transvaginaalset ultraheli. Uurige endomeetriumi, emaka lihaste, munasarjade seisundit.
Düsfunktsionaalset emakaverejooksu diagnoositakse hüsteroskoopia abil, emakaõõnde uuritakse kaks korda: enne ja pärast kraapimist. Kohustuslik ravi ja diagnostiline protseduur on emaka kuretaaž. Saadud materjal saadetakse histoloogiliseks uurimiseks. Hüsteroskoopia läbiviimine pärast kraapimist võimaldab teil näha endomeetriumi sügava kihi ja emaka siseseinte seisundit.
Ravi esimene etapp on emakaõõne kuretaaž. Pärast hüsteroskoopia tulemuste ja andmete saamist viiakse läbi hormonaalne ravi (Differin, 17-OPK). Uuringu ebarahuldavate tulemuste korral on näidustatud emaka eemaldamine koos lisanditega.
Tüsistused
Düsfunktsionaalne emakaverejooks on täis komplikatsioone. Verejooksuga kõige ohtlikum on surm ägeda rohke verekaotuse tagajärjel. See tekib hemorraagilise šoki ja mitme organi puudulikkuse tagajärjel. Kuid see on äärmiselt haruldane.
Düsfunktsionaalne emakaverejooks võib provotseerida aneemiat, mis toob kaasa üldise halva tervise: südamepekslemine, väsimus, õhupuudus. See areneb kroonilise rauapuuduse taustal kehas. See on kudede hapnikuvaeguse tagajärg.
Pikaajaline hormonaalne tasakaalutus, folliikuli puudumine ja täielik ovulatsioon põhjustavad viljatust. Munasarja kapsel pakseneb. Munade väljumine muutub raskemaks. Naine ei saa last eostada.
DMK ennetamine
Hormonaalse tasakaalutuse peamiseks ennetamiseks peetakse kaitset põletikuliste haiguste eest, varajast avastamist ja ravi.
Sügis-kevadine vitamiiniteraapia tugevdab immuunsüsteemi, stimuleerib kaitsemehhanisme, normaliseerib organismi talitlust.
Emotsionaalne stabiilsus tugevdab närvi- ja endokriinsüsteemi vahelisi seoseid. Määrab hormoonide tsüklilise vabanemise verre.
Järeldus
Düsfunktsionaalne emakaverejooks on levinud günekoloogiline probleem igas vanuses. Nõuab diferentsiaaldiagnostikat reproduktiivsüsteemi orgaanilise patoloogia ja teiste elundite haigustega. Patsiendid on günekoloogi jälgimisel ja ambulatoorsel registreerimisel.
https://youtu.be/3yHTPrCtm2w?t=4s
Soovitage seotud artikleid(lühendatult DMK) - munasarjade düsfunktsioonist põhjustatud sündroomi kõige silmatorkavam ilming. Eristage alaealise perioodi düsfunktsionaalset emakaverejooksu (tekib vanuses 12-19 aastat), sigimisperioodi verejooksu (avaldub vanuses 19 kuni 45 aastat) ja menopausi verejooksu (saab tuvastada 45-aastaselt). 57 aastat). Kõikidele düsfunktsionaalsetele verejooksutüüpidele on iseloomulik kalendermenstruatsiooni perioodil ja pärast seda tugev veritsus (menstruaaltsükkel on häiritud). Selline vaevus on ohtlik aneemia, emaka fibroidide, endometrioosi, fibrotsüstilise mastopaatia ja isegi rinnavähi esinemise ja arenguga. Erinevat tüüpi verejooksu ravi hõlmab hormonaalset ja mittehormonaalset hemostaasi, samuti terapeutilist ja diagnostilist kuretaaži.
Mis on düsfunktsionaalne emakaverejooks?
Düsfunktsionaalne emakaverejooks on patoloogiline verejooks, mis on seotud endokriinsete näärmete talitlushäiretega suguhormoonide tootmisel. Sellist verejooksu on mitut tüüpi: juveniilne (puberteedieas) ja menopausi (munasarjade funktsionaalsuse nõrgenemise protsessis) tüüpi, samuti reproduktiivperioodi verejooks.
Düsfunktsionaalseid verejooksu tüüpe väljendatakse verekaotuse järsu suurenemisega menstruatsiooni ajal (menstruatsioon algab järsult) või kui menstruatsiooniperiood märkimisväärselt pikeneb. Düsfunktsionaalne verejooks võib muuta amenorröa perioodi (periood, mil verejooks kestab 5-6 nädalat) teatud ajaks verejooksu lakkamise perioodiks. Viimane võib põhjustada aneemiat.
Kui me räägime kliinilisest pildist, siis olenemata sellest, milline emakaverejooks on patsiendile omane, iseloomustab seda tugev määrimine pärast pikka menstruatsiooni hilinemist. Düsfunktsionaalse verejooksuga kaasneb pearinglus, üldine nõrkus, kahvatu nahk, pikaajaline peavalu, madal vererõhk jne.
Düsfunktsionaalse emakaverejooksu tekkemehhanism
Mis tahes emaka tüüpi düsfunktsionaalsel verejooksul ja selle arengul on põhimõtteliselt hüpotalamuse-hüpofüüsi süsteemi häired, nimelt munasarjade funktsiooni rikkumine. Gonadotroopsete hormoonide sekretsiooni rikkumine hüpofüüsis, mis mõjutavad folliikuli küpsemist ja ovulatsiooni protsessi, põhjustab menstruatsiooni ebaõnnestumist, mis tähendab, et menstruaaltsükkel muutub täielikult. Munasarjad ei suuda tagada folliikuli täielikuks küpsemiseks sobivat keskkonda. Folliikuli areng kas ei möödu üldse või möödub osaliselt (ilma ovulatsioonita). Kollase keha moodustumine ja areng on lihtsalt võimatu. Emakas hakkab kogema östrogeenide suurenenud mõju, kuna kollase keha puudumisel ei saa progesterooni toota. Naise keha, nagu ka tema emakas, on seisundis, mida nimetatakse hüperöstrogeensuseks. Emaka tsükkel on katki. Selline rikkumine viib endomeetriumi levikuni, mille järel toimub äratõukereaktsioon, mille peamiseks sümptomiks on raske verejooks, mis jätkub märkimisväärse aja jooksul. Tavaliselt mõjutavad seda, kui kaua emaka tüüpi verejooks kestab, erinevad hemostaasi tegurid, nimelt: trombotsüütide agregatsioon, veresoonte spastilisus ja fibrinolüütiline aktiivsus. Nende rikkumine iseloomustab düsfunktsionaalset emaka verejooksu.
Loomulikult võib igasugune emaka verejooks teatud aja möödudes iseenesest peatuda. Kui aga verejooks kordub ikka ja jälle, tuleb koheselt arstiga nõu pidada.
Kui me räägime ühe või teise tüüpi DMC arengu põhjustest, siis võib juveniilse emaka verejooksu põhjuseks olla ühe osakonna mittetäielikult moodustatud funktsioon: emakas-munasarja-hüpofüüs-hüpotalamus. Reproduktiivperioodi verejooksu võivad põhjustada mitmesugused reproduktiivsüsteemi põletikulised protsessid, aga ka operatsioon (näiteks abort) või mõni endokriinsete näärmete haigus. Emaka klimakteerilist tüüpi verejooksu mõjutab menstruaaltsükli häired (menstruaaltsükli muutused) põhjusel, et munasarjad hakkavad tuhmuma ja hormonaalne funktsioon hääbub.
Juveniilne düsfunktsionaalne emakaverejooks
Põhjused
Juveniilse perioodi emakaverejooks esineb 20% juhtudest kõigist günekoloogia valdkonna patoloogiatest. Sellise kõrvalekalde põhjused võivad olla kõik: vaimne või füüsiline trauma, ületöötamine, stress, halvad elutingimused, neerupealiste koore (või kilpnäärme) talitlushäirete probleem, hüpovitaminoos ja palju muud. Ka lapsepõlves esinevad infektsioonid (leetrid, tuulerõuged, läkaköha, punetised) võivad põhjustada peatset verejooksu. Veelgi enam, krooniline tonsilliit või ägedad hingamisteede infektsioonid on juveniilse verejooksu põhjustajad.
Diagnostika
Juveniilse emakaverejooksu diagnoosimine hõlmab ajaloo andmete olemasolu (menarhe kuupäev, viimase menstruatsiooni kuupäev ja verejooksu alguse kuupäev). Uuringu käigus võetakse arvesse hemoglobiini taset, vere hüübimisfaktorit, vereanalüüsi, koagulogrammi, trombotsüütide arvu, protrombiiniindeksit ja veritsusaega. Arstid soovitavad analüüsida ka selliste hormoonide taset nagu LH, prolaktiin, FSH, TSH, T3, T4, progesteroon, östrogeen, testosteroon, kortisool.
Menstruaaltsüklit või pigem kõrvalekaldeid selles saab mõõta basaaltemperatuuri indikaatoriga menstruatsiooni vahelisel perioodil. On teada, et ühe faasi menstruaaltsüklil on monotoonne basaaltemperatuur.
Juveniilse emaka verejooksu tüüp diagnoositakse ultraheli tulemuste põhjal, vaagnaelundite uurimisel. Neitsite uurimiseks kasutatakse rektaalset sondi, seksuaalselt aktiivsete tüdrukute uurimiseks vaginaalset sondi. Munasarja ja selle seisundit näitab hästi ehhogramm, mis tuvastab võimaliku mahu suurenemise menstruaaltsükli ajal.
Lisaks vaagnaelundite ultraheliuuringule on vajalik ka neerupealiste ja kilpnäärme ultraheliuuring. Folliikuli püsivuse tuvastamiseks, ovulatsiooni seisundi ja kõrvalekalde kontrollimiseks, samuti kollakeha olemasolu kontrollimiseks kasutatakse ovulatsiooni kontrollimiseks spetsiaalset tüüpi ultraheli.
Patsiendid vajavad ka diagnostikat kolju radiograafia abil, mille käigus uuritakse hüpotalamuse-hüpofüüsi süsteemi. Aju EEG, ehhoentsefalograafia, MRI ja CT on ainult plussiks. Muide, MRI ja CT abil saab tuvastada või välistada kasvaja hüpofüüsis.
Juveniilne verejooks ja selle diagnoosimine ei piirdu ainult günekoloogi konsultatsiooniga, vaid eeldab ka neuroloogi ja endokrinoloogi järeldust.
Ravi
Mis tahes tüüpi düsfunktsionaalse emakaverejooksu ravi nõuab kiireloomulisi hemostaatilisi meetmeid. Järgmiseks sammuks on ennetamine, et vältida võimalikku emakaverejooksu tulevikus, samuti tagada menstruaaltsükli võimalikult kiire normaliseerimine.
Düsfunktsionaalse emakaverejooksu peatamine võib olla nii traditsiooniliste meetoditega kui ka kirurgiline. Meetodi valik tehakse kindlaks nii patsiendi seisundi kui ka kaotatud vere hulga põhjal. Tavaliselt kasutatakse mõõduka aneemia korral sümptomaatilist hemostaatilist ravimit (dicinoon, ascorutin, vikasol ja aminokaproonhape). Tänu neile tõmbub emakas kokku ja verekaotus väheneb.
Kui ravi mittehormonaalsete ravimitega on ebaefektiivne, tuleb mängu hormonaalne ravim, mis annab vastuse küsimusele: kuidas peatada emakaverejooksu hormonaalsete pillidega? Arstid määravad tavaliselt selliseid ravimeid nagu marvelon, non-ovlon, rigevidon, mersilon või mõni muu sarnane ravim. Lõpuks verejooks peatub 5-7 päeva pärast ravimi lõppu.
Kui emaka verejooksu periood jätkub ja see viib patsiendi seisundi halvenemiseni (see võib väljenduda pidevas nõrkuses, pearingluses, minestamises jne), on vaja läbi viia hüsteroskoopia protseduur koos kraapimise ja kraapimisega. uurimine. Kraapimisprotseduur on keelatud neile, kellel on probleeme vere hüübimisega.
DMK ravi hõlmab ka aneemiavastast ravi. Viimane tähendab rauda sisaldavate preparaatide (näiteks venofer või fenule), B12-, B6-, C-vitamiini ja P-vitamiini sisaldavate preparaatide kasutamist. Ravi hõlmab ka punaste vereliblede ja külmutatud plasma ülekannet.
Emakaverejooksu ennetamine hõlmab progestiiniravimite nagu logest, novinet, norkolut, silest jt võtmist. Ennetus hõlmab ka organismi üldist karastamist, õiget toitumist ja krooniliste nakkushaiguste ennetamist.
Reproduktiivse perioodi düsfunktsionaalne emakaverejooks
Põhjused
Emaka düsfunktsionaalset verejooksu põhjustavad tegurid, aga ka munasarjade düsfunktsiooni protsess ise, võivad olla füüsiline ja vaimne ületöötamine, stress, kahjulik töö, kliimamuutused, mitmesugused infektsioonid, ravimid, abort. Munasarja talitlushäired põletikuliste või nakkuslike protsesside ajal. Munasarja töö ebaõnnestumine toob kaasa selle kapsli paksenemise, munasarjakoe tundlikkuse taseme languse.
Diagnostika
Seda tüüpi verejooksu diagnoosimine hõlmab suguelundite mis tahes orgaanilise patoloogia (kodune abort, võimalikud kasvajad ja traumaatilised vigastused), samuti maksa-, südame- ja endokriinsete näärmete haiguste välistamist.
Sellise emakaverejooksu diagnoosimine ei piirdu üldiste kliiniliste meetoditega. Teine võimalik diagnostiline võimalus on eraldi diagnostilise kuretaaži kasutamine koos endomeetriumi edasise histoloogilise uuringuga, samuti hüsteroskoopia protseduur.
Ravi
Emakaverejooksu ravi reproduktiivperioodil määratakse pärast eelnevalt võetud kraapide histoloogilise tulemuse kindlaksmääramist. Kui verejooks kordub, määratakse patsiendile hormonaalne hemostaas. Hormonaalset tüüpi ravi on võimeline reguleerima menstruatsiooni funktsiooni, taastades normaalse menstruaaltsükli.
Ravi hõlmab mitte ainult hormonaalset meetodit, vaid ka sellist mittespetsiifilist ravi nagu vaimse seisundi normaliseerimine, joobeseisundi eemaldamine. Viimane on mõeldud erinevate psühhoterapeutiliste tehnikate, aga ka kõigi rahustavate ravimite rakendamiseks. Aneemia korral määratakse rauapreparaat.
Düsfunktsionaalne emakaverejooks menopausieelsel (kliimakteriaalsel) perioodil
Põhjused
Menopausieelsel perioodil esineb emakaverejooks 16% juhtudest. On teada, et naise vananedes väheneb hüpofüüsi poolt eritatavate gonadotropiinide hulk. Nende ainete vabanemine aasta-aastalt muutub ebaregulaarseks. Viimane põhjustab munasarjade tsükli rikkumist, mis tähendab ovulatsiooni, kollase keha arengu ja follikulogeneesi rikkumist. Progesterooni puudulikkus põhjustab tavaliselt endomeetriumi hüperplastilist kasvu või hüperöstrogeensuse arengut. Enamikul juhtudel esineb menopausi emakaverejooks paralleelselt menopausi sündroomiga.
Diagnostika
Menopausi emakaverejooksu diagnoosimine on vajadus eristada verejooksu menstruatsioonist, mis selles vanuses muutub juba ebaregulaarseks. Emakaverejooksu põhjustanud patoloogia välistamiseks soovitavad eksperdid teha hüsteroskoopiat vähemalt kaks korda - perioodil enne diagnostilist kuretaaži ja perioodil pärast seda.
Pärast kuretaažiprotseduuri emakaõõnes on endometrioosi või fibroidide tuvastamine lihtne. Põhjuseks võivad olla ka emakat täitvad polüübid. Mitte nii sageli on verejooksu põhjuseks probleemne munasarja, nimelt munasarjakasvaja. Sellist patoloogiat saate määrata ultraheli või kompuutertomograafia abil. Üldiselt on emakaverejooks ja selle diagnoosimine kõigi selle tüüpide jaoks tavaline.
Ravi
Düsfunktsionaalse emakaverejooksu ravi menopausi ajal on suunatud menstruaaltsükli funktsiooni lõplikule allasurumisele, menopausi kunstlikule esilekutsumisele. Verejooksu peatamine menopausi ajal on võimalik ainult kirurgiliselt, terapeutilise kuretaaži ja ka hüsteroskoopia abil. Traditsiooniline hemostaas on siin ekslik. Harvade eranditega teostavad spetsialistid endomeetriumi krüodestruktsiooni ja äärmuslikel juhtudel eemaldavad emaka.
Düsfunktsionaalse emakaverejooksu ennetamine
DMC ennetamist tuleks alustada raseduse ajal. Varases ja noorukieas tuleks erilist tähelepanu pöörata meelelahutuslikele ja tugevdavatele tegevustele, et keha karastada.
Kui düsfunktsionaalset emakaverejooksu siiski vältida ei õnnestunud, tuleks järgmiseks meetmeks võtta menstruatsiooni ja selle tsükli taastamine ning võimaliku verejooksu kordumise ärahoidmine. Viimase rakendamiseks on ette nähtud östrogeeni-progestiini kontratseptiivide kasutamine (tavaliselt 5–25 päeva menstruaalverejooksu esimese kolme tsükli jooksul ja 15–16–25 päeva järgmise kolme tsükli jooksul). Hormonaalsete rasestumisvastaste vahendite kasutamine on suurepärane DMK ennetamine. Pealegi vähendavad sellised rasestumisvastased vahendid võimalike abortide sagedust.