Kallid sõbrad, head päeva!
Selle vestluse teemaks on kõige levinumad liigeste haigused. Mis on nende põhjused? Kuidas teada saada, mis see on: artriit või artroos? Kuidas nende raviplaanid erinevad? Mida pakkuda, kui küsitakse midagi liigesevalu vastu? Mida ei saa pakkuda, et mitte kahjustada? Sellest kõigest räägime nüüd.
Esiteks vaatame anatoomiat.
Kuidas liigend on korraldatud?
Liigese moodustavad enamasti kahe luu liigesepinnad, millest igaüks on kaetud liigesekõhrega.
Liigest ümbritseb liigesekapsel (kapsel), mille sisemine kest toodab liigeseõõnde sünoviaalvedelikku. See on vajalik määrimiseks, liigese toitmiseks, et meie liigesed ei krigiseks, ei krigiseks, ei kliksuks ega valutaks. Muide, see sisaldab hüaluroonhapet. Kas saate aru, kuhu ma jõudsin?

Kõhre, mis katab liigesepindu, täidab kahte olulist funktsiooni:
- Tagab liigendluude libisemise üksteise suhtes.
- See on amortisaator, mida liiges kogeb kõndides, joostes, hüpates.
Liigesekõhre operatsioonile kehtib teatud garantiiaeg. Sellel ei ole konkreetset figuuri ja see sõltub inimese elustiilist, kaalust, toitumisest, varasematest vigastustest ja mõnest muust faktorist.
Kuid enamasti on see 40-60 aastat.
Vanusega sünoviaalvedeliku hulk liigesõõnes väheneb. Kõhre kaotab niiskuse, muutub õhemaks, "kustutatakse", selle amortisatsioonivõime väheneb. Liigespinnad hakkavad üksteise vastu hõõruma. Järk-järgult liigub protsess kõhrest luusse, põhjustades liigespindade deformatsiooni ja luu väljakasvu – osteofüütide – moodustumist.

Artroosi kohta võib kohata teisigi nimetusi: "osteoartriit", "osteoartroos", "deformeeruv artroos".
60+ vanuses võib artroosi tunnuseid leida peaaegu igas liigeses.
Kuid ennekõike ei säästa see enim koormatud liigeseid: põlve ja puusa.
Põlveliigese artroosi nimetatakse "gonartroosiks", puusaliigese artroosiks - "koksartroosiks".
Kuidas artriiti ära tunda?
Osteoartriidi sümptomid sõltuvad selle staadiumist.
Haiguse alguses pärast pikka jalutuskäiku või sportimist hakkab liiges valutama. Aja jooksul valu tugevneb, liikumisel tekib krõmps. Hommikul pärast tõusmist või pikemat istumist tekib liigutuste jäikus, mille hajumine võtab aega, umbes 10-15 minutit. Liiges tekib põletik, mis väliselt väljendub tursena.
Tulevikus muutub valu kõndimisel pidevaks, liigutused liigeses on valusad, rasked.
Kui me räägime puusaliigesest, siis kõhre hõrenemine viib selleni, et kahjustuse poolne jalg muutub lühemaks. Esineb vaagna, selgroo moonutus. Toimub mesvertebraalsete ketaste degeneratsioon (hävimine), võimalik on väljaulatuvate osade ja herniate teke. On seljavalud.
Selle vältimiseks on vaja haige jala alla panna ortopeediline kannapadi.
Kõige kurvem selle kõige juures on see, et protsessi ei saa tagasi pöörata. Saate selle ainult peatada.
Artroosi radikaalne ravi on liigese asendamine – kallis operatsioon, mida igaüks endale lubada ei saa.
Niisiis, mis meil on artroosiga:
- Kõhre "kuivatamine" ja hävitamine.
- , põletik, turse.
- Liikumise ulatuse vähenemine.
Seetõttu on artroosi kompleksne ravi umbes selline:
|
Mis on määratud? |
Milleks? |
| MSPVA-d sees | Vähendada valu ja põletikku. |
| MSPVA-d väliselt | Tugevdada mittesteroidsete põletikuvastaste ravimite toimet sisekasutuseks. |
| Stimuleerida kollageeni moodustumist, peatada kõhre hävimise protsess. | |
| Hormonaalne ravimliigeses (määratud MSPVA-de ebaefektiivsuse tõttu) | Leevendab ägedat põletikku ja valu. |
| Hüaluroonhappe preparaat | Niisutab kõhre, parandab liigesepindade määrimist, hõlbustab nende libisemist, vähendab valu. |
| ortoos | Fikseerige ja vabastage liiges, mis vähendab valu ja kiirendab taastumist. |
| Ortopeedilised | Haiguse ägenemise perioodi vähendamiseks vähendage haige liigese šokikoormust. |
| Kepp | Kandke koormus tervele jalale, tühjendades patsiendi. Kepp teeb kõndimise lihtsamaks ja vähendab valu. |
| Füsioteraapia | Vähendada põletikku, valu, parandada liigeste vereringet, kiirendada taastumist. |
| harjutusravi | Parandage vereringet, tugevdage liigese lihaseid, suurendage liikumisulatust. |
Sellest skeemist on kõige julmem hormooni viimine liigesesse, kuna see hävitab kõhre veelgi. Kuid mõnikord on vaja kiiresti eemaldada põletik, et alustada ravi hüaluroonhappe preparaatidega. Või on valu nii tugev, et inimene ei saa kõndida.
Intraartikulaarseks manustamiseks kasutatakse beetametasooni, triamtsinolooni, hüdrokortisooni.
Hüaluroonhappe preparaate tuntakse ka sünoviaalvedeliku proteesidena. Need on Ostenil, Fermatron, Suplazin jne Reeglina manustatakse neid üks kord nädalas. Kursuseks on vaja 3-5 süsti.
Reumatoidartriit
Teine levinum liigesehaigus pärast artroosi on reumatoidartriit.
See on autoimmuunhaigus, mille puhul inimese enda immuunsüsteem hakkab ootamatult ründama looduslikku sidekudet ja ennekõike liigeseid ja periartikulaarseid kudesid. Toodetakse tohutul hulgal põletikumediaatoreid, autoantikehi (seda nimetatakse "reumatoidfaktoriks"), suureneb makrofaagide ja lümfotsüütide aktiivsus.
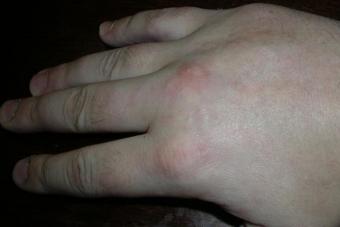
Liigestes areneb krooniline põletik, mis viib edasi kõhre ja luude hävimiseni. Seal on kohutavad deformatsioonid. Eriti muljetavaldavate inimeste närvide säästmiseks näitan kõige kahjutumaid fotosid:

See haigus esineb sagedamini naistel.
Reumatoidartriit võib tekkida igas vanuses pärast viirusnakkust, hüpotermiat.
Miks see juhtub, ei tea tegelikult keegi. Võib-olla läks segamini mõni närune geen, sest reumatoidartriidiga patsiente saab jälgida sama perekonna eri põlvkondadest.
Erinevalt artroosist haigestuvad siin esmalt väikesed liigesed.
Reumatoidartriidi tüüpilised sümptomid:
- Käte väikeste liigeste, seejärel jalgade turse ja valulikkus. Pealegi on see protsess sümmeetriline.
- Valu on hullem öösel ja varahommikul. See on tingitud asjaolust, et öö jooksul koguneb liigeseõõnde põletikuline eksudaat, mis ärritab sünoviaalmembraani närvilõpmeid.
- Hommikune jäikus, mis võib kesta 30 minutist lõpmatuseni (olenevalt protsessi aktiivsusest). Tundub, et liigesed on kanged. Võrdluseks: artroosiga ei ületa see 15 minutit.
- Reumatoidsete sõlmede välimus. Need on pehmed moodustised suurusega 2 mm kuni 3 cm, mis asuvad liigeste piirkonnas. Arvatakse, et nende põhjuseks on immuunkomplekside ladestumine veresoontes - raevunud immuunsüsteemi tegevuse tulemus:

- Nõrkus, väsimus, söögiisu langus, kaalulangus, võib-olla keha. See juhtub keha mürgistuse tõttu, mis on põhjustatud põletikust ja oma kudede hävitamisest.
- Liigeste deformatsioonid. Need on nii tugevad, et inimene ei saa hambaid pesta, kammida, riietuda, põletit süüdata.
- Reumatoidartriidiga kaasnevad tavaliselt muutused teistes organites ja süsteemides: selgroos, südames, kopsudes, silmades, närvisüsteemis.
Reumatoidartriidi ravi põhimõtted:
Selgitan veidi.
Reumatoidartriidi ravis on selline asi nagu baasteraapia, mida tuleks alustada võimalikult varakult. See sisaldab immunosupressiivseid aineid ja aineid, millel on väljendunud põletikuvastane toime.
Immuunsüsteemi aktiivsuse pärssimine Metotreksaat, Arava, Remicade, Mabthera, glükokortikosteroidid (prednisoloon, metüülprednisoloon, deksametasoon), malaariavastased ravimid (Plaquenil, Delagil).
Arava, Sulfasalazine, Plaquenil, Delagil on põletikuvastase toimega.
Kui baasravi ühe ravimiga on ebaefektiivne, määratakse nendest rühmadest kaks või isegi kolm ravimit, näiteks Metotreksaat ja Arava või Metotreksaat ja Sulfasalasiin.
Mittesteroidsed põletikuvastased ravimid sellise tulekahju taustal, mis põleb liigestes reumatoidartriidiga, on ebaefektiivsed. Seetõttu määratakse need reeglina koos ühe põhiravi vahendiga.
Ja veel, kui räägite kliendiga ja mõistate, et kõik siin on väga sarnane reumatoidartriidiga, võite loomulikult soovitada iseseisvalt mõnda käsimüügiravimit NSAID-i rühmast ja
Toote valik sõltub protsessi lokaliseerimisest. Enamasti on see randmeliigese ortoos.
Ja konsulteerige kindlasti arstiga.
Muu artriit
Väga lühidalt teistest artriitidest.
Reaktiivne artriit tekib pärast nakkushaigust. Näiteks pärast soole- või kuseteede infektsiooni. Enamasti on kahjustatud jalgade suured liigesed: põlv, pahkluu ja kahjustus on asümmeetriline. Enamasti haigestuvad noored.
Ravi aluseks on antibiootikumravi. Valu vähendamiseks kasutatakse MSPVA-sid, rasketel juhtudel - hormoone.
Reumaatiline artriit. Mitte segi ajada reumaga! See on süsteemne haigus, millel on esmane südamekahjustus (reuma on omandatud südamedefektide peamine põhjus). Esineb noortel, sageli lastel.
Süüdlane on streptokokk. On isegi selline väljend: "Streptokokk hammustab südant ja lakub liigeseid."
Reuma algab 1-2 nädalat pärast kurguvalu. Kõrge temperatuur tõuseb, pulss kiireneb, ilmnevad külmavärinad, higistamine, valu rinnus, suured jalgade liigesed valutavad ja paisuvad ning põletik liigub ühest liigesest teise.
Ravi hõlmab antibiootikume streptokokkide hävitamiseks, kortikosteroide ja MSPVA-sid põletiku ja valu vähendamiseks.
Esineb ka psoriaatilisi, podagra- ja muid artriite, kuid harvem.
Tehke kokkuvõte.
Erinevused osteoartriidi ja artriidi vahel
| Artroos | Artriit | |
| Vanus | Enamasti eakatel | Ükskõik milline |
| Mis tuleb enne | kõhre hävitamine | Põletik |
| Millised liigesed on kahjustatud | Enamasti suured | Ükskõik milline |
| Valu puhkeolekus | Harva | Sageli |
| Valu olemus | Mõõdukas, valutav, liigutamine süvendab | Äge, püsiv |
| Turse | Ei pruugi olla | Seal on |
| Prognoos | Tervendamine võimatu | Ravi on võimalik (olenevalt artriidi tüübist) |
| Ravi alused | MSPVA-d, hüaluroonhappe preparaadid, kondroprotektorid | Antibiootikumid, põletikuvastased ravimid, reumatoidartriidi korral - immunosupressandid |
Mida saate pakkuda, kui küsite midagi liigesevalu vastu:
- MSPVA-d on käsimüügis suukaudselt ja välispidiselt.
- Kondroprotektor, kui näete enda ees vanurit, sest siin ei saa valesti minna. Kõigil üle 60-aastastel on artroos.
- Ortopeediline toode liigese jaoks.
- Ortopeedilised sisetallad (jalaliigeste valu korral).
- Kepp (jalgade liigeste valu korral).
Tähelepanu! Mida mitte pakkuda:
Soojendav salv ja soojendav põlvekaitse esimesel nädalal pärast haigusnähtude ilmnemist, sest. vasodilatatsiooni ja vereringe paranemise tulemusena suureneb põletikuala.
See on tänaseks kõik.
Tänane ostjate uus mõistatus on järgmine:

Kohtumiseni tublide tegijate blogis!
Armastusega teile, Marina Kuznetsova
Reeglina küsitakse seda küsimust juba siis, kui valu on väga tugev. Mis on põletikuliste liigeste abistava arsti nimi, peab igaüks teadma, sest liigesekudede kahjustused võivad tekkida igal inimesel, sõltumata vanusest, soost ja sotsiaalsest staatusest.
Inimesed, kes põevad liigesehaigusi, ei pööra mõnikord sümptomitele tähelepanu. See toob kaasa haiguste ülemineku järgmistesse etappidesse, millega on raskem toime tulla. Seega, kui puusaliigest ei ravita, on vaja selle proteesimist, lülisamba ja põlveliigese patoloogia piirab inimese motoorset funktsiooni. Põletik võib mõjutada luid, sidemeid ja lihaseid.
Küsides küsimust, kuidas liigeste tervist kontrollida, peate teadma nende kahjustuse iseloomulikke sümptomeid. Kui leiate haiguse tunnused, peate võtma ühendust spetsialistiga.
liigesevalu
See kaasneb kõigi liigeste kahjustustega. See juhtub: valutav, torkav, pidev või katkendlik, tuim ja terav, tõmblev, tugev või kerge. See ilmub kahjustatud liigesesse, võib kiirguda luudesse, lihastesse, kõõlustesse. Esineb suurte koormustega jalgadele – jooksmine, trepist üles/alla minek. Mõnikord muudavad koormused seisundi lihtsamaks.
Märge! Sageli on valu eriti häiriv pärast magamist, puhkust. Järk-järgult, kõndides ja muul füüsilisel koormusel, see väheneb. See nähtus näitab liigese patoloogiat ja arstliku läbivaatuse vajadust.
Krõmps ja piiratud liikumine
See võib ilmneda juba noores eas koos suurenenud stressiga. Lisaks põlvedele võib see ilmneda ka teistes liigestes:
- Hüppeliigese.
- Puusaliiges.
See näitab võimalikke degeneratiivseid-düstroofseid protsesse liigeses.
Liikuvuse piiramine tekib ebapiisava sünoviaalvedeliku ja luude naelu moodustumise tõttu.
Liigeste põletik ja blokaad
Põletiku tunnused:
- Naha punetus liigeste piirkonnas.
- Selle temperatuur on kõrgem kui ülejäänud nahal.
- Liigesevalu.
- Üldise seisundi halvenemine.
Jamming ehk blokaad esineb haiguse hilisemates arenguetappides. Seda seisundit iseloomustab liigese äkiline immobilisatsioon. See põhjustab rikkumisi ja tugevat valu.
Märge! Kiilumine võib toimuda iseseisvalt, jala või käe aktiivsete liigutustega (olenevalt selle asukohast).
Deformatsioon
See on haiguse kaugelearenenud staadium. Liigese kontuuride deformatsiooni on raske mitte märgata, see on silmatorkav. Lisaks esteetilisele defektile esineb tugev valu, mõnel juhul võib inimene muutuda puudega, ei suuda enda eest hoolitseda.

Ühine arst
Liigesehaigused kuuluvad mitme eriala arstide pädevusse. Kelle poole pöörduda, sõltub patoloogia arenguastmest. Terapeut tegeleb raviga esmases etapis. Just temale suunatakse nad haiguse tunnustega ravimisel registrisse. Pärast uurimist ja esmase diagnoosi panemist väljastab ta saatekirja eriarsti vastuvõtule.
Perearst
Kui kliinikus tegeletakse perearstiga, siis väljastatakse saatekiri selle eriala arstile. Sellel arstil on arstiteaduses laiemad teadmised.
Märge! Teie perearst võib teie sümptomite põhjal ravi määrata. Saatekiri uuringule kitsa eriarsti juurde väljastatakse juhul, kui ravi pole andnud tulemusi.
Kes on reumatoloog, võib tekkida küsimus. See on arst, kes ravib liigeste ja sidekoe haigusi. Kui vaadata statistikat, siis enamasti on tegemist liigesekudede põletiku raviga. Ägedat põletikku saab diagnoosida järgmiste tunnuste järgi:
- Muutused üldises vereanalüüsis.
- Periartikulaarsete kudede turse ja punetus.
- Valu sündroom.

Reumatoloogi poolt ravitavad haigused:
- . Esiteks ilmneb valu käte ja jalgade liigestes, seejärel levib jäsemete suurtesse liigestesse. Areneb liigesekudede deformatsioon, mis muutub märgatavaks. Avaldub hommikuse jäikusega.
- reaktiivne artriit. See patoloogia mõjutab ühte või mitut piirkonda. Veelgi enam, kahjustuste tekke põhjuseks on varem üle kantud nakkushaigus. Algus on äge koos tugeva valuga.
- Autoimmuunhaigused, mis mõjutavad liigeseid. Selle patoloogiaga on immuunsüsteemi kaitsefunktsioon häiritud. Esimesed iseloomulikud ilmingud: liigeste valu ja turse.
- Ainevahetusprotsesside häiretega seotud põletik. Selle rühma kõige levinum haigus on podagra. See algab nagu paljud teised liigesehaigused, mistõttu patsient ei reageeri õigeaegselt ega pöördu arsti poole. Mõjutatud on suured sõrmed või varbad. Mehed kannatavad selle haiguse all sagedamini.
Märge! Riiklikus polikliinikus on pea võimatu otse reumatoloogi vastuvõtule saada. Selleks on vaja perearsti, perearsti läbivaatust ja saatekirja. Mis puutub erakliinikutesse, siis seal saate kohe sihtspetsialisti juurde.
Ortopeed traumatoloog saab kontrollida liigeste seisukorda ja ravida nende haigusi. Talle antakse saatekiri täiendavaks läbivaatuseks järgmiste sümptomitega, mis ilmnesid pärast vigastust:
- Valu ja krõmps.
- Jäikus.
Selle eriala arstid ravivad:

Ta on spetsialiseerunud ka traumajärgsetele seisunditele.
Märge! Proteesimise vajaduse staadium on kirurgi vastutusel .
Järeldus
Selleks, et ravi oleks efektiivne ja õigeaegne, peab patsient pöörduma vastava eriala arsti poole. Nüüd, teades, milline arst liigeseid ravib, on seda lihtne teha. Tasub meeles pidada: mida varem taotlete, seda suurem on täieliku paranemise tõenäosus.
Kõige täielikumad vastused küsimustele teemal: "kuidas kontrollida kogu keha liigeseid naistel?".
Puusaliigese röntgenülesvõte võib olla ette nähtud kõnni- või tugifunktsiooni häirete, samuti selle piirkonna valu korral.
Näidustused ja maksumus ...
Liigeste kompuutertomograafia abil saate üksikasjalikke pilte erinevates projektsioonides.
Loe rohkem…
Röntgeni vastunäidustuste olemasolul võib kasutada kontrastiga liigeste magnetresonantstomograafiat.
Näidustused ja maksumus ...
Röntgeni densitomeetria on suunatud luukoe mineraalse tiheduse uurimisele.
Kust teenust saada?
Kaasaegsetes kaubanduslikes laborites on meditsiiniteenused kohandatud konkreetse patsiendi jaoks ja tulemused saab salvestada CD-le.
Loe rohkem…
Liigesehaigused ei alga üleöö – ilmnevad valud viitavad sellele, et haigus on juba jõudnud teatud staadiumisse. Kuidas jälgida liigeste seisukorda, et õigeaegselt avastada kõrvalekaldumine normist ja alustada kohe ravi? Mõtleme selle välja.
Liigeshaiguste pädev diagnoosimine on tõhusa ravi võti
Liigesevalu võib olla signaal artriidist, sealhulgas reumatoidsest, artroosist, osteoartriidist, bursiidist, kondrokaltsinoosist, Bechterewi tõvest ja muudest haigustest. Järgmised sümptomid viitavad tavaliselt tekkinud probleemidele.
Valu ilmnemine põlvedes trepist ronimisel või laskumisel võib anda märku osteoartriidist. See haigus mõjutab mõnikord sõrmi - sel juhul on ülemised falangid tihendatud. Äkiline terav valu suures varvas on tüüpiline artriidi tunnus. See haigus mõjutab sageli puusaliigeseid ja annab tunda tugeva valuga jala ülaosas. Reumatoidartriit võib avalduda käte peenmotoorika rikkumisena, kui võtme lukku või niidi nõela sisse torkamine muutub keeruliseks.
Kahjuks kannatab tänapäeval 30% maailma elanikkonnast liigesehaiguste all ja nende hulgas ei ole ainult soliidses eas inimesi. Liigesehaigused arenevad kiiresti, mistõttu on väga oluline need õigeaegselt diagnoosida ja raviga alustada. See aitab säilitada liikuvust, hõlbustab liikumist ja leevendab tugevat valu.
Viitamiseks
Millised on liigeste funktsioonid?
- Liikumine ruumis – need on liigesed, mis võimaldavad meil kõndida, joosta, hüpata.
- Liikuvus - liigeste abil ristame jalad, kükitame, tõstame ja langetame käsi, surume rusikad kokku.
- Kehaasendi säilitamine - liigesed võimaldavad kükitada või toolil, ette kallutades, seista, millelegi toetudes.
Üldine uurimine ja palpatsioonimeetod
Esimene visiit arsti juurde algab üldise läbivaatusega, mis võimaldab näha väliseid kõrvalekaldeid normist. See võib olla näiteks liigesepiirkonna turse. Üldise läbivaatuse käigus võib arst paluda patsiendil teha teatud liigutusi, et mõista valu olemust ja selle levimispiirkonda. Ka kehahoiak ja kõnnak võivad viidata liigesehaigustele.
Teine levinum ja lihtsaim uurimismeetod on palpatsioon ehk palpatsioon. Puudutamise abil tuvastab arst liigesehaiguste väliseid tunnuseid. Nii saate näiteks leida reumaatilised ja reumatoidsed sõlmed, leida koha, kus liigutuste ajal tekib ebamugavustunne, määrata liigesekapsli seisundit, naha temperatuuri ja niiskuse muutusi liigeste piirkonnas.
Ülduuring ja palpatsioon on kõige kättesaadavamad uurimismeetodid, kuid need toimuvad ilma tehnilisi vahendeid kasutamata, mistõttu ei anna need haiguse kliinilisest pildist täielikku pilti.
Goniomeetria
See on uurimismeetod, kasutades goniomeetrit - seadet, mis võimaldab teil määrata liigeste liikuvuse amplituudi. Goniomeeter meenutab kraadiklaasi ja võimaldab teil määrata liikuvusnurka. Patsient teeb mitmeid vajalikke liigutusi (jäsemete painutamine, sirutamine, tõstmine ja langetamine) ning arst teeb mõõtmised, registreerib näitajad ja korreleerib need normiga.
Laboratoorsed diagnostikameetodid
Täpsemat teavet patsiendi seisundi ja tema haiguse kohta saab analüüside tulemusi tundma õppides.
Vereanalüüsi
Paljud vereanalüüsi näitajad viitavad liigesehaigusele. Seega pöörab arst biokeemilise analüüsi käigus kindlasti tähelepanu C-reaktiivse valgu sisaldusele vereseerumis, üldvalgu sisaldusele, defenüülamiini reaktsioonile ja teistele näitajatele. Murettekitavaks signaaliks tuleks pidada ESR-i (erütrotsüütide settimise reaktsiooni) suurenemist, kuna see peegeldab põletikulise protsessi taset. Reumaatiliste põletikuliste patoloogiate korral näitab immunoloogiline vereanalüüs antinukleaarseid antikehi (ANA). Artriidi ja teiste vereseerumis esinevate liigeste haiguste korral tõuseb kusihappe tase järsult. Lisaks ilmneb reuma, psoriaatilise artriidi, anküloseeriva spondüliidi ja teiste liigesehaiguste all kannatavatel patsientidel lüsosomaalsete ensüümide (happe proteinaas, happeline fosfataas, desoksüribonukleaas, katepsiinid) sisaldus vereseerumis ja sünoviaalvedelikus.
Uriini analüüs
Tuleb märkida, et uriini analüüsimisel täheldatakse olulisi kõrvalekaldeid normist ainult liigesehaiguste raskete vormide korral. Siiski tuleb meeles pidada, et tervetel inimestel ei tohiks uriinis olla valku ja verd. Nende välimus näitab haiguste esinemist.
Liigeste röntgendiagnostika
Liigeste seisundi ja nende struktuuri üksikasjalikuks uurimiseks võimaldavad kiiritusdiagnostika meetodid. Need protseduurid ei vaja eelnevat ettevalmistust.
Röntgenuuring. Selle rakendamise näidustused võivad olla liigesevalu, raske liikuvus, turse ja naha värvimuutus liigestes. Uuringu käigus projitseeritakse liigeste kujutis röntgenikiirguse abil spetsiaalsele kilele. Spetsiaalne aparaat suunab kiired uuritavale alale, ohutuse huvides on kõik inimese elutähtsad elundid kaetud kaitsva pliipõllega. Patsient istub või lamab. Röntgenikiirgus võimaldab näha liigeste deformatsiooni ja nende patoloogiat. Protseduur ei kesta rohkem kui kolm minutit, tulemusi saab esitada 15 minutiga hetktõmmisena. Isegi kõige kaasaegsemate seadmete kasutamisel tekib minimaalne kiirgus, seetõttu ei soovitata röntgenikiirgust, nagu ka muid kiirgusuuringute meetodeid, rasedatele naistele.
Artrograafia- tavalise röntgenikiirgusega võrreldes täpsem meetod. Seda kasutatakse meniski, sidemete kahjustuste, liigesekapsli rebenemise kahtluse korral. Enne artrograafiat on liigesed kunstlikult kontrasteeritud. Selleks süstitakse liigeseõõnde spetsiaalne aine, seejärel palutakse patsiendil teha mitu liigutust ja pilt fikseeritakse sihtradiograafiaga. Olenevalt varustusest saab tulemuse monitoril või filmil. Protseduur kestab umbes 10 minutit ja ei ole ohtlik. Kui aga patsiendil on joodi sisaldavate kontrastainete suhtes allergiline reaktsioon, on see selle uuringu vastunäidustuseks.
Miks võivad jalgade liigesed haiget teha – just see küsimus toob arsti vastuvõtule palju erinevast soost ja vanusest inimesi. Ilma uuringuteta on valu põhjust võimatu kindlaks teha, kuna selle esinemist võivad provotseerida mitmesugused patoloogiad ja vigastused.
Miks liigesed valutavad?
Liigesevalu põhjuseid on palju. Esimene asi, mida kahtlustada, on vigastus. Valu põhjustavad kindlasti nihestused, luumurrud, nikastused, lõhed, verevalumid. Ja kui vigastust polnud, kuid liigesed valutasid, võib see viidata järgmiste haiguste esinemisele:
Mõne haiguse puhul ei saa haiget teha otseselt liigesed, vaid teised organid, millest valu kiirgub liigesesse. Selliste haiguste näideteks on veenide tromboflebiit, veresoonte ateroskleroos, venoosne staas, lülisamba närvide pigistamine jne.
Millal pöörduda arsti poole?
Pöörduge kohe abi, kui teil tekivad järgmised sümptomid:
- jalg muutus külmaks või kuumaks;
- tundlikkuse kaotamine jalgades;
- naha värvus on muutunud - need muutusid siniseks, punaseks või mustaks;
- liigeste valu taustal on üldine seisund halvenenud ja palavik;
- turse ja liigese liikuvuse halvenemine.
Muudel juhtudel ei tohiks samuti püüda liigesevalu ise ravida ja pöörduda esimesel võimalusel arsti poole. Lõppude lõpuks võib mõne liigesehaiguse üleminek kroonilisse vormi raskendada jalgade liikumist või täielikult immobiliseerida.
Jalade liigeste valu põhjustavate haiguste tunnused
Artriit
Artriit on liigeste põletikuline haigus. Kõige sagedamini on kahjustatud põlved ja jalad. Sõltuvalt etioloogiast on mitut tüüpi artriiti, kuid kõik sümptomid on samad:
- valulikud liigesed;
- liigutuste jäikus liigeses;
- võimalik turse, liigese ja külgnevate kudede hüperemia.
Psoriaatiline artriit
Seda tüüpi haigus ühendab artriidi ja psoriaasi ilmnemise. Sellega puutuvad võrdselt sageli kokku 25–45-aastased mehed ja naised. Artriit võib areneda nii pärast psoriaasi tekkimist kui ka enne seda. Selle haiguse kõige levinumad põhjused on närvisüsteemi talitlushäired, traumad, teatud ravimite võtmine, nakkushaigused ja pärilikkus. Kahjustada võivad nii suured kui ka väikesed liigesed.
Sümptomid:

Rasketel juhtudel on haigus võimalik palavik, müokardiit, polüneuriit, neerupõletik.
Haiguse ravi peaksid üheaegselt läbi viima kaks arsti: reumatoloog ja dermatoloog. Haigust on võimatu täielikult ravida, kuid õigeaegse ravi alustamisega saate aeglustada haiguse arengut, vähendada sümptomite ilminguid ja vältida raskete tüsistuste teket.
Ravi jaoks määrake:
- MSPVA-d (diklofenak, ibuprofeen, nimesuliid, ketoprofeen jne);
- glükokortikoidid (beklometasoon, prednisoloon, deksametasoon);
- põletikuvastased ravimid (sulfasalasiin, leflunomiid, tsüklosporiin-A);
- Bioagensid (Humira, Remicade, Infliksimab) on ette nähtud, kui ravi muude vahenditega on ebaefektiivne.
Lisaks ravimitega ravile on ette nähtud spetsiaalsete füsioteraapia harjutuste kursused.
Reumatoidartriit
Seda tüüpi artriit on kõige raskem. Selle arengus peitub immuunsüsteemi rikkumine, mille tagajärjel hakkavad immuunrakud ründama liigese rakke, pidades neid ekslikult võõrasteks. Kõige sagedamini on kahjustatud põlve- ja interfalangeaalliigesed. Kaugelearenenud haigusega võivad mõjutada peaaegu kõik keha liigesed. Haiguse täpset põhjust pole veel kindlaks tehtud.
Naistel esineb haigus sagedamini kui meestel. Enamik patsiente on üle 30-aastased.
Sümptomid:

Haigusest täielikult taastuda on peaaegu võimatu. Kõik teraapias kasutatavad ravimid kõrvaldavad haiguse sümptomid ja takistavad selle progresseerumist.
Kompleksse ravi osana kasutatakse järgmist:
- MSPVA-d (diklofenak, piroksikaam, movalis jne);
- glükokortikoidid (hüdrokortisoon, metüülprednisoloon, prednisoloon);
- kullapreparaadid (Auranofin, Krizanol);
- immunosupressandid (kupreniil, artamiin);
- antimikroobne ravim sulfasalasiin;
- malaariavastased ravimid (Plaquenil ja Delagil);
- tsütostaatikumid (asatiopriin, metotreksant, leukeraan, kloorbutiin).
Samuti on ette nähtud füsioterapeutilised ravimeetodid, laser- ja krüoteraapia.
Posttraumaatiline artriit
Seda tüüpi artriit tekib pärast liigese traumaatilist vigastust. Selline artriit on kõige iseloomulikum pahkluu- ja põlveliigesele. Haigus esineb võrdselt nii meestel kui naistel, riskirühmadeks on aga sportlased ja inimesed, kellel on liigestele pidev suur koormus.
Sümptomid:

Sellise artriidi ravi sõltub liigese kahjustuse astmest ja hõlmab ravimite (mittesteroidsed põletikuvastased ravimid, glükokortikoidid), massaaži, füsioteraapia ja harjutusravi kasutamist.
Podagra artriit
Seda tüüpi artriit areneb kusihappe soolade sadestumise tõttu liigesõõnsustesse.
Podagra artriit on tüüpilisem meestele vanuses 35-50 aastat. Naised puutuvad selle haigusega kokku 55-70 aasta pärast. Põhjusteks võivad olla ainevahetushäired organismis, pärilikkus, alatoitumus, teatud ravimite võtmine jne. Mõjutatud on eelkõige väikesed liigesed, eriti varvaste liigesed.
Sümptomid:

Kompleksses ravis kasutatakse:
- MSPVA-d (Ibuprofeen, Movalis, Revmoxicam, Tselekoksiib, Indometatsiin jne);
- spetsiifiline ravim Kolhitsiin;
- uurea sisaldust vähendavad ravimid: allopurinool, urikozyme, probenetsiid.
- surub Dimexide'iga;
- füsioteraapia (parafiinmähised, laserravi, massaaž, magnetteraapia);
- kohustuslik dieet;
- füsioteraapia.
Artroos
Artroos on düstroofilise iseloomuga haigus, mille puhul toimub liigesesisese kõhre hävimine. See haigus on kõigi liigesehaiguste seas kõige levinum. Nii mehed kui naised põevad artroosi võrdselt sageli, alates umbes 30. eluaastast. Mida vanem on vanus, seda suurem on võimalus haiguse tekkeks.
Artroosi on mitut tüüpi:
- gonartroos - põlveliigese kahjustus;
- koksartroos on puusaliigese haigus.
Osteoartriit areneb liigesesisese ainevahetuse rikkumise tagajärjel, mis põhjustab kõhre elastsuse kaotust. Sellele võivad kaasa aidata liigne stress liigesele, ainevahetushäired, pärilikkus, liigese vereringehäired, reumatoidartriit, podagra jne.
Sümptomid:
- liigesed valutavad, eriti liikumise ajal;
- haiguse süvenedes suureneb valu intensiivsus, kuni väljakannatamatuni;
- prõks liigestes;
- liigese liikuvuse halvenemine kuni täieliku immobilisatsioonini raske artroosi korral;
- liigese deformatsioon.
 Artroosi ravi peaks olema kõikehõlmav ja sisaldama lisaks ravimite võtmisele füsioteraapiat, füsioteraapia harjutusi, aga ka ortopeedilist raviskeemi.
Artroosi ravi peaks olema kõikehõlmav ja sisaldama lisaks ravimite võtmisele füsioteraapiat, füsioteraapia harjutusi, aga ka ortopeedilist raviskeemi.
Meditsiiniline ravi hõlmab:
- MSPVA-d (diklofenak, meloksikaam, indometatsiin, tselekoksiib jne);
- kortikosteroidid (Diprospan, Hüdrokortisoon);
- kondroprotektorid (kondroitiin, glükoosamiin, Dona, Teraflex, Artra, Structum);
- Diatsereiin.
Osteoartriit
See haigus areneb üsna aeglaselt liigesestruktuuride hävimise, kõhrekahjustuse ja kapsli muutuste tõttu. Põlve- ja puusaliigesed on sellele haigusele vastuvõtlikumad. Haigus esineb sama sagedusega mõlemast soost inimestel 45-50 aasta pärast.
Artroosi põhjused on vanusega seotud muutused, geneetiline eelsoodumus, liigne kehakaal, liigeste vigastused.
Osteoartriidi sümptomid on kerged. Mõnikord, isegi kui diagnoos on kinnitatud röntgenikiirgusega, ei pruugi sümptomid ilmneda. Valud ei ole püsivad: ägenemise perioodil on valud tugevad, püsivuse perioodil puuduvad täielikult.
Raskematel juhtudel on:
- tugevad valutavad valud;
- liigutuste jäikus;
- liigeste turse;
- luu kasvu välimus.
Raviks kasutatakse MSPVA-de rühma kuuluvaid ravimeid, glükokortikoide, kondroprotektoreid. Samuti on ette nähtud terapeutiliste harjutuste kompleks, füsioteraapia.
Meniskopaatia
Kuigi see haigus on paljudele elanikkonnarühmadele vähem tuntud, ei ole see vähem levinud kui artriit ja artroos. Seda haigust iseloomustab põlveliigese meniski kahjustus. Selle arengu põhjuseks võivad olla vigastused, nikastused, põlvede liigne stress, podagra, artriit jne. Sõltuvalt sellest, milline menisk on kahjustatud, eristatakse mediaalset ja lateraalset meniskopaatiat.
Sümptomid:
- valu põlveliigeses, mis süveneb liigutuste ajal;
- põlveliigese hüperemia;
- motoorse funktsiooni rikkumised;
- efusioon, hemartroos või tsüst.
Meniskopaatia ravi võib olla konservatiivne või kirurgiline. Konservatiivne hõlmab mittesteroidsete põletikuvastaste ravimite, glükokortikoidide, kondroprotektorite võtmist. Kui selline ravi ebaõnnestub või kui tsüst, efusioon või hemartroos on rasked, tehakse artroskoopia. See operatsioon võimaldab eemaldada kogunenud efusiooni ja taastada meniski.
Paljud erinevad haigused võivad põhjustada valu jalgade liigestes. Seetõttu on isegi ebaolulise perioodilise valu ilmnemisel vaja konsulteerida arstiga. See võimaldab teil alustada ravi õigeaegselt ja vältida tüsistuste teket.
Kas ravida osteoartroosi ilma ravimiteta? See on võimalik!
Hankige tasuta raamat "Samm-sammuline plaan põlve- ja puusaliigese liikuvuse taastamiseks osteoartriidi korral" ja alusta taastumist ilma kallite ravide ja operatsioonideta!
Hangi raamat
Kui inimesel on diagnoositud artroos, on koduse jalaravi peamine viis haiguse mõjutamiseks. Kliinikus saab patsient läbida ainult füsioteraapia kuuri. Kurvem põhjus haiglasse minekuks on kirurgiline operatsioon. Kuid see juhtub ainult kõige arenenumatel juhtudel, kui jalgade liigesed on täielikult kaotanud oma liikuvuse või kui patsiendi elu on ohus. Kui jälgite oma tervist ega tegele ise raviga, saab haiguse varases staadiumis peatada.

Artroosi eripäraks on see, et seda saab tuvastada isegi iseseisvalt, isegi tekke ajal. Haigus annab tunda valu ja kõndimisel tekkiva ebatavalise heliga. Ärge oodake jalgade artroosi ägenemist ja sellele järgnevat puudet. Peate kiiresti arsti poole pöörduma. Ta suunab patsiendi ortopeedi juurde, kes annab soovitusi artroosi ravimeetodite ja ravimite valiku kohta.
Meditsiiniline ravimeetod
Kodune ravi on võimalik ainult haiguse esimeses ja teises staadiumis, kui puuduvad patoloogilised protsessid, mis on seotud kõhrekoe hävimise ja jalaluude sulandumisega. Meditsiiniline ravi on kõigi kergete luuhaiguste traditsiooniline ravi. Edu aluseks on ravimite õige valik ja kõigi raviarsti juhiste täitmine. Jalaliigese artroosi ravi kodus kohandatakse regulaarselt sõltuvalt saavutatud tulemustest või nende puudumisest.
 Reeglina määratakse patsiendile järgmised ravimid:
Reeglina määratakse patsiendile järgmised ravimid:
- Kondroprotektorid. Need on ainulaadsed kaasaegsed vahendid, mis võimaldavad teil peatada kõhrekoe hävimise, põhjustada selle tugevnemist ja taastumist. Täielik kondroprotektorite võtmise kursus koos õige toitumisega võimaldab teil liigese struktuuri täielikult taastada.
- Põletikuvastane. Selle rühma ravimid leevendavad jalgade turset ja aitavad kaasa nakkuskollete hävitamisele. Põletikuvastaste ravimite võtmise käik jätkub, kuni jalg omandab loomuliku konfiguratsiooni.
- Valuvaigistid. Neid ravimeid võetakse esimestel ravipäevadel, et vähendada patsiendi kannatusi ja taastada tema normaalset liikumisvõimet.
- Antibiootikumid. Need on ette nähtud, kui tuvastatakse põletik liigesekotis. Ravikuur kestab olenevalt avastatud patogeenist 3 kuni 7 päeva.
Ravimeid võetakse tablettide, salvide, tinktuuride ja süstide kujul. Mõnel juhul määratakse patsiendile glükoosi, vitamiinide ja soolalahusega tilgutajad.
Jalaliigese artroosi ravi rahvapäraste ravimitega
 Jalade liigeste patoloogiate ravi rahvapäraste ravimitega võib olla edukas, kui järgite rangelt ettenähtud retsepti. Peaksite häälestama tõsiasjale, et ravitoime ei tule kohe. Haiguse peatamiseks ja jalgade loomuliku kuju taastamiseks võib kuluda kuid. Siiski on see seda väärt.
Jalade liigeste patoloogiate ravi rahvapäraste ravimitega võib olla edukas, kui järgite rangelt ettenähtud retsepti. Peaksite häälestama tõsiasjale, et ravitoime ei tule kohe. Haiguse peatamiseks ja jalgade loomuliku kuju taastamiseks võib kuluda kuid. Siiski on see seda väärt.
Rahvapärased abinõud ei anna siseorganitele komplikatsioone, need on kehale täiesti kahjutud. Nendes sisalduvad ained tugevdavad immuunsüsteemi ja parandavad ainevahetust. Siseorganitesse ja verre akumuleeruvad kasulikud mikroelemendid omavad pikaajalist ravi- ja ennetavat toimet.
Sõltumata jalakahjustuse astmest kasutatakse järgmisi traditsioonilise meditsiini retsepte:

- Jalavannid. Nende vastuvõtmise sagedusel pole piiranguid, kuna veeprotseduurid toovad ainult kasu. Vee temperatuur valitakse sõltuvalt jala seisukorrast. Põletikuliste protsesside ja infektsiooni korral tuleb vesi soojendada kehatemperatuurini. Selliste patoloogiate puudumisel võib temperatuuri tõsta 40–42 ° C-ni. Vaagnale lisatakse kadaka, metsise rosmariini, kummeli, tüümiani, nööri, pune ja kolmevärviliste violetsete lillede keetmist. Kui vesi jahtub, valatakse sinna keev vesi.
- Kompressid. Jalgu saate ravida erineva koostisega kompressidega. Näiteks murust, mis jäi peale jalavannideks pingutamist. See sisaldab piisavalt kasulikke aineid. Teine retsept sisaldab soola, mett ja alkoholi. Komponendid segatakse nii, et saadakse mass, mis ei lähe laiali. Terapeutilised segud kantakse jalale, mähitakse tsellofaani ja kinnitatakse elastse sidemega. Kompressid on soovitav teha öösel.
- Hõõrumine. Kõige tõhusam on viina (0,5 l) ja eukalüpti tinktuuri (100 ml) segu. Koostisosad segatakse ja infundeeritakse 2-3 päeva. Pärast seda hõõrutakse vedelik hommikul ja õhtul kahjustatud liigestesse. Töödeldud ala mähitakse sooja lapiga või elastse sidemega.
- Mähised. Aluseks on takjaleht, mis leevendab hästi valu ehk jahubanaan. Nende taimede lehtedele kantakse viina (alkoholi), mee ja purustatud küüslaugu segu. Selline koostis põhjustab pehmete kudede tugevat ja läbitungivat ärritust. Selle tulemusena suureneb verevool ja paraneb kahjustatud liigeste ainevahetus.
- Jalale kaanide kandmine. Need olendid eritavad antikoagulante, mis takistavad trombide ja verehüüvete teket veresoontes. Leeve tuleks võtta ainult apteekides. Vastasel juhul on võimalikud ebameeldivad tüsistused.
- Mesilase mürk. Mesilaste nõelamine aktiveerib kõik ainevahetusprotsessid kohalikul tasandil. Enne selle meetodi kasutamist peate konsulteerima allergoloogiga.
Erinevate rahvapäraste ravimitega ravimeetodite kasutamisel on vaja jälgida kõrvaltoimete ilmnemist palaviku, lööbe või ninaerituse kujul. Kui sellised faktid on olemas, tuleb ravi katkestada ja pöörduda arsti poole.
Võimlemine jalgadele
Mis puudutab artroosi kodust ravi, siis võimlemine on tegevus, mida saab teha igal ajal, ilma olukorraga seotud. Paljud patsiendid usuvad ekslikult, et alajäsemete patoloogiaga on vaja jälgida täielikku puhkust, ilma jalgu koormamata. See on suur viga, kuna jalgade liikumatus põhjustab ummikuid, mis raskendab haiguse kulgu. Lisaks esineb kõõluste struktuuri nõrgenemine ja lihaskonna nõrgenemine.
Haigusega edukaks toimetulekuks on vaja läbi viia järgmised harjutuste komplektid:
- Massaažimatil kõndimine. Need on lainelise pinnaga spetsiaalsed tooted. Väljaulatuvad osad avaldavad punktsurvet pehmetele kudedele, mis aitab parandada vereringet ja ainevahetust kahjustatud liigestes. Hea lahendus on jalutada maja ümber murul, lahtisel pinnasel või liival. Kõik see aitab tõsta jala kõikide kudede toonust.
- Vistrika kummipalli veeretamine jalaga. Seda harjutust saab teha isegi istudes. Seda tehakse juhul, kui ei ole võimalik väljas käia või artroosi ägenemise faasis. Analoog pallidele on puidust või plastikust jalamassaažiseade, mis on naeltega kaetud silindri kujul.
- Aktiivsed jalgade liigutused, mis jäljendavad jalgrattasõitu. Harjutus sooritatakse selili lamades. Saate seda teha põrandal või diivanil igal sobival ajal. Selline võimlemine aitab parandada jalgade liikuvust ja liigse vedeliku väljavoolu.
- Kõndimine ruumis kõverdatud jalgadel. Liigeste mõõdukas koormus aitab kaasa kõigi ainevahetusprotsesside ja vereringe aktiveerimisele. Stagnatsioon kaob täielikult.

Füsioteraapia harjutused võimaldavad tugevdada nõrgenenud varbaid, arendada kõõluseid ja taastada nende liikuvust. Liigesed hakkavad painduma, nagu see oli enne haigust. algab aktiivne kõhrekudede regeneratsioon.
Manuaalne teraapia
Alajäsemete artroosiga on vereringe häiritud. See protsess aitab kaasa haiguse progresseerumisele ja selle üleminekule raskemasse staadiumisse. Normaalset vereringet on võimalik taastada ka haiguse kaugelearenenud faasis. Liigeste stimuleerimine põhjustab kõigi metaboolsete ja regeneratiivsete protsesside aktiveerimist.
Jalamassaaži tuleks teha vähese vaevaga, ületamata keskmist valuläve taset. Löök toimub sõrmeotstega pehmete löökide ja kahjustatud piirkonna survega. Massaaži peate alustama varbaotstest, liikudes järk-järgult hüppeliigese suunas. Lõpetage seanss käte liigutustega jalal alt üles.

Manuaalteraapia efektiivsus on palju suurem, kui jalad on eelsoojendatud. Selleks võite kasutada sooja vanni või jäseme mähkimist osokeriidiga.
Füsioteraapia kursuse läbimine
Kaasaegne meditsiinitööstus toodab laias valikus kaasaskantavaid füsioteraapia seadmeid. Et vältida aja ja vaeva raiskamist kliinikusse sõitmisel, on soovitav selliseid seadmeid omada kodus. Tervendava toime efektiivsuse poolest ei erine need statsionaarsetest analoogidest. Kodus kasutatakse elektroforeesi, UHF-i ja elektromagnetkiirgust.
 Füsioteraapia võimaldab teil saavutada järgmise terapeutilise efekti:
Füsioteraapia võimaldab teil saavutada järgmise terapeutilise efekti:
- metaboolsete protsesside aktiveerimine jala liigeste kudedes;
- vereringe parandamine alajäseme kudedes;
- seisvate protsesside kõrvaldamine pehmetes kudedes;
- kõhrekoe regenereerimise stimuleerimine liigeses;
- rakkude loomuliku struktuuri taastamine, nende infektsioonikindluse taastamine.
Pärast ravi saab omandatud seadmeid kasutada artroosi profülaktikaks ja muude haiguste raviks.
Dieet
 Artroosi ravis on vaja järgida õiget toitumist. Vältige magusaid, vürtsikaid ja rasvaseid toite. Kõik soolsused on kategooriliselt vastunäidustatud, kuna sool ladestub liigestesse, mis raskendab olukorda. Kes magusat armastab, peaks üle minema mee peale. Dieet soodustab kehakaalu langust, mis vähendab survet haigetele liigestele.
Artroosi ravis on vaja järgida õiget toitumist. Vältige magusaid, vürtsikaid ja rasvaseid toite. Kõik soolsused on kategooriliselt vastunäidustatud, kuna sool ladestub liigestesse, mis raskendab olukorda. Kes magusat armastab, peaks üle minema mee peale. Dieet soodustab kehakaalu langust, mis vähendab survet haigetele liigestele.
Toit peaks sisaldama kõrge kaltsiumisisaldusega toite. See mineraal on vajalik luu- ja kõhrekoe taastamiseks. Hea ravitoime annavad puljongid, kodujuust ja muud hapendatud piimatooted. Kasulik on linnu- ja kalaliha. Iga söögikorra ajal peate sööma suure vitamiinisisaldusega rohelisi - sibulat, küüslauku ja tilli.
Järeldus teema kohta
Artriidi ravi kodus on edukas ainult siis, kui patsient kannab pehmeid ja mugavaid madala kontsaga kingi. Peate pidevalt jälgima oma kehakaalu ja loobuma halbadest harjumustest. Vigastatud jäseme koormamine ja igasugused äkilised liigutused ei ole lubatud. Hüpotermia on rangelt vastunäidustatud.
Mida teha, kui jalg valutab puusaliiges?
 Puusaliiges mängib inimkehas olulist rolli, kuna just sellele osale antakse tohutu ja pikaajaline koormus. Lisaks suudab ta säilitada keha tasakaalu ja toetab suurema osa selle raskusest. Veelgi enam, puusaliiges tagab liikumise. Seetõttu tekitab valu selles tugevat ebamugavust ja võib isegi häirida normaalset elu. Sellised sümptomid nõuavad hoolikat uurimist ja viivitamatut ravi.
Puusaliiges mängib inimkehas olulist rolli, kuna just sellele osale antakse tohutu ja pikaajaline koormus. Lisaks suudab ta säilitada keha tasakaalu ja toetab suurema osa selle raskusest. Veelgi enam, puusaliiges tagab liikumise. Seetõttu tekitab valu selles tugevat ebamugavust ja võib isegi häirida normaalset elu. Sellised sümptomid nõuavad hoolikat uurimist ja viivitamatut ravi.
- Valu tunnused
- Puusaliigese valu põhjused
- Ebamugavustunne artriidiga liigestes
- Bursiidist tingitud valu puusaliigeses
- Ebameeldivad aistingud jalas deformeeruvast artroosist (koksartroos)
- Nakkushaigused
- Kõõlusepõletiku areng
- pärilikud haigused
- Pehmete kudede ja luude neoplasmid
- Kuidas aidata, kui jalg valutab reie piirkonnas?
- Kuidas ravida vigastatud puusaliigest?
Valu tunnused
Kui puusa hakkab tõsiselt haiget tegema, räägime tõenäoliselt liigese kahjustusest. Üsna sageli on vaevuste põhjuseks lähedalasuvate kudede või struktuuride defektid: luud, lihased, kõhred, kõõlused ja sidekirmed. Veelgi enam, reieluuliigese piirkonna vigastustega võib kaasneda mitte ainult valu selles, vaid ka see levib kuni sääreni. Mõnikord, vastupidi, jalas valu ei teki, kuid need katavad selgroolüli nimmeosa.
Enamikul juhtudel tekib ebamugavustunne selles proksimaalses liigeses koos jäikusega kõndimisel või liikumisel. Sellise vaevuse korral on raske külgmisi liigutusi sooritada ja puusa painutada.
Puusaliigese valu põhjused
 Tinglikult võib puusavalu põhjused jagada järgmistesse kategooriatesse:
Tinglikult võib puusavalu põhjused jagada järgmistesse kategooriatesse:
- Reieluuliigese pea vale asend liigesesälgu suhtes. Selline probleem võib olla kaasasündinud või omandatud, näiteks füüsiline ülepinge ja traumaatilised nihestused.
- Lihas-skeleti liigese või puusaliigese haigused, nimelt põletik, kahjustus ja degeneratsioon.
- Liigese lähedal asuvate kudede ja elundite haigused: närvilõpmete innervatsioon ja põletik, patoloogilised protsessid emakas, ristluu või tuharad.
Kuid valu puusaliigese jalas ei teki üksi, reeglina läheb see reide, levides mõnel juhul põlvele. Puusaliigese ebamugavust põhjustavad paljud tegurid, kuid enamasti on see tingitud vigastustest.
Reieluukael on liigese üsna haavatav osa, mistõttu see sageli puruneb. Selle probleemi all kannatavad enamasti vanemad inimesed, kelle luud muutuvad osteoporoosi tõttu hapraks ja hapraks. Nooremas eas võib sarnase luumurru saada pärast liiklusõnnetust, spordi- või töötraumat.
Sageli toimub reieluu liigeses nihestus, mis tekib siis, kui asetabulum on vähearenenud. Puusaluu pea langeb sellises olukorras oma piiridest välja. Enamasti tekivad sellised vigastused kukkumiste, töövigastuste või õnnetuste ajal. Dislokatsiooni peamine märk on intensiivne valu puusaliigeses.
Subluksatsiooni korral on põhjused ja sümptomid samad, mis dislokatsioonide puhul, kuid need on vähem väljendunud. Seetõttu peetakse sellist probleemi ohtlikuks, sest sellega hakkab jalg valutama alles kõndides, andmata märku vajadusest kiiresti spetsialisti poole pöörduda.
 Raseduse ajal võib haigestuda ka puusaliiges olev jalg, sest üsas kasvav laps võtab ema organismist tohutul hulgal kaltsiumi. Kõik see muudab luud väga hapraks. Pealegi suureneb lapse kaalu suurenemisega surve naise puusaliigestele, mis kogevad juba tohutut koormust.
Raseduse ajal võib haigestuda ka puusaliiges olev jalg, sest üsas kasvav laps võtab ema organismist tohutul hulgal kaltsiumi. Kõik see muudab luud väga hapraks. Pealegi suureneb lapse kaalu suurenemisega surve naise puusaliigestele, mis kogevad juba tohutut koormust.
Teine valu jalas põhjustab düsplaasiat. Selle patoloogiaga tekib liigese kõrvalekalle, lisaks võib see põhjustada subluksatsioonide ja dislokatsioonide teket. Enamikul juhtudel esineb see seisund vastsündinutel, kui liigesed on vale nurga all, piirates seeläbi jalgade liikumisulatust.
Puusaliigese valu põhjustavad haigused
Kui puusaliigese valu väliseid põhjuseid ei esine, kuid ebamugavustunne on pidev, on suur tõenäosus patoloogilise protsessi tekkeks.
Ebamugavustunne artriidiga liigestes
See haigus on laialt levinud, statistika järgi võib selle sümptomeid avastada vanemas eas igal sajandal inimesel. Kuigi tänapäeval esineb artriiti isegi kolmekümneaastastel inimestel. Sellise probleemi korral on inimesel haige poolel jalas tugev valu, samuti on ebameeldivad aistingud kubeme piirkonnas, mis mõnikord levivad põlvele ja reiele. Artriidi peamisteks sümptomiteks on ägeda valu rünnak püsti tõusmisel.
Sarnased sümptomid ilmnevad reumatoidartriidi all kannatavatel inimestel. Ülekantud reuma provotseerib selle haiguse arengut. Selle patoloogia tunnuseks on kahjustuse sümmeetria. Reumatoidartriit mõjutab nii vasakut kui ka paremat puusaliigest.
Bursiidist tingitud valu puusaliigeses
Keha suuri liigeseid ümbritsevad väikesed kotikesed, teisisõnu bursad, mis sisaldavad sünoviaalvedelikku. Neid on vaja liigese moodustavate luude hõõrdumise vähendamiseks. Reie ja vaagna luude vahel on kaks peamist bursat. Esimene asub reie välisküljel kubeme piirkonnas ja teine reieluu trohhanteris. Põletikulised protsessid ilmuvad reeglina trohhanteri kotti. See juhtub erinevatel põhjustel.
Bursiidi tekkeks on mitmeid riskitegureid:

Trohhanteriline bursiit annab tunda teravate valuaistingutega, mis paiknevad sügaval reie piirkonnas, liikudes välispinnale. Mõne aja möödudes võib valu tekkida ka mujal vaagnapiirkonnas ja reie piirkonnas, mis muutub intensiivsemaks öösel, istudes, pikal kõndimisel, toetudes vigastatud jalale. See suureneb ka külili lamavas asendis.
Ebameeldivad aistingud jalas deformeeruvast artroosist (koksartroos)
See haigus on üsna tavaline. Riskirühma kuuluvad tavaliselt keskmise vanusekategooria inimesed. Koksartroos võib olla asümptomaatiline, kuid esimesed haigusnähud ilmnevad juba varases staadiumis. Sellise vaevuse korral hakkab inimest häirima valu reieluu liigeses vasakul või paremal küljel, mõnikord ka mõlemas korraga.
 Patoloogia arenedes muretseb valu. Kokku on haigusel kolm astet. Teises etapis tekib tõsine ebamugavustunne. Patsient hakkab kaebama valu üle keha pöörlemise ajal ja liikumise alguses, mis kiirgub kubemesse ja põlve. Mõjutatud piirkonna lihased on kogu aeg pinges. Pealegi ei nõrgene need isegi unenäos, seetõttu tekivad öösel sageli puusaliigeses ebameeldivad aistingud koos deformeeriva artroosiga.
Patoloogia arenedes muretseb valu. Kokku on haigusel kolm astet. Teises etapis tekib tõsine ebamugavustunne. Patsient hakkab kaebama valu üle keha pöörlemise ajal ja liikumise alguses, mis kiirgub kubemesse ja põlve. Mõjutatud piirkonna lihased on kogu aeg pinges. Pealegi ei nõrgene need isegi unenäos, seetõttu tekivad öösel sageli puusaliigeses ebameeldivad aistingud koos deformeeriva artroosiga.
Nakkushaigused
Kui infektsioon on kehasse sattunud, muutub valu iseloom. Need muutuvad ägedamaks ja nendega kaasneb palavik, naha hüperemia ja turse reieluu piirkonnas. Mõnikord on valu tõttu isegi võimatu liigest puudutada. Sel juhul toimub ravi ainult nakkushaiguste haiglas. Pärast patoloogilise protsessi mahasurumist kaob ebamugavustunne iseenesest.
Kõõlusepõletiku areng
Kõige sagedamini esineb kõõluste põletikku inimestel, kes puutuvad pidevalt kokku füüsilise pingutusega, sportlased on haigusele eriti vastuvõtlikud. Kõõlusepõletiku ajal ilmneb jalas tugev valu suurte koormuste või aktiivsete liikumistega. Ja need ei pruugi olla madalal koormusel.
pärilikud haigused
Puusaliigese patoloogiatel on sageli pärilik tegur. Sellises olukorras räägime Legg Calve-Perthesi haigusest. See esineb peamiselt lastel, enamasti poistel. Selline vaevus on ühekülgne ehk siis vasakus või paremas puusaliiges tekivad ebameeldivad aistingud. Sageli väljendub see patoloogia valuna põlves, mitte puusas.
Pehmete kudede ja luude neoplasmid
Valutav valu ei pruugi olla seotud liigeseprobleemidega. Mõnikord on need põhjustatud luu- või lihaskoe kasvajatest. Valu olemus sõltub kasvaja tüübist (pahaloomuline või healoomuline) ja selle asukohast.
Kuidas aidata, kui jalg valutab reie piirkonnas?
 Kui teil tekib puusaliiges ebamugavustunne, peate võtma mõned meetmed. Võite kahjustatud alale panna jääkoti. Külm aitab leevendada valu liigeses. Esmalt tuleks reiele asetada rätik ja seejärel haigele kohale jää. Seda tuleb hoida vähemalt 15 minutit. Kui valuaistingud tekkisid vigastuse tagajärjel, on need ka oma olemuselt ägedad, iga tund tuleb reiele panna külmakuubikuid. Tõsi, kui valu on krooniline, nagu artriidi ajal, piisab kaks korda päevas.
Kui teil tekib puusaliiges ebamugavustunne, peate võtma mõned meetmed. Võite kahjustatud alale panna jääkoti. Külm aitab leevendada valu liigeses. Esmalt tuleks reiele asetada rätik ja seejärel haigele kohale jää. Seda tuleb hoida vähemalt 15 minutit. Kui valuaistingud tekkisid vigastuse tagajärjel, on need ka oma olemuselt ägedad, iga tund tuleb reiele panna külmakuubikuid. Tõsi, kui valu on krooniline, nagu artriidi ajal, piisab kaks korda päevas.
Pärast kahepäevast jäätöötlust võite jätkata soojendamisprotseduuridega. Selleks sobib tavaline elektriline soojenduspadi. Parem on panna keskmisele kuumusele, peaasi, et sellega magama ei jääks. Soe vann aitab vabaneda ka valust reieluuliigeses. Vesi selles peaks olema üle 32 kraadi.
Seejärel tuleb kahjustatud piirkonda salviga hõõruda. Kui seda hõõruda, on reie pinges lihased lõdvestunud. Tasub proovida Fastum-geeli jms tooteid. Kuid te ei saa kasutada mentooli sisaldavaid salve koos soojenduspadja kasutamisega, kuna võite saada tõsiseid põletusi.
Pärast seda peate võtma valuvaigisteid:
- paratsetamool;
- ibuprofeen;
- Atsetaminofeen.
Kui pakendil märgitud annus ei aita vabaneda valu puusaliigeses, on parem mitte riskida ja konsulteerida spetsialistiga.
Kuidas ravida vigastatud puusaliigest?
Arst saadab sellise puusaliigese valuga patsiendi esmajärjekorras röntgenuuringule. See on tema tulemus, mis aitab kindlaks teha nende välimuse täpse põhjuse. Alles pärast seda saab spetsialist määrata kompleksravi. Reie valust vabanemiseks kasutatakse reeglina erinevaid ravimeetodeid. Patsient peab kõigepealt järgima voodirežiimi. Sellise haigusega ei saa midagi teha. Puhkeseisund leevendab valu ja taastumine toimub kiiremini.
 Siiski, kui jalg valutab reieluu liigeses, võite kasutada elastset sidet. Tõsi, seda tasub kanda vaid siis, kui haigusnähud hakkavad kaduma. Soovitav on veeta võimalikult palju aega liikumatult, et säästa liigest mitmesugustest koormustest.
Siiski, kui jalg valutab reieluu liigeses, võite kasutada elastset sidet. Tõsi, seda tasub kanda vaid siis, kui haigusnähud hakkavad kaduma. Soovitav on veeta võimalikult palju aega liikumatult, et säästa liigest mitmesugustest koormustest.
Sama tõhus viis on uimastiravi. Valuvaigistava toimega salvid aitavad valu leevendada: diklofenak, ibuprofeen ja teised. Samuti määrab arst patsiendile põletikuvastaseid ravimeid, mida tuleb võtta suu kaudu.
Suurepärane meetod kahjustatud puusaliigese taastamiseks on massaaž. See protseduur on muutunud kompleksravi lahutamatuks osaks. Masseerivad liigutused ei tohiks põhjustada ebamugavust ja valu. Sarnaste probleemidega inimestel soovitatakse läbida umbes 10 massaažiseanssi.
Taastusravi perioodil on vaja läbi viia terapeutilist võimlemist. Kuid puusaliigese kahjustusega harjutusi tuleks teha ainult spetsialisti järelevalve all. Muide, enamiku liigeste patoloogiate puhul on ujumine kõige sobivam spordiala.
Tuleb meeles pidada, et puusaliigese jalg võib haiget teha mitte ainult haiguste arengu tõttu. Paljudel juhtudel on need halbade ilmastikutingimuste, ebaõige ja alatoitluse tagajärjed. Sellepärast on vaja juhtida tervislikku eluviisi ja olla alati heas tujus. Lisaks ärge unustage regulaarselt teha füsioteraapia harjutusi.
Miks võivad jalgade liigesed haiget teha – just see küsimus toob arsti vastuvõtule palju erinevast soost ja vanusest inimesi. Ilma uuringuteta on valu põhjust võimatu kindlaks teha, kuna selle esinemist võivad provotseerida mitmesugused patoloogiad ja vigastused.
Miks liigesed valutavad?
Liigesevalu põhjuseid on palju. Esimene asi, mida kahtlustada, on vigastus. Valu põhjustavad kindlasti nihestused, luumurrud, nikastused, lõhed, verevalumid. Ja kui vigastust polnud, kuid liigesed valutasid, võib see viidata järgmiste haiguste esinemisele:
Mõne haiguse puhul ei saa haiget teha otseselt liigesed, vaid teised organid, millest valu kiirgub liigesesse. Selliste haiguste näideteks on veenide tromboflebiit, veresoonte ateroskleroos, venoosne staas, lülisamba närvide pigistamine jne.
Millal pöörduda arsti poole?
Pöörduge kohe abi, kui teil tekivad järgmised sümptomid:
- jalg muutus külmaks või kuumaks;
- tundlikkuse kaotamine jalgades;
- naha värvus on muutunud - need muutusid siniseks, punaseks või mustaks;
- liigeste valu taustal on üldine seisund halvenenud ja palavik;
- turse ja liigese liikuvuse halvenemine.
Muudel juhtudel ei tohiks samuti püüda liigesevalu ise ravida ja pöörduda esimesel võimalusel arsti poole. Lõppude lõpuks võib mõne liigesehaiguse üleminek kroonilisse vormi raskendada jalgade liikumist või täielikult immobiliseerida.
Jalade liigeste valu põhjustavate haiguste tunnused
Artriit
Artriit on liigeste põletikuline haigus. Kõige sagedamini on kahjustatud põlved ja jalad. Sõltuvalt etioloogiast on mitut tüüpi artriiti, kuid kõik sümptomid on samad:
- valulikud liigesed;
- liigutuste jäikus liigeses;
- võimalik turse, liigese ja külgnevate kudede hüperemia.
Psoriaatiline artriit
Seda tüüpi haigus ühendab artriidi ja psoriaasi ilmnemise. Sellega puutuvad võrdselt sageli kokku 25–45-aastased mehed ja naised. Artriit võib areneda nii pärast psoriaasi tekkimist kui ka enne seda. Selle haiguse kõige levinumad põhjused on närvisüsteemi talitlushäired, traumad, teatud ravimite võtmine, nakkushaigused ja pärilikkus. Kahjustada võivad nii suured kui ka väikesed liigesed.
Sümptomid:

Rasketel juhtudel on haigus võimalik palavik, müokardiit, polüneuriit, neerupõletik.
Haiguse ravi peaksid üheaegselt läbi viima kaks arsti: reumatoloog ja dermatoloog. Haigust on võimatu täielikult ravida, kuid õigeaegse ravi alustamisega saate aeglustada haiguse arengut, vähendada sümptomite ilminguid ja vältida raskete tüsistuste teket.
Ravi jaoks määrake:
- MSPVA-d (diklofenak, ibuprofeen, nimesuliid, ketoprofeen jne);
- glükokortikoidid (beklometasoon, prednisoloon, deksametasoon);
- põletikuvastased ravimid (sulfasalasiin, leflunomiid, tsüklosporiin-A);
- Bioagensid (Humira, Remicade, Infliksimab) on ette nähtud, kui ravi muude vahenditega on ebaefektiivne.
Lisaks ravimitega ravile on ette nähtud spetsiaalsete füsioteraapia harjutuste kursused.
Reumatoidartriit
Seda tüüpi artriit on kõige raskem. Selle arengus peitub immuunsüsteemi rikkumine, mille tagajärjel hakkavad immuunrakud ründama liigese rakke, pidades neid ekslikult võõrasteks. Kõige sagedamini on kahjustatud põlve- ja interfalangeaalliigesed. Kaugelearenenud haigusega võivad mõjutada peaaegu kõik keha liigesed. Haiguse täpset põhjust pole veel kindlaks tehtud.
Naistel esineb haigus sagedamini kui meestel. Enamik patsiente on üle 30-aastased.
Sümptomid:

Haigusest täielikult taastuda on peaaegu võimatu. Kõik teraapias kasutatavad ravimid kõrvaldavad haiguse sümptomid ja takistavad selle progresseerumist.
Kompleksse ravi osana kasutatakse järgmist:
- MSPVA-d (diklofenak, piroksikaam, movalis jne);
- glükokortikoidid (hüdrokortisoon, metüülprednisoloon, prednisoloon);
- kullapreparaadid (Auranofin, Krizanol);
- immunosupressandid (kupreniil, artamiin);
- antimikroobne ravim sulfasalasiin;
- malaariavastased ravimid (Plaquenil ja Delagil);
- tsütostaatikumid (asatiopriin, metotreksant, leukeraan, kloorbutiin).
Samuti on ette nähtud füsioterapeutilised ravimeetodid, laser- ja krüoteraapia.
Posttraumaatiline artriit
Seda tüüpi artriit tekib pärast liigese traumaatilist vigastust. Selline artriit on kõige iseloomulikum pahkluu- ja põlveliigesele. Haigus esineb võrdselt nii meestel kui naistel, riskirühmadeks on aga sportlased ja inimesed, kellel on liigestele pidev suur koormus.
Sümptomid:

Sellise artriidi ravi sõltub liigese kahjustuse astmest ja hõlmab ravimite (mittesteroidsed põletikuvastased ravimid, glükokortikoidid), massaaži, füsioteraapia ja harjutusravi kasutamist.
Podagra artriit
Seda tüüpi artriit areneb kusihappe soolade sadestumise tõttu liigesõõnsustesse.
Podagra artriit on tüüpilisem meestele vanuses 35-50 aastat. Naised puutuvad selle haigusega kokku 55-70 aasta pärast. Põhjusteks võivad olla ainevahetushäired organismis, pärilikkus, alatoitumus, teatud ravimite võtmine jne. Mõjutatud on eelkõige väikesed liigesed, eriti varvaste liigesed.
Sümptomid:

Kompleksses ravis kasutatakse:
- MSPVA-d (Ibuprofeen, Movalis, Revmoxicam, Tselekoksiib, Indometatsiin jne);
- spetsiifiline ravim Kolhitsiin;
- uurea sisaldust vähendavad ravimid: allopurinool, urikozyme, probenetsiid.
- surub Dimexide'iga;
- füsioteraapia (parafiinmähised, laserravi, massaaž, magnetteraapia);
- kohustuslik dieet;
- füsioteraapia.
Artroos
Artroos on düstroofilise iseloomuga haigus, mille puhul toimub liigesesisese kõhre hävimine. See haigus on kõigi liigesehaiguste seas kõige levinum. Nii mehed kui naised põevad artroosi võrdselt sageli, alates umbes 30. eluaastast. Mida vanem on vanus, seda suurem on võimalus haiguse tekkeks.
Artroosi on mitut tüüpi:
- gonartroos - põlveliigese kahjustus;
- koksartroos on puusaliigese haigus.
Osteoartriit areneb liigesesisese ainevahetuse rikkumise tagajärjel, mis põhjustab kõhre elastsuse kaotust. Sellele võivad kaasa aidata liigne stress liigesele, ainevahetushäired, pärilikkus, liigese vereringehäired, reumatoidartriit, podagra jne.
Sümptomid:
- liigesed valutavad, eriti liikumise ajal;
- haiguse süvenedes suureneb valu intensiivsus, kuni väljakannatamatuni;
- prõks liigestes;
- liigese liikuvuse halvenemine kuni täieliku immobilisatsioonini raske artroosi korral;
- liigese deformatsioon.
 Artroosi ravi peaks olema kõikehõlmav ja sisaldama lisaks ravimite võtmisele füsioteraapiat, füsioteraapia harjutusi, aga ka ortopeedilist raviskeemi.
Artroosi ravi peaks olema kõikehõlmav ja sisaldama lisaks ravimite võtmisele füsioteraapiat, füsioteraapia harjutusi, aga ka ortopeedilist raviskeemi.
Meditsiiniline ravi hõlmab:
- MSPVA-d (diklofenak, meloksikaam, indometatsiin, tselekoksiib jne);
- kortikosteroidid (Diprospan, Hüdrokortisoon);
- kondroprotektorid (kondroitiin, glükoosamiin, Dona, Teraflex, Artra, Structum);
- Diatsereiin.
Osteoartriit
See haigus areneb üsna aeglaselt liigesestruktuuride hävimise, kõhrekahjustuse ja kapsli muutuste tõttu. Põlve- ja puusaliigesed on sellele haigusele vastuvõtlikumad. Haigus esineb sama sagedusega mõlemast soost inimestel 45-50 aasta pärast.
Artroosi põhjused on vanusega seotud muutused, geneetiline eelsoodumus, liigne kehakaal, liigeste vigastused.
Osteoartriidi sümptomid on kerged. Mõnikord, isegi kui diagnoos on kinnitatud röntgenikiirgusega, ei pruugi sümptomid ilmneda. Valud ei ole püsivad: ägenemise perioodil on valud tugevad, püsivuse perioodil puuduvad täielikult.
Raskematel juhtudel on:
- tugevad valutavad valud;
- liigutuste jäikus;
- liigeste turse;
- luu kasvu välimus.
Raviks kasutatakse MSPVA-de rühma kuuluvaid ravimeid, glükokortikoide, kondroprotektoreid. Samuti on ette nähtud terapeutiliste harjutuste kompleks, füsioteraapia.
Meniskopaatia
Kuigi see haigus on paljudele elanikkonnarühmadele vähem tuntud, ei ole see vähem levinud kui artriit ja artroos. Seda haigust iseloomustab põlveliigese meniski kahjustus. Selle arengu põhjuseks võivad olla vigastused, nikastused, põlvede liigne stress, podagra, artriit jne. Sõltuvalt sellest, milline menisk on kahjustatud, eristatakse mediaalset ja lateraalset meniskopaatiat.
Sümptomid:
- valu põlveliigeses, mis süveneb liigutuste ajal;
- põlveliigese hüperemia;
- motoorse funktsiooni rikkumised;
- efusioon, hemartroos või tsüst.
Meniskopaatia ravi võib olla konservatiivne või kirurgiline. Konservatiivne hõlmab mittesteroidsete põletikuvastaste ravimite, glükokortikoidide, kondroprotektorite võtmist. Kui selline ravi ebaõnnestub või kui tsüst, efusioon või hemartroos on rasked, tehakse artroskoopia. See operatsioon võimaldab eemaldada kogunenud efusiooni ja taastada meniski.
Paljud erinevad haigused võivad põhjustada valu jalgade liigestes. Seetõttu on isegi ebaolulise perioodilise valu ilmnemisel vaja konsulteerida arstiga. See võimaldab teil alustada ravi õigeaegselt ja vältida tüsistuste teket.
Oluline fakt:
Liigesehaigused ja liigne kehakaal on alati omavahel seotud. Kui te kaotate kaalu tõhusalt, paraneb teie tervis. Pealegi on sel aastal palju lihtsam kaalust alla võtta. Lõppude lõpuks oli tööriist, mis ...
Ütleb kuulus arst >>>
artrozamnet.ru
Liigeshaiguste pädev diagnoosimine on tõhusa ravi võti
Liigesevalu võib olla signaal artriidist, sealhulgas reumatoidsest, artroosist, osteoartriidist, bursiidist, kondrokaltsinoosist, Bechterewi tõvest ja muudest haigustest. Järgmised sümptomid viitavad tavaliselt tekkinud probleemidele.
Valu ilmnemine põlvedes trepist ronimisel või laskumisel võib anda märku osteoartriidist. See haigus mõjutab mõnikord sõrmi - sel juhul on ülemised falangid tihendatud. Äkiline terav valu suures varvas on tüüpiline artriidi tunnus. See haigus mõjutab sageli puusaliigeseid ja annab tunda tugeva valuga jala ülaosas. Reumatoidartriit võib avalduda käte peenmotoorika rikkumisena, kui võtme lukku või niidi nõela sisse torkamine muutub keeruliseks.
Kahjuks kannatab tänapäeval 30% maailma elanikkonnast liigesehaiguste all ja nende hulgas ei ole ainult soliidses eas inimesi. Liigesehaigused arenevad kiiresti, mistõttu on väga oluline need õigeaegselt diagnoosida ja raviga alustada. See aitab säilitada liikuvust, hõlbustab liikumist ja leevendab tugevat valu.
Üldine uurimine ja palpatsioonimeetod
Esimene visiit arsti juurde algab üldise läbivaatusega, mis võimaldab näha väliseid kõrvalekaldeid normist. See võib olla näiteks liigesepiirkonna turse. Üldise läbivaatuse käigus võib arst paluda patsiendil teha teatud liigutusi, et mõista valu olemust ja selle levimispiirkonda. Ka kehahoiak ja kõnnak võivad viidata liigesehaigustele.
Teine levinum ja lihtsaim uurimismeetod on palpatsioon ehk palpatsioon. Puudutamise abil tuvastab arst liigesehaiguste väliseid tunnuseid. Nii saate näiteks leida reumaatilised ja reumatoidsed sõlmed, leida koha, kus liigutuste ajal tekib ebamugavustunne, määrata liigesekapsli seisundit, naha temperatuuri ja niiskuse muutusi liigeste piirkonnas.
Ülduuring ja palpatsioon on kõige kättesaadavamad uurimismeetodid, kuid need toimuvad ilma tehnilisi vahendeid kasutamata, mistõttu ei anna need haiguse kliinilisest pildist täielikku pilti.
Goniomeetria
See on uurimismeetod, kasutades goniomeetrit - seadet, mis võimaldab teil määrata liigeste liikuvuse amplituudi. Goniomeeter meenutab kraadiklaasi ja võimaldab teil määrata liikuvusnurka. Patsient teeb mitmeid vajalikke liigutusi (jäsemete painutamine, sirutamine, tõstmine ja langetamine) ning arst teeb mõõtmised, registreerib näitajad ja korreleerib need normiga.
Laboratoorsed diagnostikameetodid
Täpsemat teavet patsiendi seisundi ja tema haiguse kohta saab analüüside tulemusi tundma õppides.
Vereanalüüsi
Paljud vereanalüüsi näitajad viitavad liigesehaigusele. Seega pöörab arst biokeemilise analüüsi käigus kindlasti tähelepanu C-reaktiivse valgu sisaldusele vereseerumis, üldvalgu sisaldusele, defenüülamiini reaktsioonile ja teistele näitajatele. Murettekitavaks signaaliks tuleks pidada ESR-i (erütrotsüütide settimise reaktsiooni) suurenemist, kuna see peegeldab põletikulise protsessi taset. Reumaatiliste põletikuliste patoloogiate korral näitab immunoloogiline vereanalüüs antinukleaarseid antikehi (ANA). Artriidi ja teiste vereseerumis esinevate liigeste haiguste korral tõuseb kusihappe tase järsult. Lisaks ilmneb reuma, psoriaatilise artriidi, anküloseeriva spondüliidi ja teiste liigesehaiguste all kannatavatel patsientidel lüsosomaalsete ensüümide (happe proteinaas, happeline fosfataas, desoksüribonukleaas, katepsiinid) sisaldus vereseerumis ja sünoviaalvedelikus.
Uriini analüüs
Tuleb märkida, et uriini analüüsimisel täheldatakse olulisi kõrvalekaldeid normist ainult liigesehaiguste raskete vormide korral. Siiski tuleb meeles pidada, et tervetel inimestel ei tohiks uriinis olla valku ja verd. Nende välimus näitab haiguste esinemist.
Liigeste röntgendiagnostika
Liigeste seisundi ja nende struktuuri üksikasjalikuks uurimiseks võimaldavad kiiritusdiagnostika meetodid. Need protseduurid ei vaja eelnevat ettevalmistust.
Röntgenuuring . Selle rakendamise näidustused võivad olla liigesevalu, raske liikuvus, turse ja naha värvimuutus liigestes. Uuringu käigus projitseeritakse liigeste kujutis röntgenikiirguse abil spetsiaalsele kilele. Spetsiaalne aparaat suunab kiired uuritavale alale, ohutuse huvides on kõik inimese elutähtsad elundid kaetud kaitsva pliipõllega. Patsient istub või lamab. Röntgenikiirgus võimaldab näha liigeste deformatsiooni ja nende patoloogiat. Protseduur ei kesta rohkem kui kolm minutit, tulemusi saab esitada 15 minutiga hetktõmmisena. Isegi kõige kaasaegsemate seadmete kasutamisel tekib minimaalne kiirgus, seetõttu ei soovitata röntgenikiirgust, nagu ka muid kiirgusuuringute meetodeid, rasedatele naistele.
Artrograafia - tavalise röntgenikiirgusega võrreldes täpsem meetod. Seda kasutatakse meniski, sidemete kahjustuste, liigesekapsli rebenemise kahtluse korral. Enne artrograafiat on liigesed kunstlikult kontrasteeritud. Selleks süstitakse liigeseõõnde spetsiaalne aine, seejärel palutakse patsiendil teha mitu liigutust ja pilt fikseeritakse sihtradiograafiaga. Olenevalt varustusest saab tulemuse monitoril või filmil. Protseduur kestab umbes 10 minutit ja ei ole ohtlik. Kui aga patsiendil on joodi sisaldavate kontrastainete suhtes allergiline reaktsioon, on see selle uuringu vastunäidustuseks.
Kompuutertomograafia (CT) - kõige kaasaegsem ja informatiivsem radioloogia meetod. CT võimaldab hinnata liigesekudede struktuuri kuni millimeetrise täpsusega ja teha "viilu" mis tahes tasapinnal. See muudab raviarsti jaoks diagnoosi panemise palju lihtsamaks. CT võib näidata kudede muutusi, osteofüüte ja kõhre kasvu. Protseduuri ajal lamab patsient diivanil, mis hakkab uuringu ajal liikuma ning spetsiaalne toru edastab ja jäädvustab röntgenikiirgust kindlas järjestuses. See kestab 2-3 minutit. Kokkupuute aste on minimaalne. Tulemuse saab nii digiformaadis kui pildil.
Radionukliidide meetodid uuringud võimaldavad radiofarmatseutiliste preparaatide abil tuvastada patoloogiaid. Radionukliidide diagnostika kõige populaarsem meetod on stsintigraafia. Radioaktiivsed isotoobid viiakse kehasse ja kvaliteetse pildi saamine saavutatakse tänu nende poolt eralduvale kiirgusele. Protseduur viiakse läbi ühe footoni emissiooniga kompuutertomograafia skanneri abil. Visualiseerimine toimub raku tasandil ja see ei dubleeri teiste kiirgusuuringute tulemusi. See võimaldab näha kehas toimuvaid funktsionaalseid muutusi enne anatoomilisi. Protseduur on ohutu, kuna kasutatakse lühikese poolestusajaga gammakiirgust kiirgavaid radionukliide, kiirgus ei ole suurem kui tavaröntgeni puhul. Uuringu vastunäidustused: rasedus ja imetamine. Patsient saab tulemusi teada kohe pärast selle lõpetamist.
Liigeste MRI
Liigeste magnetresonantstomograafia (MRI) tehakse raadiolainete ja tugeva magnetkiirguse abil, mis võimaldab saada koest selge pildi. Patsient lamab MRI-aparaadi "toru" sees. Uurimispiirkonna määrab raviarst. Patsiendi põhinõue on paigal lamamine, sest sellest sõltub piltide kvaliteet.
MRI võimaldab üksikasjalikult näha kliinilist pilti vigastuste ja liigeste degeneratiivsete haiguste korral, näiteks kroonilise artriidi korral. MRI võimaldab diagnoosida ka osteoartriiti, septilist artriiti, osteomüeliiti ja muid haigusi. Protseduur kestab 10-20 minutit ning järelduse uuringuprotokolli ja piltide kujul saab patsient 20-30 minutiga.
See liigeste uurimine ei ole ohtlik, kuna kasutatav magnetväli inimkehale ohtu ei kujuta, mistõttu siin piiranguid praktiliselt pole. MRI on aga vastunäidustatud inimestele, kellel on südamestimulaator, hemostaatilised vaskulaarsed klambrid, elektroonilised või ferromagnetilised keskkõrvaimplantaadid.
Liigeste ultraheliuuring
See liigeste diagnoosimise meetod põhineb ultrahelilainete kasutamisel. Spetsiaalne seade kiirgab teatud sagedusega laineid, need suhtlevad pehmete kudedega ja tungivad uuritavasse piirkonda. Liigeste ultraheli on ette nähtud vigastuste, reumatoloogiliste patoloogiate korral, millega kaasnevad põletikulised protsessid.
Akustilised vibratsioonid püütakse kinni spetsiaalse skanneriga, pilt ilmub kohe monitorile, vajadusel saab selle printida ehk patsient saab tulemusest peaaegu kohe teada. Protseduuri ajal, et skanneri ja uurimisala vahele ei jääks õhku, määritakse keha pind spetsiaalse geeliga. Arst juhib keha sensoriga, mis ei tekita patsiendile vähimatki ebamugavust. Ultraheli on kõige ohutum protseduur isegi raseduse ajal.
Millist uurimismeetodit valida?
Kõige optimaalseima meetodi liigeste diagnoosimiseks igal üksikjuhul valib raviarst, võttes arvesse patsiendi kaebusi, tema keha seisundit ja vajadust kirjeldada uuritavat piirkonda. Mõnikord piisab puusaliigese tüsistusteta artroosi diagnoosimiseks algstaadiumis tavapärasest röntgenuuringust. Perioodilise mõõduka valu kaebuste korral tehakse seda uuringut reeglina ja sellest piisab. Kuid näiteks Bechterewi tõve kaugelearenenud vormi korral on parem kasutada kompuutertomograafiat.
Loomulikult on kõige täpsema tulemuse saamiseks parem kasutada kaasaegseid liigeste diagnostika meetodeid: CT, MRI, ultraheli. Võite pöörduda kliiniku poole, kus selliseid uuringuid tehakse, ilma eelneva konsultatsioonita. Diagnostikaspetsialist väljendab teie kliinilist pilti ja annab asjakohase soovituse, annab nõu, millise arsti poole pöörduda: kas osteopaadi, ortopeedi või traumatoloogi poole.
www.kp.ru
Liigeste haiguste diagnoosimine
Mõiste "liiges" klassikaline määratlus on luude liikuv ühendus. Seda termini kirjeldust võib nimetada ammendavaks: tõepoolest, ainult tänu liigestele teeme kõik liigutused: alates kõige lihtsamast kuni tõsist koormust nõudvateni.
Liigesed moodustuvad luude epifüüside (otsaosade) liigespindadest, mis on kaetud kõhrega. Kui kõhre poleks, siis luud puutuksid kokku, mis kulutaks ära ja raskendaks liikumist. Liigeseid tugevdavad sidemed, aga ka liigesekapsel. See on omamoodi sidekoe kott, selle välimine kiht on tihe, kiuline. Kapsli sisemine kest toodab spetsiaalset sünoviaalvedelikku - liigeste määrimist.
Kõige rohkem erinevaid liigutusi on iseloomulik õlaliigesele. Sellel on sfääriline kuju, nii et me ei saa mitte ainult kätt tõsta, langetada ja küljele liigutada, vaid ka pöörata. Kõigil keha liigestel pole seda amplituudi. Põlveliigest peetakse kõige keerulisemaks liigeseks: selle moodustavad kolm luud (kaasa arvatud põlvekedra), mida tugevdavad sidemed, lisaks on liigeses kaks meniskit.
Peamised liigeste haigused jagunevad järgmistesse rühmadesse:
Degeneratiivne-düstroofne (ligikaudu 15% liigesehaiguste koguarvust)
Nende haiguste põhjuseks on liigese moodustavate kudede ainevahetushäired. Selle tulemusena muutub liigesekõhre struktuur ja ka luud, sealhulgas nendes piirkondades, mille külge sidemed on kinnitatud. Degeneratiivsed-düstroofsed haigused hõlmavad osteokondropaatia ja üks levinumaid patoloogiaid - artroos. Igapäevaelus nimetatakse neid haigusi sageli "soolade ladestumiseks".
Põletikulised haigused on kõige levinumad liigesehaigused.
Nende hulka kuuluvad artriit, sünoviit (periartikulaarse koti põletik), bursiit, tendiniit (liigest ümbritsevate pehmete kudede põletik), Bechterewi tõbi, mis mõjutab selgroogu. Liigeste põletiku kõige levinum põhjus on bakteriaalne infektsioon, selleks võivad olla ka füüsikalised tegurid, keemilised mõjud jne. Patsient tunneb valu, märgib liigese turset, piiratud liikuvust. Haigus on ohtlik, sest selle arenedes hävivad kõhred.
Vigastused (liigesevigastused moodustavad enam kui poole kõigist luu- ja lihaskonna vigastustest)
Need on nihestused, verevalumid, liigeste sidemete kahjustused, mitmesugused häired luudes ja pehmetes kudedes ning liigesesisesed luumurrud. Patsient kaebab valu, turse, liigeseõõnes võib tekkida hemorraagia. Mõne vigastuse korral muutub liiges hüpermobiilseks.
Kasvajahaigused
Liigeste kasvajad on ekspertide sõnul vähem levinud kui lähedalasuvate kudede kasvajad: näiteks veresooned, rasvkude, sidemed. Enamik liigesekasvajaid on healoomulised ja nendega kaasneb valu. Pahaloomuliste kasvajate korral kurdavad patsiendid nõrkust, palavikku, kehakaalu langust.
Kaasasündinud liigesdefektid
Enamasti on need liigeste nihestused ja düsplaasia. Vastsündinud lapsi kontrollitakse puusaliigeste patoloogia esinemise suhtes: imikud kannatavad sagedamini kui teised. Ravi viiakse läbi esimestel elukuudel.
Liigesehaigusi ravivad kaks spetsialisti: reumatoloog või artroloog. Esimene on spetsialiseerunud mitte ainult liigesehaigustele, vaid ka sidekoe patoloogiatele üldiselt. Artroloogi ravitakse sagedamini konkreetse haigusega - artriidiga.
Liigeste haiguste puhul on väga oluline varajane ja täpne diagnoosimine. Arsti soovitused on vajalikud liigese töövõime säilitamiseks ja patsiendi seisundi halvenemise vältimiseks. Arst teeb järeldused laboratoorsete uuringute, instrumentaaldiagnostika ja patsiendi läbivaatuse käigus saadud andmete põhjal.
Kliiniline analüüs
Arsti ja patsiendi suhtlus algab välise läbivaatusega. Liigesehaiguste korral on see oluline etapp, kuna paljudel patoloogiatel on eredad välised ilmingud. Näiteks reumatoidartriidi, Bechterewi tõve, osteoartriidi korral märkavad patsiendid hommikust liigutuste jäikust, tunnet, et liigesed on "vedelikuga täidetud". Väikeste liigeste kahjustused on iseloomulikud reumatoidartriidile ja suured - osteoartriidile. Kui kannatab rindkere lülisamba, võib arst soovitada intervertebraalset osteokondroosi. Suure varba äge põletik on peaaegu eksimatu podagra tunnus.
Kui patsiendid märgivad lisaks liigutuste jäikusele ka palavikku, nõrkust, üldist halb enesetunne, siis on tõenäoliselt tegemist põletikulise haigusega ägedas vormis. Samas kaebavad patsiendid liigeste krõmpsumise ja krigisemise üle esialgu harva: reeglina on “müra” efektid iseloomulikud haiguse hilisemale staadiumile.
Pärast üldist läbivaatust jätkab arst palpatsiooni. See meetod võimaldab teil teha esialgse diagnoosi, hinnata patsiendi naha seisundit, mis on diagnoosimiseks oluline, samuti kahjustatud liigese piirkonna lihaste seisundit.
Kõigepealt uurib arst kahjustatud liigese ümber olevat nahka ning hindab selle elastsust ja temperatuuri. Põletikuga võib nahk punaseks muutuda, temperatuur tõuseb. Liigesehaiguse korral silub kipitusjärgne nahavolt aeglaselt. Vajutades kahjustatud liigese piirkonnas nahale, saab arst tuvastada sõlmed, tursed, valupiirkonnad. Põletikuliste haiguste korral võib puudutus olla patsiendile valus. Kõhre degeneratiivsete haiguste korral kuuleb arst liigese krõmpsu.
Laboratoorsed meetodid liigeste uurimiseks
Eeldades uuringu tulemuste põhjal konkreetset haigust, saadab arst patsiendi tavaliselt laboratoorsele uuringule. Kõige olulisem roll haiguste diferentsiaaldiagnostikas on vereanalüüsil.
Esiteks hindab arst sellist parameetrit nagu erütrotsüütide settimise kiirus (ESR). Liigeste põletikuliste haiguste korral on see näitaja märgatavalt suurenenud, kuid artroosi korral selles olulisi muutusi ei esine. Kui samal ajal suureneb leukotsüütide arv, siis võib eeldada, et kehas on käimas põletikuline protsess, mis mõjutab liigeseid negatiivselt. Nakkus- ja autoimmuunhaiguste korral ilmub verre nn C-reaktiivne valk: komponent, mis reageerib teistest kiiremini kehakudede hävimisele.
Analüüsiks võib võtta ka sünoviaalvedelikku. Selle punktsioon tehakse kohaliku anesteesia all, patsient kogeb minimaalset ebamugavust. Hinnatakse liigesevedeliku konsistentsi, värvi, viskoossust. Tavaliselt on vedelik kõrrevärvi, kuid vigastuste või bakteriaalse infektsiooni korral võib see omandada punaka, isegi pruuni varjundi. Läbipaistev on normaalne, sünoviaalvedelik muutub artriidiga häguseks.
Täpsema analüüsi jaoks loendatakse rakkude arv sünoviaalvedelikus. Nende arvu suurenemine võib viidata artriidile.
Seega võimaldavad laboriuuringud mitte ainult kindlaks teha liigesehaiguse olemust, vaid ka teha järelduse selle olemuse kohta. Kiirgusdiagnostika meetodid, MRI ja ultraheli aitavad aga saada kõige selgema pildi liigese seisundist.
Ultraheli diagnostika
Liigeste ultraheliuuring on üks enim kasutatavaid diagnostilisi meetodeid. Patsiendid taluvad seda hästi, ei anna kehale kiirgust ja tänu ultrahelilainete omadustele võimaldab see hästi visualiseerida kõiki liigese struktuure, mis ei ole alati röntgenikiirgusega võimalik.
Liigeste ultraheliuuringu näidustused on vigastused, kõõluste, sidemete rebendid, põletikulised, kroonilised, ägedad haigused, erinevate moodustiste tuvastamine liigeses palpeerimisel, kontroll ravikuuri üle jne. Meetodil ei ole vastunäidustusi, protseduuri saab läbi viia nii mitu korda, kui on diagnoosimiseks vajalik. Ultraheli tehakse isegi vastsündinutele (puusaliigeste ultraheli). Raskusi võib põhjustada ainult ülekaaluliste patsientide puusaliigese diagnoos.
Tavaliselt uurib arst mitte ainult haiget liigest, vaid ka selle suhtes sümmeetrilist tervet. See võimaldab hinnata haige liigese kudede ja struktuuride kahjustuse astet, samuti tuvastada sümmeetrilise liigese haiguse esmaseid tunnuseid. Anduriga survestamine aitab arstil tuvastada valupiirkonnad, mis on oluline ka liigeste ja luude diagnoosimisel.
Ultraheli näitab kõhre seisundit, pragusid ja muid kahjustusi. Põletiku olemasolu saab hinnata sünoviaalvedeliku koguse järgi. Samuti on näha lihaste ja sidemete põletikke, liigeste tsüste, kõhre ja meniski kahjustusi. Kõik struktuurid on ultraheliga hästi visualiseeritud.
Liigeste ultraheli maksumus Moskvas on olenevalt liigesest alates 1000 rubla.
MRI
Magnetresonantstomograafia on mitteinvasiivne diagnostikameetod, mille peamisteks eelisteks on täpsus ja ohutus. Tõsiseks takistuseks selle kasutamisel võib olla hind, mis on võrreldes teist tüüpi uuringutega kõrgem, kui ka vajadus protseduuri ajal paigal püsida: mõnel patsiendil on seda nõuet raske täita.
MRT määratakse tavaliselt vigastuse korral, kui patsient kaebab pikaajalist valu liigeses, kui kahtlustatakse põletikulist, degeneratiivset, kasvajahaigust. Samal ajal võimaldab magnetresonantstomograafia tuvastada nii hiljutisi kui ka pikaajalisi liigeste patoloogiaid.
Uuringu vastunäidustused on raseduse esimene trimester, patsiendi erutusseisund või haigused, mille puhul ta ei suuda paigal püsida.Samuti ei saa MRT-d teha, kui kehas on metalli või metalli sisaldavaid implantaate ja erinevaid seadmeid (stimulaatorid, sisekõrv). proteesid jne). Uuringu käigus kasutatavad magnetlained võivad põhjustada tõrkeid nende töös.
Uuring ei anna kehale kiirgust, see on kahjutu, kuid kõrge hinna tõttu ei ole paljudel patsientidel võimalust seda sageli teha.
Tomograafia võimaldab saada selgeid pilte kõigist liigese pehmetest kudedest. Samal ajal näeb arst ekraanil kolmemõõtmelist pilti, mida saab pöörata mis tahes tasapinnal, ja vaatab ka “lõiku”. Seega võime öelda, et MRI näitab liigese seisundit kõige täielikumalt ja selgemalt.
Liigeste MRI maksumus on umbes 4,5-5 tuhat rubla liigese kohta.
Liigeste röntgendiagnostika
Röntgenuuringuid (röntgen- ja kompuutertomograafia) tehakse peamiselt luuvigastuste, liigeste nihestuste, nikastuste jms korral. Muudel juhtudel on parem teha ultraheli, mis annab pehmete kudede seisundist täielikuma "pildi".
Röntgenikiirgus on parim viis luude uurimiseks. Röntgenülesvõttel või liigese tomogrammil on selgelt näha luude nihked üksteise suhtes, mis põhjustavad liigespindade nihkumist ja nihestust. Liigesruumi laiuse järgi saab hinnata artriidi (liigeseruum on laienenud), artroosi (kõhre paksus on vähenenud) esinemist. Röntgenülesvõtetel ilmuvad tsüstid heledate laikudena.
Röntgenikiirgus on vastunäidustatud raseduse ajal, samuti alla 14-aastastele lastele, kui selleks pole elulisi näidustusi.
Erilist ettevalmistust liigeste röntgenuuringuteks ei ole vaja. Arst teeb pildi vähemalt kahes projektsioonis, liigese liikumise amplituudi määramiseks saab teha pildi koos koormusega.
Kui patsient kaebab liigesevalu, kuid arst ei suuda selle usaldusväärset põhjust kindlaks teha, määratakse mõnikord radionukliidide uuring. Selleks viiakse kehasse spetsiaalsed keemilised ühendid ning nende luudesse ja liigestesse kogunemise olemuse järgi tehakse järeldus patoloogiliste protsesside kohta.
Kokkupuute osakaal liigese röntgenis on väike: näiteks põlve röntgenikiirgus annab doosi 0,001 mSv. See on üsna võrreldav loodusliku kiirguse doosiga päevas. Liigese röntgenpildi hinna eest on see võrreldav ultraheli maksumusega.
Mis on parim uurimismeetod?
Vastata küsimusele, milline liigeste uurimise meetoditest on parem, saab ilmselt ainult arst. Lõppude lõpuks on tema see, kes suunab patsiendi ühte või teist tüüpi diagnoosi juurde. CT ja röntgen on luude uurimisel kõige paljastavamad meetodid, ultraheli tuvastab tõhusalt põletikku, näitab kõhre seisukorda ega anna kehale kiirgust. Magnetresonantstomograafia tuvastab suure täpsusega enamiku liigeste patoloogiaid, kuid magnetresonantstomograafia on kõige kallim diagnoosimisviis. Seega, kui teil on vaja ise liigeste uuring läbida ja olete huvitatud igas mõttes võimalikult täpsetest tulemustest, soovitame teha MRT-uuringu.
Kust saab luude ja liigeste testi teha?
Röntgeni-, CT-, MRI- ja liigeste ultraheliuuringuid saab teha nii avalikes kui ka kaubanduslikes meditsiinikeskustes. Avalikus kliinikus teenindades säästate oluliselt raha (näidustuste kohaselt saab uuringu teha tasuta), kuid võite kulutada palju aega: MRT või röntgeni järjekord võib ulatuda mitme nädalani.
Meditsiiniasutuste võrgustikus "INVITRO" saate teha kõiki loetletud uuringuid. Eelnev konsultatsioon eriarstiga aitab teil valida konkreetsele patsiendile parima diagnostikameetodi, kuid vajadusel saate siin läbida lisauuringu. Ka "INVITRO's" saab teha vajalikke laboriuuringuid, mis sageli aitavad diagnoosi selgitada.
Moskva piirkonna tervishoiuministeeriumi litsents nr LO-50-01-006731 17. juuni 2015
www.sovsport.ru
Ühise uurimise meetodid
Esiteks- see on Aesculapiuse keeles küsitlus, anamneesikogu. Peamine sümptom üla- ja alajäsemete liigeste haiguste korral on valu. Liiges täidab koos mehaaniliste funktsioonidega retseptorvälja funktsiooni, see tähendab, et see sisaldab retseptoreid, mis tajuvad ja edastavad meie ajule "hädasignaale".
Seetõttu on liigesevalu reflektoorse iseloomuga, mis tähendab, et liigesevalu ei tohiks käsitleda mitte ainult luu- ja lihaskonna biomehaaniliste iseärasuste alusel, vaid ka valu reflektoorse iseloomu seisukohast. Valuretseptorid paiknevad kapsli kiud- ja sünoviaalkihis, nende ärrituse põhjuseks võib olla liigese funktsionaalne ülekoormus või sünoviaalmembraani reaktsioon põletikule, traumale.
Valusündroomi olemus- üks diferentsiaaldiagnostilistest tunnustest - aitab eristada ühte haigust teisest. Reumatoidartriidi või liigese põletikulise protsessi puhul on iseloomulik valu "põletikuline" iseloom - see tekib või suureneb rahuolekus, öösel, taandub liigutustega liigeses.
Osteoartriiti iseloomustab "mehaaniline valu", see tähendab, et see tekib või suureneb liigese koormuse ajal ja rahuneb. Valu tekib tavaliselt mõne aja (minutite või tundide) möödudes pärast koormust ja jätkub mitu tundi või päeva ka pärast koormuse lõppu.
Valu osteoartriidi esmasel ilmingul ei ole nii väljendunud kui artriidi korral, kuigi see muutub haiguse progresseerumisel püsivaks. Seetõttu võib kogenud arst teatud määral isegi valu olemuse, selle püsivuse tõttu määrata haiguse raskuse tervikuna.
Valu tekkimise tõttu tekib periartikulaarsete lihaste kaitsepinge, mis piirab liikuvust liigeses.
Jäikuse tunne liigestes - liigesehaigustega patsientide sagedased kaebused.
Jäikust iseloomustavad tavaliselt raskused esimestel liigutustel - "külmunud" liigese nähtus pärast puhkeperioodi, kahjustatud liigese liikumisulatuse piiramine. Jäikus tekib reeglina ainult kahjustatud liigeses ja kestab mitu minutit, liigesekapsli paksenemise tõttu.
Pikaajalist hommikust jäikust täheldatakse reumatoidartriidi korral, sünoviidi areng(efusioon liigeses) või reaktiivne artriit. Seega peegeldab hommikuse liigesejäikuse kestus ja raskus lokaalse põletiku astet.
Liigesevalu on sagedane sümptom mitte ainult liigesehaiguste, vaid ka muude erineva etioloogiaga patoloogiate korral. Näiteks pidev, kurnav " luuvalu» iseloomulik kasvaja metastaasidele luus. Iga äge ja krooniline infektsioon, mürgistus, neuroendokriinsed häired (suhkurtõbi, türeotoksikoos) võivad põhjustada erineva kestuse ja intensiivsusega liigesevalu.
Uurimisel saab tuvastada järgmisi liigesehaiguse tunnuseid. Liigese kontuuride turset ja siledust täheldatakse efusiooni (sünoviidi) esinemisel liigeses koos liigesekapsli või periartikulaarsete kudede tursega.
Liigese deformatsioon
 Liigese deformatsioon- selle kuju või jäseme telje rikkumine koos nurga moodustumisega liigeses, avatud sissepoole (varus deformatsioon) või väljapoole (valgus deformatsioon), on märk liigese hävimisest (kuju rikkumine, mis on põhjustatud liigese hävimisest). liigesstruktuurid).
Liigese deformatsioon- selle kuju või jäseme telje rikkumine koos nurga moodustumisega liigeses, avatud sissepoole (varus deformatsioon) või väljapoole (valgus deformatsioon), on märk liigese hävimisest (kuju rikkumine, mis on põhjustatud liigese hävimisest). liigesstruktuurid).
Alajäseme lühenemist täheldatakse liigese degeneratiivsete-düstroofsete haiguste hilises staadiumis ( puusaliigese artroos) ja tõmbab patsiendi uurimisel tähelepanu. Lähemal uurimisel võib täheldada ka haiges liigeses liikumisfunktsiooni eest vastutava lihase või lihasrühma atroofiat (mahu vähenemist).
Palpatsioon
Palpatsioon on liigese digitaalne uuring ja võimaldab tuvastada tihedat paksenemist piki liigesevahe serva, liigesekapsli tihendamist, krepitust (kuuldav krõmps liigeses)  aktiivne liikumine, sünoviit (efusioon liigeses), samuti lokaalne naha temperatuuri tõus liigesepiirkonnas.
aktiivne liikumine, sünoviit (efusioon liigeses), samuti lokaalne naha temperatuuri tõus liigesepiirkonnas.
Järgmine uurimismeetod- kahjustatud liigese liigutuste uurimine. On vaja hinnata aktiivsete liigutuste mahtu, see tähendab liigutusi, mida inimene teeb ise lihaste tõmbejõu tõttu, ja passiivsete liigutuste mahtu, mida tehakse arsti abiga, omaenda lihaseid täielikult lõdvestades. . Kui liigesed on kahjustatud, on passiivsete liigutuste maht mõnevõrra suurem kui aktiivsed, mis viitab lihaste, kõõluste ja närvide kahjustusele. Diagnostilise tähtsusega on ka liikumise ajal tekkiva valu olemus. Liigutuste maht sõltub inimese soost, vanusest ja füüsilisest seisundist. Liikumiste uurimisel märgitakse liigese stabiilsust, sideme aparaadi toonust.
Liigese funktsiooni määrab märkide kombinatsioon, mis vastutab liigese aktiivse, valutu ja mugava toimimise eest inimese igapäevaelus.
Täiendavad ja eriuuringumeetodid
 Vaatamata kaasaegsete diagnostikameetodite tekkimisele ja arengule on röntgenuuring endiselt kõige levinum meetod ortopeedi kliinilises praktikas. See meetod on üsna informatiivne, taskukohane, ohutu ja ökonoomne. Radiograafia näitab järgmisi muutusi liigeses:
Vaatamata kaasaegsete diagnostikameetodite tekkimisele ja arengule on röntgenuuring endiselt kõige levinum meetod ortopeedi kliinilises praktikas. See meetod on üsna informatiivne, taskukohane, ohutu ja ökonoomne. Radiograafia näitab järgmisi muutusi liigeses:
- kitsenev ja ebaühtlane liigeseruum;
- subkondraalne osteoskleroos (kõhrega külgnevate luupiirkondade kõvenemine);
- osteofüütide olemasolu (marginaalsed luukasvud liigesepiirkonnas – seda nimetatakse soolade ladestumiseks);
- liigesekapsli ja sidemete luustumise piirkonnad (kaltsiumisoolade ladestumine periartikulaarsetesse kudedesse);
- luukoe periartikulaarsed marginaalsed defektid;
- subkondraalsed tsüstid (tsüstilised õõnsused liigese läheduses).
Artroskoopia- liigeseõõne otsene visuaalne uurimine. Anesteesia all viiakse liigeseõõnde sisse videokaamera, valgusallikas ja manipulaatoriinstrumendid. Artroskoopia võimaldab uurida liigese ehitust ja kõhre pindstruktuuri, viia läbi sihtbiopsia (võta uurimiseks tükk liigesekoest), samuti vähese traumaga terapeutilisi kirurgilisi protseduure.
Radioisotoopide stsintigraafia. Liigeste uurimiseks kasutatakse osteotroopseid radiofarmatseutilisi aineid (pürofosfaat), mis on märgistatud radioaktiivse ainega 99m Tc. Need ravimid kogunevad luu- ja sidekoe aktiivse ainevahetuse kohtadesse, eriti intensiivselt põletikulistesse liigestesse, mida on näha liigesestsintigrammidel.
Termograafia (termiline pildistamine)- meetod infrapunakiirguse intensiivsuse uurimiseks kudede poolt. Seda meetodit kasutades mõõdetakse kaugjuhtimisega naha temperatuuri liigeste piirkonnas, mis salvestatakse fotopaberile liigese kontuurivarjuna. Meetod võimaldab hinnata põletikuliste liigesekahjustuste aktiivsust ja dünaamikat.
Magnetresonantstomograafia (MRI). Meetod põhineb patsiendi liigesekudede magnetvälja uurimisel. Meetodi peamisteks eelisteks on: mitteinvasiivsus, kahjutus (kiirgusega kokkupuude puudub), kujutise kolmemõõtmelisus, luukoe kujutise kattumise puudumine, erinevate liigesemoodustiste suurim pilditäpsus.
Sonograafia (ultraheli). Meetodit kasutatakse pehmete kudede patoloogia hindamiseks, vedeliku tuvastamiseks liigeses, kõhre ja pindmiste luustruktuuride visualiseerimiseks.
Kompuutertomograafia (CT). Meetod on kõige informatiivsem luude liigeste otste luustruktuuri hindamiseks liigese erinevates osades.
Täiendavad ja spetsiaalsed uurimismeetodid iga patsiendi jaoks määrab raviarst individuaalselt, lähtudes maksimaalse informatiivsuse ja minimaalse invasiivsuse põhimõttest.
Liigese (sünoviaalse) vedeliku uurimine
Liigesevedelik saadakse liigese punktsiooniga (punktsiooniga), millele järgneb sisu aspireerimine (süstlaga ekstraheerimine) liigeseõõnest. Sünoviaalvedelik tuleb saata bakterioloogilisele uuringule, isegi kui see on läbipaistev, kerge ja põletikunähtudeta. Perioodiliselt tuvastatakse visuaalselt ilmselgelt nakatumata liigesevedelikus spetsiaalse külviga mikroorganismide kasv.
Tavaline liigesevedelik on kerge, selge ja viskoosne. Nakatunud liigesevedelik meenutab mäda ja võib sageli olla ebameeldiva lõhnaga. Põletikuline vedelik on hägune, paks ja suhteliselt mitteviskoosne.
Liigesevedelik kogutakse läbipaistvasse süstlasse või valatakse katseklaasi. Õhumullide moodustamiseks on vaja süstalt või katseklaasi loksutada. Tavaliselt tõusevad mullid aeglaselt, kuna vedelikul on teatud tihedus. Sarnase testi saab teha järgmiselt: süstla otsast tuleb lasta tilk vedelikul alla kukkuda. Kui vedeliku viskoossus on kõrge, tekib tilk pika viskoosse niidi kujul. Vedeliku hägususastet saab hinnata, hoides seda läbipaistvas süstlas või viaalis prinditud lehe ees.
Kui vedelik on paks, läbipaistmatu, on selle kaudu võimatu lehel üksikuid sõnu näha. Vere olemasolu sünoviaalvedelikus viitab traumale, pahaloomulisele kasvajale, hemofiiliale. Mõnikord tekib liigese punktsiooni ajal sünoviaalmembraani punktsioonikohast kerge verejooks.
Sellistel juhtudel on veri alati ebaühtlaselt segunenud läbipaistva vedelikuga. Üleöö katseklaasi jäänud vedelikus on mõnikord liigesesisese murru käigus luuüdist vedelikku sattunud rasvatilgad. Lisaks sellistele sünoviaalvedeliku füüsikalistele parameetritele nagu värvus, viskoossus, läbipaistvus, olenevalt patoloogilisest seisundist, muutub selle mutsiinhüübe olemus ja tsütoloogiline (rakuline) koostis.
Muutused sünoviaalvedeliku põhiparameetrites võimaldab eristada liigeste degeneratiivseid-düstroofilisi ja põletikulisi haigusi. Need näitajad sõltuvad aga liigesekahjustuse kestusest ja eelnevast ravist, mis praktikas vähendab oluliselt uuringu enda diagnostilist tähtsust.
Näiteks reumatoidartriidi puhul on iseloomulik, ehkki mittespetsiifiline, sünoviaalvedelikus ragotsüütide - neutrofiilide olemasolu, mille tsütoplasma sisaldab erinevatest immunoglobuliinidest, sealhulgas reumatoidfaktorist koosnevaid lisandeid.
Kristallide olemasolu liigesvedelikus saab uurida polariseeriva mikroskoobi abil. Uraadikristallid on pulkade või nõelte kujulised. Kaltsiumpürofosfaadi kristallid võivad olla sarnase või rombikujulise kujuga. Mõnikord leitakse varem liigesesse viidud põletikuvastaste glükokortikosteroidravimite kristalle. Erineva kuju ja suurusega kristallide kuju ei saa olla artriidi diagnoosimisel usaldusväärne kriteerium.
Sünoviaalvedeliku uuringu diagnostilist väärtust suurendab oluliselt selles sisalduva valgu kogusisaldus, immunoloogilised parameetrid (reumatoidfaktor, kompliment, beeta-2-mikroglobuliin). Jäsemesse voolava (arteriaalse) ja sealt voolava (venoosse) vere immunoloogiliste ja mõnede muude parameetrite (vabade radikaalide oksüdatsiooni aktiivsus, lipiidide rasvhapete spekter) samaaegsel uurimisel on võimalik saada lisateavet aktiivsuse ja patoloogilise protsessi tõsidus liigeses.
Materjalide põhjal: health-medicine.info
tervis-meditsiin.info
Miks põlvevalu tekib?
Põlve-, puusa- ja hüppeliigesed on oma ehituselt kõige keerulisemad. Põlv ühendab reieluu ja sääreluu meniski, kõõluste ja sidemete abil. Kuna põlveliigesed asuvad alajäsemetel, kogevad nad kogu inimkeha raskust.
Kui põlveliigesed on rahuldavas seisukorras, pole mõõdukad koormused neile mitte ainult kahjutud, vaid ka kasulikud ning pealegi ei põhjusta valu. Põlveliigese valu tõhusaks raviks on vaja täpselt teada selle seisundi põhjustanud põhjuseid.
Patoloogia diagnoosimise keerukus seisneb selles, et põlveliigese haigusi on palju. Seetõttu on diagnoosi selgitamiseks vajalik põlveliigese täielik uurimine. Igal üksikjuhul on vajalik individuaalne lähenemine, kuna erinevate liigesehaiguste sümptomid on väga sarnased.
Ainult kõikehõlmav uuring võib tagada haiguse õige määratluse ja piisava ravi määramise.
Diagnostilised meetodid
Haiguse õigeks diagnoosimiseks ja selleni viinud põhjuste väljaselgitamiseks suunab arst patsiendi põhjalikule läbivaatusele. Ravi saab määrata alles pärast diagnoosi kinnitamist.
Kaasaegsed diagnostikameetmed hõlmavad järgmisi protseduure:
- röntgenuuring;
- põlveliigese kompuutertomograafia, tänu millele on arstidel võimalus põhjalikult uurida inimese elundeid;
- magnetresonantstomograafia (MRI);
- Põlveliigese artroskoopia - see protseduur on sarnane operatsiooniga, kuid selle läbiviimisel tekib minimaalne trauma. Meetod viiakse läbi artroskoopi abil, millega arst saab liigeseõõnde seestpoolt uurida;
- üldine vereanalüüs;
- biokeemiline vereanalüüs on täiendav uurimismeetod liigesehaiguste kahtluse korral;
- reumaatilised testid.
Inimene peab teadma, et tähelepanuta jäetud haigust on palju raskem ravida kui selle esmast vormi. Sageli tüsistuste korral ei anna konservatiivsed ravimeetmed soovitud tulemust ja patsient vajab operatsiooni.
Enamik inimesi usaldab tänapäevaste ravimite tõhusust, mida laialdaselt reklaamitakse televisioonis ja Internetis. Paljud ravimid on tõesti võimelised taastuma, kuid tuleb meeles pidada, et reaktsioon teatud ravimitele on igal inimesel individuaalne, seega saab neid välja kirjutada ainult arst.
Seetõttu ei tohiks inimene liigeshaigust kahtlustades mitte apteeki, vaid arsti juurde minna. Eneseravim ei saa mitte ainult paranemisprotsessi edasi lükata, vaid ka raskendada patoloogia kulgu.
Tõenäoliselt võib enesega ravimine tuua ajutist leevendust, kuid see ei tähenda, et haigus oleks täielikult taandunud. Tulevikus seisab patsient tõenäoliselt silmitsi artriidi, kontraktuuri ja põlveliigese motoorse funktsiooni kadumisega.
Kui kõõlus või menisk on rebenenud, võib valust päästa ainult operatsioon.
Test üks:
- patsient lamab selili;
- jäse on põlveliigesest 30 painutatud;
- arst hoiab ühe käega patsiendi reiest, teisega liigutab sääre ette;
- põlve painutajad ja nelipealihased peaksid olema täielikult lõdvestunud.
Hindamine: Kui sääreosa liigub reie suhtes, siis on kahjustatud eesmine ristatiside. Sel juhul ei tohiks nihke lõpp-punkt olla selge ja sellel peab olema tugev peatus. Kui peatuspunkt on selge, on see tõend eesmise ristatisideme stabiilsusest.
Tihe peatus 3 mm nihke juures näitab eesmise ristatisideme absoluutset stabiilsust. 5 mm või rohkem nihkumine kinnitab ainult eesmise ristatisideme suhtelist stabiilsust, mis on tüüpiline nikastuste korral.
Eesmise ristatisideme kahjustuse kahtlus tekib siis, kui nihke lõpp-punkt puudub täielikult või on nõrgalt väljendunud. Kui sahtli liikumisulatus on suurem kui 5 mm, kahtlustatakse põlvesidemete kaasasündinud lõtvust. Sellise patoloogia välistamiseks tuleks võrrelda teise põlveliigesega.
Mittekontaktne Lachmani test - kui see on positiivne, kinnitatakse eesmise ristatisideme talitlushäire. Testimis viis:
- patsient lamab selili ja hoiab mõlema käega vigastatud jala reie (põlveliigese lähedal), põlvest kõverdatud.
- patsient peaks proovima tõsta sääre lauast kõrgemale, samal ajal kui jalg tuleb põlves painutada;
- kui patsient seda testi teeb, jälgib arst sääreluu tuberosity.
Terve sidemega ei täheldata tuberosity kontuuri muutust. Võib-olla väike mugula nihkumine ettepoole. Kui sideme aparaadis on äge vigastus, mille korral on kahjustatud mediaalne tagatis ja eesmised ristuvad sidemed, on sääreluu mugulsus nihkunud oluliselt ettepoole (liigese subluksatsioon).
See test võimaldab arstil välistada kompleksse jäseme vigastuse mittekontaktsel viisil.
Tagumise ristatisideme funktsionaalne testimine
Tagumise Lachmani test (sahtli test 90 põlve paindumisel). See test viiakse läbi põlveliigese painde ja ligikaudse pikendamisega. Selle jõudlus on sarnane esisahtli testiga, kuid sel juhul hinnatakse tagumist nihet sisemise, välise ja neutraalse pöörlemise asendis.
Hinne. Maksimaalne tagumine nihe, kui põlveliiges on sirutuse lähedal, näitab isoleeritud posteromediaalset ebastabiilsust. Minimaalne tagumine sahtel ja maksimaalne posterolateraalne pöörlemine on täheldatud 90 põlve painde korral.
Kui esineb isoleeritud tagumise ristatisideme rebend, toimub painde ajal maksimaalne tagumine nihe. Üheski neist asenditest ei täheldata posterolateraalset nihet.
Posterolateraalsete struktuuride ja tagumise ristatisideme kombineeritud kahjustuse korral täheldatakse mis tahes paindeastme korral liigeseruumi külgsuunalist avanemist ja tagumise nihke suurenemist.
Houstoni test põlveliigese rekurvatsiooni (liigse pikendamise) ja välisrotatsiooni määramiseks.
Metoodika:
- patsient lamab selili, tema mõlemad alajäsemete nelipealihased on lõdvestunud;
- arst tõstab vaheldumisi iga jalga jalast.
Kui esineb posterolateraalne ebastabiilsus, võib see toime viia põlveliigese rekurvatsioonini varus-asendis koos sääreluu paralleelse välisrotatsiooniga.
Põlveliigese rekurvatsiooni ja välise pöörlemise selgeks demonstreerimiseks tuleks katse teha vaheldumisi mõlemal jäsemel. Seda tehakse järgmiselt: põlve kerge paindeseisundist jalg viiakse täielikult välja sirutatud asendisse. Arst asetab ühe käe põlveliigese tagumisele pinnale, et võimaldada palpeerida proksimaalse sääreluu tagumist longust ja välist pöörlemist.
Meniski testimine
Lihvimiskatse (Apley distraktsiooni ja kokkusurumise määramine):
- patsient lamab kõhuli, katsejalg on põlvest kõverdatud 90 nurga all;
- arst fikseerib põlvega patsiendi reie;
- selles asendis pöörab arst jäseme vaheldumisi aksiaalset kompressiooni ja jala tähelepanu hajutamist.
Kui patsient tunneb pöörlemise ajal valu, viitab see sidemete vigastusele (positiivne distraktsiooni test). Kompressioonil tekkiv valu viitab meniski vigastusele (positiivne väändetest).
Meniski tsüsti või diskoidse meniski korral võib tekkida iseloomulik klõps. Valu sisemise pöörlemise ajal on tüüpiline külgmise kapsli või külgmise meniski kahjustusele.
Välise pöörlemise ajal tekkiv valu kinnitab sidemete, mediaalse kapsli või mediaalse meniski kahjustust.
Kui välimiste meniskide tagumised sarved on kahjustatud ja kapsli sidemed on venitatud, siis seda sümptomit ei ilmne.
Fouche'i märk (McMurray test)
Metoodika:
- patsient lamab selili, vigastatud jalg on puusa- ja põlveliigesest maksimaalselt painutatud;
- ühe käega haarab arst põlveliigesest ja teise käega jalast;
- esmalt äärmise välise, seejärel sisemise rotatsiooni asendis teostab arst patsiendi põlveliigese passiivset pikendamist kuni 90
Olukorra hinnang:
- Kui patsiendil on valu pikendamise ajal jala välise pöörlemise ja röövimise seisundis, on see tõend sisemise meniski kahjustusest.
- Välise meniski vigastusest annab märku valu sisemise pöörlemise ajal.
- Maksimaalse painde asendis tekkiv klõps on iseloomulik tagumise sarve rebendile, mille käigus rebenenud tükk on riivatud.
- Krepitus, mis tekib 90 paindumisel, on tüüpiline mediaalse meniski vigastuse korral.
Libisemise test, mis tehakse põlvekedra ebastabiilsuse diagnoosimiseks.
Metoodika:
- patsient on lamavas asendis;
- arst seisab haige liigese vastasküljel;
- käe esimese ja teise sõrmega haarab arst põlvekedra proksimaalset osa ja teise käega selle distaalset osa;
- seejärel püüab arst esimeste sõrmedega põlvekedrat reieluu kondüüli kohalt väljapoole nihutada, samal ajal toetab ta teiste sõrmedega põlvekedra - nii tehakse külgmist testi;
- mediaalse testi tegemisel püüab arst põlvekedra teise sõrmega vastupidises suunas liigutada.
Kui kahtlustatakse põlvekedra liigset külgsuunalist nihkumist, saab selle testiga saavutada stabiilsuse. Sel juhul tuleks test teha kokkutõmbunud nelipealihasega. Patsient peaks tõstma sirgendatud jala laua kohale, samal ajal kui arst hindab põlvekedra liikumist.
Külgmise ja mediaalse libisemise testid võimaldavad arstidel hinnata külgmise ja mediaalse võrkkesta pingeastet. Võrdluseks, selline testimine viiakse läbi üheaegselt mõlemal põlvel. Arst saab ilma käte asendit muutmata hinnata põlvekedra eesmise nihke astet.
Kui põlveliigese seisund on normaalne, liiguvad põlvekedrad sümmeetriliselt, ilma iseloomuliku krõmpsu ja kalduvuseta nihestustele. Külgmise või mediaalse nihke suurenemine viitab põlveliigese sideme aparaadi nõrkusele, põlvekedra kaasasündinud subluksatsioonile või dislokatsioonile.
Krepiit või krõmps põlvekedra liikumise ajal viitab kondropaatia või retropatellaarse osteoartriidi esinemisele. Arst saab seda testi pikendada ilma käe asendit muutmata, liigutades põlvekedrat distaalselt. Distaalse liikuvuse vähenemine viitab põlvekedra kõrgele seismisele või reieluu reieluu patoloogilisele lühenemisele.