01.06.2017
(SMAD) on spetsiaalne protseduur, mida kasutatakse rõhunäitajate muutuste määramiseks päeva jooksul.
Selle tulemusena saab arst patsiendi seisundist üsna täieliku pildi. Ja ta saab valida õige raviskeemi. Nii et hommikuse rõhu tõusuga soovitab arst võtta ravimeid kohe pärast magamist. Kui rõhk öösel tõuseb, on mõttekas võtta ravimeid enne magamaminekut. See meetod on palju tõhusam kui tavaline tonomeetri mõõtmine.
Kontrollimiseks kasutamisekspulsimõõtja(või pulsimõõtja ). Selle külge kinnitatakse toruga mansett, mis sarnaneb tonomeetrites kasutatavale. Andmete kogumiseks ühendatakse seade arvutiga.
Kellele näidatakse SMAD-i
Ekraan vererõhkviiakse läbi varjatud hüpertensiooni tuvastamiseks või selle kindlakstegemiseks, mis kellaajal hüpertensiivsel patsiendil esineb rõhu tõus, kuidas vererõhku normaliseerivad ravimid mõjutavad vererõhku, et selgitada välja hüpertensiivsete ravimite võtmise tulemuste puudumise põhjused. Protseduur on kasulik ka muude haiguste korral:
- pärilik hüpotensioon;
- autonoomse närvisüsteemi häired;
- 1. tüüpi diabeet;
- uneapnoe – peatage öösel hingamine.
ABPM annab häid tulemusi eakate patsientide ravis.24-tunnine vererõhu jälgiminevõimaldab õigesti määrata ravi inimestele, kes kogevad oma elukutsest tulenevat tõsist närvipinget ja psühholoogilist ülekoormust.
Protseduur on näidustatud rasedatele naistele, kellel on tüsistusi teisel ja kolmandal trimestril; hüpertensiooni diagnoosiga rasedatele naistele õige sünnituse tagamiseks.
Kuidas toimub igapäevane jälgimine?
Mansett pannakse ja kinnitatakse patsiendi käele südame kõrgusel, mis on toru abil ühendatud aparaadiga, mis täidab ja tühjendab automaatselt mansetis olevat õhku. Seade asub samas plokis väikese monitoriga, mis salvestab jõudlust. Klokki saab kinnitada vöö külge spetsiaalse vööga või kanda õlal.
Manseti all on spetsiaalne andur löökide tuvastamiseks pulss.
Mõõtmine vererõhktoimub automaatselt pärast signaali saatmist monitori mäluseadmest. Kuidas see läbi viiakse protseduuri ja mõõtmiste sageduse määrab arst individuaalselt.
Tavaliselt juhtub see päevasel ajal iga viieteistkümne minuti järel ja öösel on intervall pool tundi. Juhtudel, kui rõhu tõusu aeg on teada, võib mõõtmiste vaheline intervall olla kümme minutit (kuid mitte kõik päeval ja paariks tunniks). Protseduur kestab päeval . Seadet saab seadistada ka muule ajale, näiteks: päeval pool tundi ja öösel tund.
Millal vererõhu mõõtminelõpetatud, tuleb patsient tagasi raviasutusse eemaldamiseks seade . Arst kannab monitori näidud arvutisse. Programm võimaldab:
- võrrelda mõõtmisi keskmistega. 120 (pluss/miinus 6) 70 (pluss/miinus 5) eest päevas. Hommikul võivad numbrid olla: 115 (pluss/miinus 7) x 73 (pluss/miinus 6). Õhtul on keskmine 105 (pluss/miinus 5) 65 (pluss/miinus 5);
- määrake oma tsirkuse rütm.
Tulemuste põhjal teeb arst järelduse ja lisab sellele andmed.
Kuidas protseduuri ajal käituda
 Läbiviimiselambulatoorne vererõhu jälgiminePatsient võib elada normaalset elu, kuid parem on mitte end jõusaalis liigse võimsusega kokku puutuda. Toidu tarbimisel piiranguid ei ole, välja arvatud alkohol.
Läbiviimiselambulatoorne vererõhu jälgiminePatsient võib elada normaalset elu, kuid parem on mitte end jõusaalis liigse võimsusega kokku puutuda. Toidu tarbimisel piiranguid ei ole, välja arvatud alkohol.
Ärrituse vältimiseks tuleks mansetti kanda õhukese puuvillase T-särgi peal, kuna mansett on korduvkasutatav.
Protseduuri ajal peaksite pidama päevikut, kuhu kirjutate mõõtmise ajal tekkinud aistingud arteriaalne survet. Monitoril on spetsiaalne nupp plaanivälise rõhu mõõtmiseks. Seda saab kasutada, kui seisund äkitselt halveneb.
Samuti tuleks päevikusse kirja panna kõik oma tegevused. pärastlõunal . Kui nad võtsid ravimeid, toitu, tekkisid südamekloppimised, peavalud ja muud. Isegi selline tühiasi nagu ruumist tuppa liikumine või trepist üles ronimine tuleks üles märkida. Kõik sissekanded teha täpse ajaga.
Päev enne protseduuri algust lõpetatakse ravimite võtmine rõhu normaliseerimiseks, kuid ainult vastavalt arsti juhistele. Te ei tohiks seda ise teha. Kui uuringu eesmärk on välja selgitada, kuidas ravimid toimivad, siis neid ei tühistata.
Rasedatele ambulatoorne vererõhu jälgimineläbi viia ainult haiglas arsti järelevalve all.
Kellele on SMAD vastunäidustatud
Nagu iga protseduur, mõõtminevererõhk päeva jooksulkõigile ei näidata. Te ei tohiks seda kulutada:
- käte vigastuste või käte arterite ja veenide kahjustusega;
- mitmesugused verehaigused, mis avalduvad pigistamisel sinakate laikudena;
- kui käte nahal on seen, samblik või muud nahahaigused.
Suure ettevaatusega tuleks 24-tunnist seiret läbi viia, kui süstoolne indeks on üle 200 millimeetri elavhõbedat.
Seda ei ole kasulik hoidaambulatoorne vererõhu jälgiminevaimuhaigetel inimestel. Eriti kui see on seotud agressiivse käitumisega või inimese suutmatusega ennast ravida.
Kas ABPM-i saab kasutada laste raviks?
Igapäevane rõhu jälgiminevõib läbi viia lastel alates seitsmendast eluaastast.
Tehke uuring paralleelselt EKG-ga.
Seda tehnikat kasutatakse hüpertensiooni, hüpotensiooni, südame arütmia või perioodilise teadvusekaotuse korral.
Mis on hea meetod
Sellised uuring võimaldab teil registreerida absoluutselt kõik rõhu kõikumised, isegi selle väikseimad kõrvalekalded normist. See aitab tuvastada varjatud ja ajutist hüpertensiooni. Näiteks patsientidel, kellel on haiglas rõhu mõõtmisel stressirohke olukord (valge kitli sündroom), võib see järsult tõusta. Tuttavas keskkonnas inimene rahuneb ja näitajad normaliseeruvad.
Seade igapäevaseks kasutamiseksrõhu mõõtmine on kasulik juhtudel, kui arsti vastuvõtul ei õnnestu vererõhu tõusu tuvastada ja patsiendi seisund halveneb.
Meetodi vaieldamatud eelised hõlmavad seadme lihtsust ja kasutusmugavust. Tänu sellele on SMAD laialt tuntud ja kasutatav kõikjal.
Sest aparaat lihtne riiete alla peita, patsient ei tunne ebamugavust ja võib elada normaalset elu.
Meetod aitab:
- teha kindlaks, kas ennustatakse südame- ja veresoonkonnahaiguste teket;
- teha südameinfarkti, hüpertensiivse kriisi, insuldi ja muude tõsiste haiguste ravi;
- rõhu kõikumine päeva jooksul, võib neerude, maksa, ajuveresoonte, südamehaigust kinnitada või ümber lükata täpsemalt kui muud kliinilised uuringud;
- määrata valitud ravimite tõhusus ja õigsus.
Pärast rõhu jälgimise andmete saamist suudab arst määrata kõige õigema hüpertensiooni raviskeemi, määrata patsiendi seisundile vastavad ravimid, määrata toitumisnormid ja kehalise aktiivsuse vajaduse.
SMAD-i puudused
Patsiendi seisundi analüüsi õigsuse, saadud tulemuste reaalsuse seisukohalt ei ole tehnika kohta kaebusi ei arstidel ega patsientidel.
Kuid seadme kasutamisel tekivad mõned raskused. Kui mansett on kinnitatud paljale käele, võib tekkida ärritus. Manseti sagedase pigistamise korral tunnevad mõned katsealused käsivarre tuimust.
Mida veel peate teadma
 Et vererõhu igapäevase jälgimise näitajad oleksid täpsed ja uuringule kulutatud aeg ei läheks raisku, võtke arvesse ekspertide nõuandeid:
Et vererõhu igapäevase jälgimise näitajad oleksid täpsed ja uuringule kulutatud aeg ei läheks raisku, võtke arvesse ekspertide nõuandeid:
- rõhu mõõtmisel peaks käsi olema piki keha;
- kui seadme signaal tabas teid kõndimisel, peatuge, lõdvestage käsi ja langetage see mööda keha;
- ütluste vaatamine protseduuri ajal on keelatud. Seda tehakse näitude moonutamise vältimiseks. Kõrged näidud võivad patsiendile stressi tekitada ja pidev jälgimine poleks mõttekas;
- sa pead öösel magama, muidu tulemused need uuringud on valed.
Viimasel ajal on enamik südamepatoloogiaid diagnoositud inimestel noores eas. Pole erand ja selline haigus nagu arteriaalne hüpertensioon. Selle põhjuseks on paljud provotseerivad tegurid, alates halbadest keskkonnatingimustest ja toidukvaliteedist kuni sagedaste stressiolukordadeni.
Mis tahes psühho-emotsionaalsest või füüsilisest tegevusest tulenevate suurenenud määrade eristamiseks tõelisest hüpertensiivsest kriisist kasutavad spetsialistid sageli sellist tehnikat nagu 24-tunnine vererõhu jälgimine (ABPM).
Igal inimesel peaks olema ettekujutus, mis see on, millistel juhtudel seda rakendatakse, kuidas seda tehakse ja mida see näitab.
Protseduuri kirjeldus
Selleks, et spetsialist saaks aru, kuidas vererõhk (BP) tõuseb ja mis kõrvalekaldeid provotseerib, määratakse patsiendile ABPM. Tänu sellele protseduurile on võimalik teha õige diagnoos ja valida kõige optimaalsem ravimeede.
.jpg)
Igapäevane rõhu jälgimine toimub spetsiaalse tehnika järgi, samas kui uurimiseks mõeldud instrumendid võivad erineda.
Protseduuri saab läbi viia ka samaaegselt kogu päeva jooksul kardiogrammi jälgimisega.
Seisundit, mille korral vererõhk ületab indikaatorite lubatud normaalväärtusi, nimetatakse kardioloogias hüpertensiooniks. Selle patoloogilise protsessi taustal võivad tekkida mitmesugused ebameeldivad tagajärjed.
Kõige tavalisemate hulka kuuluvad:
- südameatakk;
- ateroskleroos;
- arütmia;
- insult ja teised.
Enamik inimesi ei pööra tähelepanu oma survele, ei jälgi seda ja lähevad meditsiiniasutustesse alles tõsiste tagajärgede ilmnemisel.
Mis aitab seda meetodit paljastada
Igapäevase jälgimise abil läbiviimine võimaldab teil teada saada:

- kas patsient kannatab hüpertensiooni all;
- mis võib kaasa aidata sooritusvõime paranemisele;
- millised on minestamise põhjused;
- keha reaktsioon mitte ainult füüsilisele, vaid ka emotsionaalsele stressile.
Samuti aitab see valida kõige tõhusamad ravimid, mida on vaja kõrge vererõhu raviks.
Protseduuri saab korrata piiramatu arv kordi, välja arvatud olukorrad, mil selle rakendamine on vastunäidustatud.
Kui ametisse on määratud
Rõhu jälgimine toimub:
.jpg)
- südameatakid;
- lööki;
- öine stenokardia;
- subarahnoidaalne hemorraagia;
- hüpertensiivne kriis;
- apnoe sündroom;
- hingamispuudulikkus;
- sagedane minestamine;
- ulatuslike operatsioonide läbiviimine;
- nefropaatia või hüpertensioon lapse kandmise ajal;
- hüpotensioon teatud vererõhku langetavate ravimite võtmise ajal.
SMAD on ette nähtud paljudes olukordades. Tehnika võimaldab teil määrata täpse põhjuse, mis kutsus esile südame-veresoonkonna süsteemi rikkumisi. Lisaks aitab see kaasa selliste elutähtsate organite, nagu neerud ja süda, toimimise täielikumale kajastamisele.
Kellele on vastunäidustatud
Seansi peamised vastunäidustused on:
- eelmise uuringu käigus tekkinud tüsistused;
- naha vigastus õla piirkonnas;
- haigused, mida iseloomustab ülemiste jäsemete kahjustus;
- trombotsütopeenia ja trombotsütopaatia, muud hematopoeesi patoloogilised protsessid ägenemise perioodil;
- käte vigastused.
Äärmise ettevaatusega tehakse ABPM, kui patsiendi süstoolne rõhk tõuseb üle 200 mm Hg. Art.
Omadused
Kõige usaldusväärsemate andmete saamiseks on vaja uuringule õigesti läheneda ja järgida selle käigus spetsialisti soovitusi.
Kuidas valmistuda SMAD-i jaoks
Protseduur ei vaja erilist ettevalmistust. Sel päeval peaks patsient järgima oma tavapärast eluviisi. Sel juhul ei ole vaja piirata ei füüsilist ega emotsionaalset stressi. Kuid sel päeval ei ole soovitatav jõusaalis treenida, samuti alkoholi juua.
Lisaks peate päev enne seanssi lõpetama ravimite võtmise.
Selliseid meetmeid tuleks siiski teha alles pärast arstiga konsulteerimist. Läbivaatuse ajal võetakse ravimeid tõrgeteta ja iga kord märgitakse need spetsiaalsesse päevikusse.
.jpg)
See võimaldab spetsialistil näha ja hinnata ravimite mõju rõhuindikaatoritele.. Jälgimispäeval võib patsient tarbida ka toitu ja vedelikku.
Rõhu mõõtmisel on oluline järgida teatud reegleid, mis kehtivad kõigile inimestele:
- seadet ja mansetti ühendavat toru ei tohi pigistada;
- kui kahtlustate seadme talitlushäireid, ärge püüdke seda ise parandada (nõuab spetsialisti sekkumist);
- manseti asendi muutmisel tuleb see tagasi viia algsesse olekusse - 2 sõrme küünarnukist kõrgemal;
- ärge külastage kõrge elektromagnetvälja allikaga kohti;
- olla vererõhu mõõtmise ajal pingevabas asendis (seansi algusest ja lõpust teavitatakse patsienti helisignaaliga).
Lisaks tuleks loobuda veeprotseduuridest, kuna seadet ei saa märjaks teha.
Seade vererõhu mõõtmiseks
Seadme töö põhineb asjaolul, et kui veri läbib kokkusurutud arterit, kutsub see esile võnkumiste ilmnemise. Kui need on registreeritud, on võimalik teatud algoritmide abil võnkumisi uurida.

Tuleb arvestada, et vererõhu keskmine väärtus sõltub suurimast laineamplituudist, süstoolne - järsust tõusust ja diastoolne - langusest.
Igapäevaseks jälgimiseks valmistavad ettevalmistusi mitte ainult Venemaa, vaid ka välismaised ettevõtted. Kõige kaasaegsemate mudelite hulgas eristatakse uusimaid arenguid, mis võimaldavad samaaegset ABPM-i ja EKG-d.
Mõned Jaapani seadmed salvestavad ka keha asendit, temperatuuri režiimi ja patsiendi motoorse aktiivsuse intensiivsust.
Täitmise tehnika
Diagnostika jaoks külastab patsient hommikul meditsiiniasutust. Enne seadme paigaldamist on vaja teha elektrokardiogramm ja mõõta vererõhku. Kui väärtused ei ületa normi, paigaldab spetsialist seadme.

Mansett kinnitatakse mittetöötavale õlavarrele küünarvarre piirkonnas nii, et selle asend ei muutu kogu uuringuperioodi jooksul. Vöö külge on kinnitatud miniarvuti, mis võimaldab lugeda ja kirjutada vajalikku infot.
Samuti saab patsient peale panna Holteri monitori elektroodid, mis võimaldab paralleelselt kogu päeva jooksul südant uurida.
Seade töötab pidevalt, pumbates mansetti perioodiliselt õhku.
Pärast seda, kui patsient on saanud kõik vajalikud soovitused, läheb ta koju ja jätkab oma tavapärast tegevust.
Milliseid toiminguid on vaja seadme kandmisel
24-tunnise rõhujälgimise läbiviimisel on oluline õigesti käituda, nagu arst seadme paigaldamisel ütleb, ja seadet õigesti kanda.

Järgmise automaatse vererõhu mõõtmise ajal peaks inimene veenduma, et tema lihased on lõdvestunud ja käsi on piki keha.
Oluline on mitte arvata, et näitajaid mõõdetakse, kuna see võib moonutada tulemuste paikapidavust. Ka ööuni peaks olema rahulik. Uurimisprotsessile mõtlemist ei tohiks lubada.

Juhul, kui mõõtmine algas liikumise ajal, peate peatuma ja järgima käe asendit.
Päeviku pidamine
Lisaks sellele, et päevasel ajal toimub teatud sagedusega vererõhu automaatne mõõtmine, on oluline pidada ka patsiendi päevikut, kuhu registreeritakse kõik uuritava poolt päeva jooksul sooritatud sündmused.

- une sügavus ja kestus;
- ärkamiste arv;
- tervislik seisund;
- füüsiline ja emotsionaalne stress;
- toitu sööma;
- ravimite võtmine;
- mõnede kliiniliste sümptomite esinemine, nagu pearinglus, minestamine või neid eelnev seisund, valu südames, nägemise kaotus ja teised.
Uuringu lõpus kontrollib arst seireandmeid ja kaebuste protokolle. See võimaldab teil luua olukorrad, mis põhjustavad vererõhu tõusu, ja valida kõige optimaalsema ravimeetmete skeemi.
Andmete tõlgendamine
Tulemuste tõlgendamist teostab eranditult spetsialist. Päeva jooksul kogutud andmed kantakse arvutimonitorile ja töödeldakse spetsiaalse programmi abil.

Erilist tähelepanu pööratakse sellistele näitajatele nagu:
- vererõhu rütm;
- keskmised väärtused;
- varieeruvus.
Iga patsiendi kohta kuvatakse individuaalselt rõhu tase, mille põhjal tehakse järeldus. Hindamine toimub parameetrite järgi, mis erinevad tavaväärtusest.
Terve inimese keskmine vererõhk on näidatud allolevas tabelis.
Uuringu tunnused rasedatel naistel
Kolmandal trimestril on ette nähtud igapäevane vererõhu jälgimine raseduse ajal. See uuring võimaldab teil tuvastada olemasolevad kõrvalekalded, mis võivad tööjõu aktiivsust negatiivselt mõjutada.
Lapse kandmise ajal on naise kehas suurenenud stress, mis võib esile kutsuda vererõhu tõusu väärtuseni 140/90. Rasedate naiste ABPM on parim võimalus kindlaks teha, kas indikaatori ületamine on patoloogilise protsessi arengu põhjus või on see huvitava olukorra kaasnev tegur.
Eelised ja miinused
Tehnika peamiste positiivsete külgede hulgas on järgmised:
.jpg)
- kontroll vererõhu muutuste üle pika aja jooksul;
- võime jälgida jõudlust ilma rutiinsete tegevuste katkestamata;
- lühiajalise muutlikkuse kehtestamine;
- abi raskete haigustega patsientide ravimisel.
See meetod aitab ka tuvastada, milliste tegurite mõjul väärtustase muutub ja millise aja jooksul.
Kuid nagu igal protseduuril, on ka SMADil oma negatiivsed küljed.
Peamine puudus on ebamugavustunne, mis tekib õhu mansetisse pumbamisel.Patsiendil on tunne, et käsi läheb tuimaks. Võib tekkida mähkmelööve ja mansetialune lööve. Teine puudus on see, et meetod on tasuline.
Kas seadet on võimalik petta
On teatud olukordi, kus paljudel noortel, eriti sõjaväkke kutsutavatel, õnnestub SMAD-i petta. Need hõlmavad järgmisi toiminguid.
- hinge kinnipidamine seadme fikseerimise ajal;
- tuharalihaste pinge;
- toniseerivate ravimite võtmine, mis suurendavad jõudlust;
- jalgade tõstmine voodil lamades järgmisel mõõtmisel;
- kohvi, kange tee või energiajookide joomine.
Samuti on oluline meeles pidada, et öise une ajal esineb vererõhu langus. Seetõttu on selle vältimiseks ja seadme petmiseks vaja kogu öö üleval olla.
Igapäevane jälgimine võimaldab tuvastada paljusid patoloogilisi protsesse. Samuti on tänu sellele meetodile võimalik valida efektiivseid raviskeeme neeru-, südame- ja veresoonte-, kilpnäärme- ja kesknärvisüsteemi haiguste korral.
Viimase kümne aasta jooksul on vererõhu igapäevase jälgimise meetod (ABPM) märkimisväärselt arenenud. Praeguseks on see meetod väljunud teadusuuringute raamidest ja seda kasutatakse üha enam praktilises tervishoius.
Selle õpetuse eesmärk on kajastada SMAD süsteemidega praktilise töö peamisi, kõige olulisemaid punkte.
- Näidustused ABPM-i jaoks
Arteriaalse hüpertensiooni (AH) diagnoosimine
1. Piiri Ag.2. "Valge kitli" fenomeni tuvastamine.
3. Sümptomaatilise hüpertensiooni kahtlus.
4. Hüpertensiooniga patsientide uurimine kombinatsioonis südame isheemiatõve, südamepuudulikkuse, vasaku vatsakese müokardi hüpertroofia, tserebrovaskulaarsete haiguste, süsivesikute ja lipiidide metabolismi häirete, uneapnoe sündroomiga.
5. Ebasoodsa pärilikkusega noorte uurimine hüpertensiooni suhtes.
- Arteriaalse hüpotensiooni diagnoosimine
2. Patsientide uurimine, kellel on vererõhu posturaalne ja dünaamiline kontroll.
3. sünkoopilised seisundid.
- Meditsiinilise sekkumise kontroll
2. Farmakoteraapia efektiivsuse ja ohutuse hindamine.
3. Uimastiravile resistentsuse hindamine ja optimaalse raviskeemi valimine sellistel patsientidel.
4. Individuaalse tsirkadiaanrütmi uuring uimastiravi kronoterapeutilises režiimis.
| meetod | Eelised | Puudused |
| auskultatoorne | 1.
Tunnustatud kogu maailmas mitteinvasiivse vererõhu mõõtmise etalonina nii diagnostilistel eesmärkidel kui ka ja automaatsete vererõhumõõtjate kontrollimiseks 2. Suurenenud vastupidavus vibratsioonile ja käte liigutustele |
1.
Tundlikkus välismüra suhtes, mikrofoni asukoha täpsus üle arteri 2. Manseti ja mikrofoni otsene kokkupuude patsiendi nahaga on vajalik 3. Vererõhu määramine on raske nõrkade Korotkoffi helide, väljendunud "auskultatoorse lõhe" ja "lõputu tooniga" korral. |
| Ostsillomeetriline | 1.
Mürakoormuse vastupidavuse tõttu saab seda kasutada kõrge mürataseme korral 2. Vererõhu indikaatorid peaaegu ei sõltu manseti pöördest käel ja sõltuvad vähe selle liikumisest piki kätt (kui mansett pole küünarnukini jõudnud) 3. Õhukese riidekanga kaudu on võimalik vererõhku määrata, mis täpsust ei mõjuta |
1. Suhteliselt madal vastupidavus vibratsioonile ja käeliigutustele |
Praegu on vererõhu mõõtmiseks kolm meetodit: invasiivne (otsene), auskultatoorne ja ostsillomeetriline.
Invasiivne (otsene) meetod vererõhu mõõtmiseks. Toru abil manomeetriga ühendatud nõel või kanüül sisestatakse otse arterisse. Peamine kasutusvaldkond on südamekirurgia. Kliinilistes ja füsioloogilistes katsetes kasutatakse 24-tunnist invasiivset vererõhu jälgimist. Arterisse sisestatud nõela loputatakse hepariniseeritud soolalahusega, kasutades mikroinfusiooni, ja rõhuanduri signaal salvestatakse pidevalt magnetlindile.
Mitteinvasiivsest Praegu kasutatakse vererõhu mõõtmiseks kõige laialdasemalt auskultatoorseid ja ostsillomeetrilisi meetodeid.
N. S. Korotkovi auskultatoorne meetod. Vererõhu registreerimine toimub Korotkoffi toonide määramisel, kasutades ühte või mitut a.brachialise kohal asuvat mikrofoni.
Ostsillomeetriline meetod. Meetod põhineb asjaolul, et vere läbimisel süstooli ajal läbi mansetis oleva arteri kokkusurutud lõigu tekivad õhurõhu mikropulsatsioonid, mille analüüsimisel on võimalik saada süstoolse, diastoolse ja keskmise rõhu väärtused. Võnkumise analüüs viiakse läbi spetsiaalsete patenteeritud algoritmide abil. Süstoolne rõhk vastab tavaliselt rõhule mansetis, mille juures toimub võnkumiste amplituudi järsu suurenemine, keskmine - võnkumiste maksimaalne tase ja diastoolne - võnkumiste järsk nõrgenemine.
| Kindel | Firma "DMS Advanced Technologies", Venemaa | SpaseLabs Medical, USA | Meditech, Ungari | A&D, Jaapan |
| Mudel | MDP-NS-01 | 90207/ 90217 | ABPM-02/M | TM-2421 |
| CAD, mm Hg Art. | 60-260 | 70-285/ 60-260 | 0-280 | 61-280 |
| DBP, mm Hg Art. | 40-200 | 40-200/ 30-200 | 40-159 | |
| kolmap BP, mmHg Art. | 50-240 | 60-240/ 40-230 | ||
| Südame löögisagedus / min | 40-180 | 40-180 | 35-200 | |
| Mõõtmismeetod | Ostsillomeetriline või auskultatoorne | Ostsillomeetriline | Ostsillomeetriline | Ostsillomeetriline ja auskultatoorne |
| Automaatse mõõtmise intervall, min | 3 kuni 90 | 6 kuni 120 | 1 kuni 60 | 1 kuni 120 |
| Mõõtmisperioodide arv | 2 | Kuni 12 | Kuni 4 | |
| Ühe mõõtmise kestus, s | 30-120 | 35-50 | 30 — 120 | — |
| Mõõtmiste arv | 150 | 240 | 300 | 300 |
| Manseti maksimaalne rõhk, mmHg Art. | 300 | 300/ 285 | ||
| Salvestussüsteem | püsiv tegevus | püsiv tegevus | püsiv tegevus | püsiv tegevus |
| Tegevusstandardid | AAMI, BHS | AAMI, BHS, FRG | AAMI, BHS | AAMI, BHS |
| Jõuallikas | 4/3 patareid või 4/3 NiCd AA patareid | 4 patareid või 4 NiCd AA patareid | 4 sisseehitatud NiCd akut | |
| Tarkvara; keel | DOS, Windows; vene keel | DOS, Windows | DOS, Windows; vene keel | S, Windows; Inglise |
| Kaal, g | 360 ilma akudeta | 347/ 255 koos patareidega | 350 koos patareidega | 390 koos patareidega |
| Standardne seire kestus, h | 24-48 | 24-48 | 24-48 | 24-48 |
| 1 komplekti hind USA dollarites | — | ~ 4500 | ~ 2800 | ~ 3825 |
| Märkus: märk "/" eraldab kahe erineva vererõhuregistraatori mudeli parameetrid | ||||
- Mitteinvasiivse ABPM-i seadmed
Ambulatoorsete ABPM-i kaasaegsete mitteinvasiivsete automaatsete salvestite turg on üsna ulatuslik, sellel on esindatud nii välismaised ettevõtted kui ka kodumaised tootjad. Meie riigis on kõige levinumad tabelis toodud arengud. 2. Viimastel aastatel on ilmunud seadmed, mis võimaldavad bifunktsionaalset 24-tunnist jälgimist (BP + EKG), näiteks Cardio Tens süsteem Meditechilt, Ungarist. Uusim saavutus 24-tunnises monitooringus on multisensorsüsteem TM-2425/2025 (A&D Company, Jaapan), mis registreerib lisaks vererõhule ja EKG-le päevasel ajal ka ümbritseva õhu temperatuuri, patsiendi kehaasendi, kiirenduse (kiirenduse). patsiendi liikumist), analüüsib intervallogrammi .
Üks olulisemaid parameetreid ABPM-i seadme valimisel on vererõhu mõõtmise täpsus.
- ABPM-i metoodilised aspektid
Vererõhumõõtja ettevalmistamine ja paigaldamine. Enne jälgimise alustamist veenduge, et salvesti toiteallikas (patareid või akud) on ABPM-i läbiviimiseks piisavalt laetud. Nii näiteks võimaldab АВРМ-02/М süsteem (Meditex, Ungari) juhtida aku pinget diktofoni ekraanil, kui sisestate seadmesse toiteallikad või vajutate pikalt (10 s) oranži nuppu.
Pärast seda ühendatakse makk spetsiaalse kaabli kaudu personaalarvutiga ning arvutiprogrammi abil viiakse läbi maki programmeerimine (initsialiseerimine). Programmeerimine sisaldab teavet patsiendi kohta, perioodide ja mõõtmisintervallide seadistamist (näiteks: 1. periood 10 kuni 23 tundi, mõõtmiste vahe on 15 minutit; 2. periood 23 kuni 7 tundi, mõõtmiste vaheline intervall on 30 minutit), helisignaali olemasolu või puudumine enne iga mõõtmist, samuti vajadus kuvada süstoolse, diastoolse vererõhu ja pulsisageduse väärtusi. Praeguseks on üldtunnustatud mõõtmiste vahelised intervallid: päevasel ajal - 10-15 minutit, öösel - 30 minutit.
Pärast salvesti lähtestamist on vaja mõõta patsiendi õla ümbermõõtu, et pneumokoimuti suurus õigesti valida. Vastavalt WHO soovitustele (1993) peaks täiskasvanutele mõeldud standardmansetil olema 13–15 cm laiune, 30–35 cm pikkune ja vähemalt 80% jäseme perimeetrist katma sisemine pneumaatiline kamber. Patsientidel, kelle õlavarre ümbermõõt on suurem kui 32 cm, tuleb kasutada suurt mansetti, et vältida BP väärtuste ülehindamist. Näiteks vererõhu jälgimise süsteemid SpaceLabs Medical (USA) on varustatud neljas suuruses mansettidega: 13-20 cm (lapsed), 17-26 cm, 24-32 cm, 32-42 cm ja 38-50 cm.
|
||||||||||||||||||||
|
Vastavalt suurusele valitud mansett kantakse vasaku käe "paremakäelistele" ja paremale "vasakukäelistele". Arteri märk mansetil peaks langema kokku punktiga, kus a.brachialis'e pulsatsioon on kõige tugevam, tavaliselt asub see punkt õla distaalses kolmandikus. Kuna jälgimise ajal võib mansett liikuda, mis toob kaasa tulemuste moonutamise, kasutame manseti kinnitamiseks tavaliselt kleepuvaid kahepoolseid kettaid läbimõõduga 60 mm.
Mõõtmiste kontroll (kontrollimine). Patsiendi õlale paigaldatud pneumokokk ühendatakse spetsiaalse T- või Y-kujulise seadme abil samaaegselt registraatori ja elavhõbedasfigmomanomeetriga. Tehke vähemalt neli järjestikust mõõtmist vähemalt kaheminutilise intervalliga. Kolm viimast mõõtmist tehakse vererõhu keskmise "meditsiinilise" ja "instrumendi" väärtuste arvutamiseks. Kui erinevused nende keskmiste väärtuste vahel ületavad 5 mm Hg. Art. diastoolse vererõhu ja/või 10 mm Hg puhul. süstoolse vererõhu puhul on vaja kontrollida manseti õiget paigaldamist. Kui erinevused püsivad, lülitatakse mansett teisele käele või kasutatakse vererõhu määramiseks teistsuguse meetodiga seadet.
Patsiendi juhendamine. Patsiendi õige käitumine monitooringu ajal on väga oluline heade tulemuste saavutamiseks minimaalse vigaste mõõtmiste arvuga. Uuringu eesmärki tuleb patsiendile üksikasjalikult selgitada ja paluda järgida alltoodud reegleid.
- Vererõhu mõõtmise ajal tuleb pneumokoimuriga käsivart piki keha sirutada ja lõdvestada.
- Välistatud on intensiivne füüsiline aktiivsus ja treening vererõhu jälgimise päeval.
- Kui vererõhu mõõtmine algab kõndimise ajal, peate peatuma, langetama käsi mööda keha ja ootama mõõtmise lõppu.
- Patsient ei tohi vaadata seadme näitu, kuna see kutsub esile temas häirereaktsiooni, mis võib viia tulemuste moonutamiseni ja neutraliseerida ABPM-i peamise eelise.
- Patsient peaks öösel magama ja mitte mõtlema registripidaja tööle, vastasel juhul on öise vererõhu väärtused ebausaldusväärsed.
- Jälgimise ajal peaks patsient pidama üksikasjalikku päevikut, mis kajastab tema tegevust ja heaolu.
- Töötlemine ja ABPM tulemuste hindamise põhiprintsiibid
Kõik olemasolevad vererõhu jälgimise süsteemid on tavaliselt varustatud spetsiaalse arvutiprogrammiga. See programm võimaldab mitte ainult initsialiseerida vererõhumõõtjat, vaid ka automaatrežiimis lugeda ja töödelda monitooringu tulemusi ning pealegi väljastada neid trükituna. Allpool käsitleme igapäevase vererõhuprofiili (DRAP) peamisi näitajaid, mis on tänapäeval praktiliselt üldtunnustatud.
Keskmised väärtused. Keskmiste väärtuste (süstoolne, diastoolne, keskmine BP ja pulsisagedus) arvutamine on kõige levinum viis BP jälgimise tulemuste hindamiseks. Tavaliselt arvutatakse keskmised päeva (24 tundi), päeva (ärkveloleku periood, nt 7 kuni 23 tundi) ja öö (uneperiood, nt 23 kuni 7 tundi) kohta. Saadud keskmised väärtused annavad peamise ettekujutuse konkreetse patsiendi vererõhu tasemest ja neil on kõrge prognostiline väärtus, mida on tõestanud arvukad uuringud. Vererõhu jälgimisel saadud keskmiste väärtuste hindamisel kasutatakse teistsuguseid kriteeriume kui traditsiooniliste vererõhu mõõtmiste hindamisel. Tabelis. 3 esitame J. Staesseni jt saadud keskmiste väärtuste standardid. (1998), mis põhineb riiklike projektide analüüsil ja individuaalsetel ABPM-i uuringutel.
Keskmiste väärtuste muutus ravi ajal on kasutatavate antihüpertensiivsete ravimite efektiivsuse kõige olulisem omadus.
Vererõhu tõusu sagedus (CHPAP) (rõhukoormus, hüpertensiivne koormus, ajaindeks) - vererõhu mõõtmiste protsent, mis ületab normi ülemise piiri (päevane - 140/90, öö - 120/ 80 mm Hg. Art.) tase registreerimiste koguarvus. Sellel indikaatoril on selle jaotise pealkirjas kajastatud mitu nime, kuid meie arvates on kõige edukam nimi "vererõhu tõusu sagedus jälgimise ajal" (Gorbunov V. M., 1997).
FRAP on tihedalt seotud keskmiste BP väärtustega. Kuid kõrge vererõhu korral kaotab see 100% -le lähenev näitaja oma teabesisalduse. Sellistel juhtudel arvutatakse APBP BP-aja kõvera aluse pindalana, mis on piiratud 140 mm Hg-ga. Art. süstoolse vererõhu ja 90 mm Hg jaoks. Art. diastoolse vererõhu jaoks. FRAP indikaator täiendab keskmiste BP väärtuste analüüsi ja sellel on sama kõrge prognostiline väärtus. Seda saab edukalt kasutada ka antihüpertensiivsete ravimite efektiivsuse hindamisel.
Vererõhu kõikumine. Varieeruvuse määratlus hõlmab vererõhu kõrvalekallete hindamist ööpäevarütmi kõverast. Kaasaegsete vererõhu jälgimise süsteemide algoritmides arvutatakse enamasti lihtsustatud näitaja - standardhälve keskmisest vererõhust (STD) päevase, päevase ja öise perioodi kohta. Selle indikaatori kriitilised väärtused kerge ja mõõduka arteriaalse hüpertensiooniga (AH) patsientidele on toodud tabelis. neli.
Kui patsiendil on vähemalt üks neljast väärtusest üle, suunatakse ta suurenenud varieeruvusega isikute rühma. Suurenenud BP varieeruvus on tavaliselt seotud sihtorgani kahjustusega (LV müokardi hüpertroofia, unearteri ateroskleroos, muutused silmapõhja veresoontes jne).
Vererõhu päevane rütm (päevane indeks).Ööpäevarütmi raskusastme analüüsimiseks arvutatakse tavaliselt vererõhu öise languse astme indikaator (SNBP). Tabelis. 5 on näidatud selle näitaja arvutamise metoodika.
Vererõhu ööpäevarütmi häired on sagedasemad süsivesikute kahjustusega patsientidel, I ja II tüüpi suhkurtõvega ilma hüpertensioonita ja hüpertensiooniga patsientidel, normotensiivsetel patsientidel, kellel on hüpertensioonile ebasoodne pärilikkus, sümptomaatilise hüpertensiooniga (feokromotsütoom, neerude hüpertensioon) patsientidel. jne) .
Kirjanduse andmetel on ööpäevase rütmi häired koos vererõhu ebapiisava langusega öösel seotud insultide suurema esinemissageduse, vasaku vatsakese müokardi hüpertroofia sagedasema tekke ning sagedasema ja raskema mikroalbuminuuriaga. Naistel, kelle vererõhk öösel ebapiisavalt väheneb, on suurem tõenäosus haigestuda koronaararteritesse ja neil on suurem suremus müokardiinfarkti.
Kõiki ülaltoodud ABPM parameetreid kasutatakse nii hüpertensiooni diagnoosimisel kui ka antihüpertensiivse ravi hindamisel. Näiteks kui keskmine päevane DBP on pidevalt kõrgem kui 90 mm Hg ja RR on üle 50%, saab stabiilse hüpertensiooni kindlalt diagnoosida. Nende näitajate väärtustega 85 mm Hg. Art. ja vastavalt 15-20%, saame rääkida normaalsest vererõhust. Antihüpertensiivse ravi hindamisel tuleks arvesse võtta SBP ja DBP keskmiste väärtuste eripära, kuna need peegeldavad suure hulga mõõtmiste tulemusi ega ole tavaliselt seotud murettekitava patsiendi reaktsiooniga. Seetõttu vähenevad DBP keskmised väärtused vähemalt 3-5 mm Hg võrra. Art. ravi taustal võib viidata märkimisväärsele antihüpertensiivsele toimele.
Antihüpertensiivse ravi valimisel tuleb püüda normaliseerida vererõhku nii päeval kui öösel. Arvesse tuleb võtta ülemäärase öise hüpotensiooni võimalust mõnel patsiendil. Kuid siiani puuduvad üheselt mõistetavad kriteeriumid selle seisundi hindamiseks ABPM-i andmete põhjal.
Antihüpertensiivsete ravimite määramine ei tohiks normaalse SIBP-ga patsientidel põhjustada olulisi nihkeid päevase ja öise BP väärtuste suhtes.
Tõhus antihüpertensiivne ravi viib tavaliselt BP varieeruvuse vähenemiseni. Kui käimasoleva ravi taustal täheldatakse vererõhu varieeruvuse olulist suurenemist, tuleb ravi tulemus lugeda mitterahuldavaks.
Üks kord päevas välja kirjutatud pikatoimeliste antihüpertensiivsete ravimite toime ühetaolisuse hindamisel võite kasutada minimaalse / tipu suhet - lõpliku ja maksimaalse toime suhet (EC / PE). Selle suhte arvutamiseks jagatakse enne ravi saavutatud SBP või DBP vähenemise ulatus võrreldes algse skeemi alusel samamoodi arvutatud vererõhu languse ulatusega ravimi tipptasemel. FDA (USA Toidu- ja Ravimiamet) soovituste kohaselt peaks see suhe olema vähemalt 50%. EC / PE suhte madalam väärtus näitab ravimi ebapiisavat hüpotensiivset toimet annustevahelise intervalli lõpus või ülemäärast hüpotensiooni ravimi tipus. See nõuab ravimi annuse või manustamisaja kohandamist.
Tehnikat, millega vererõhku mõõdetakse ja 24 tunni jooksul saadud tulemusi registreeritakse, nimetatakse igapäevaseks jälgimiseks. See näeb ette indikaatorite registreerimise kindlaksmääratud ajavahemike järel spetsiaalse aparaadi või traditsioonilise tonomeetri abil.
See südametegevuse jälgimise meetod võimaldab teil määrata keskmist rõhku, selle väärtusi öösel ja päeval, kõikumiste amplituudi ja sihtorganite kahjustamise ohtu.
📌 Lugege seda artiklit
Ambulatoorse vererõhu jälgimise eelised
Rõhu mõõtmine ööpäevaringses režiimis on seotud diagnostilise standardi ja eesmärgiga. Sellel on rohkem võimalusi usaldusväärsete tulemuste saamiseks kui juhuslikul üksikul mõõtmisel. Ambulatoorse vererõhu jälgimise (ABPM) eelised hõlmavad järgmist:
- näitab, kuidas päevane koormustase mõjutab rõhu väärtust;
- peegeldab öist rõhumuutust;
- aitab diagnoosida teravaid kõikumisi - hüpertensiivseid ja hüpotensiivseid kriise, minestamist;
- selle uuringus on võimalik teha prognoos ägedate veresoonte häirete võimalikkuse kohta ( , );
- annab võimaluse täpselt valida antihüpertensiivsete ravimite optimaalse aja ja annuse või hinnata ettenähtud ravimite võtmise efektiivsust;
- välistab reaktsiooni meditsiinipersonalile.
Parim võimalus on samaaegne vererõhu ja EKG ().
See kompleks võimaldab teil luua seose südametsükli peamiste omaduste vahel, mida ei saa tuvastada standardsete ühekordsete meetoditega.
Näidustused läbiviimiseks
Kasutatakse järgmiste seisundite diagnoosimiseks:
- kliiniline hüpertensioon (reaktsioon tervishoiutöötajatele);
- vererõhu tõus stressi ülekoormuse ajal tööajal;
- piirirõhu tõus;
- hüpertensiooni öine vorm, apnoe;
- haiguse sümptomaatilised variandid - reaktsioon vererõhku tõstvatele ravimitele, autonoomse närvisüsteemi häired, müokardiinfarkti või isheemia, vereringepuudulikkuse, ebapiisava elektrilise stimulatsiooni režiimi või selle halva taluvuse korral;
- näitajate varieeruvus mitmel mõõtmisel;
- kliiniliste uuringute objektiivsete andmete puudumisel ilmnes kõrge vererõhk;
- traditsiooniline mõõtmine näitab normi koos arvukate riskiteguritega, sihtorganite haigused;
- hüpertensiooni diagnoosimine võimaliku preeklampsiaga rasedatel naistel.
Samuti saab ABPM-i kasutada uimastiravi patsientide valimisel, teraapia efektiivsuse hindamisel, skeemi koostamisel individuaalse raviskeemi ja ravimite annuse valikuga, enne operatsiooni või sünnitust, et uurida insuldi või südameinfarkti riski.
Sellel tehnikal pole vastunäidustusi, kuid on mitmeid patoloogiaid, mille puhul tuleb sellest ajutiselt loobuda: käte veresoonte vigastused või patoloogia, verehaiguste ägenemine, patsiendi keeldumine, rõhk üle 195 mm Hg. Art., tõsised vormid.
Mida peaks ABMS-iga patsient tegema?
 Usaldusväärsete vererõhunäitajate saamiseks peab patsient jälgimise ajal järgima järgmisi reegleid:
Usaldusväärsete vererõhunäitajate saamiseks peab patsient jälgimise ajal järgima järgmisi reegleid:
- käsivart mõõtmisperioodil ei pea painutama, see peaks olema pingevabas olekus, asuma piki keha;
- manseti alumine tase asetatakse küünarnukist 1-2 cm kõrgemale;
- kui seade on mõõtmist alustanud ja patsient on sel ajal liikumises (näiteks kõnnib tänaval), peate peatuma, langetama käsi;
- te ei saa sportida ega teha intensiivset füüsilist tööd, kuid muidu peaks igapäevane rutiin olema normaalne;
- Registripidaja tegevust ei soovita jälgida.
Diagnostika tegemisel ärge eemaldage vererõhuaparaadi osi, ärge lööge seda ega jätke seda niiskuse kätte.
Vaata videot 24-tunnise vererõhu jälgimise kohta:
Kuidas kompleksi läbi viiakse
Automaatseks jälgimiseks pannakse patsient mittetöötavale käele (paremakäelistel vasakul) mansett. Pealegi peaks selle asukoht olema õlavarrearteri tugevaima pulsatsiooni kohas. Pneumomansett ühendatakse torude ühendamise teel rõhuregistraatoriga. See on kompaktne monitor, mis kinnitatakse pildistatava vöö külge.
Mõõtmised tehakse päeval iga 15 minuti järel ja öösel iga 30 minuti järel. Saadud andmed laaditakse spetsiaalse programmiga töötlemiseks arvutisse.
Milleks päevikut pidada
Paralleelselt rõhu mõõtmisega peab patsient registreerima kõik aktiivsuse ja tervisega seotud sündmused:
- une kestus ja selle sügavus, öiste ärkamiste arv;
- psühholoogilise stressi tase, stressirohke olukorrad ja nende heaolu sel perioodil;
- kehaline aktiivsus;
- toidu tarbimine;
- kõik võetud ravimid;
- peavalu, pearinglus, minestamine, valu südames, nägemiskahjustus.
Seejärel võrdleb arst monitori väljastatud andmeid patsiendi enesekontrollipäevikusse kantud kaebustega. Nende põhjal on võimalik teha järeldus olukordade kohta, mis aitavad kaasa rõhu suurenemisele, koostada optimaalne antihüpertensiivse ravi skeem.
Vererõhu ja pulsisageduse mõõtmise tehnika
Kui rõhu reguleerimine on näidustatud, kuid puudub spetsiaalne jälgimisseade, soovitatakse patsientidel tulemused registreerida. Samal ajal tehakse päevikusse samad sissekanded, mis SMAD-iga, kuid mõõtmiste sagedus päevas ei ületa 6-8. Sel juhul on hädavajalik enne magamaminekut ja hommikul enne ravimite võtmist rõhk diagnoosida. .
Õiged mõõtmised viiakse läbi järgmiste põhimõtete kohaselt:
- pärast söömist ja kohvi, tee võtmist peaks mööduma tund või kaks;
- käsi on riietest täielikult vabastatud;
- mõõtmisel ei saa te rääkida;
- vajalik on õige suurusega mansett, see peab katma vähemalt 80% õlavarre ümbermõõdust.
Pulss määratakse radiaalarteril randmeliigesest sentimeeter kõrgemal, pöidla küljelt. Löökide sageduse minutis loendamiseks kasutage sekundiosuti nimetis-, keskmist ja sõrmusesõrme ning stopperit.
Juhtimisseade
Seadme töömehhanism põhineb asjaolul, et kui verevool liigub läbi arteriaalse kokkusurumise koha, tekivad õhuvõnked. Kui need on registreeritud, saab tekkivaid võnkumisi uurida spetsiaalsete algoritmide abil. On üldtunnustatud, et arteriaalse rõhu keskmine tase vastab lainete suurimale amplituudile, järsk tõus - süstoolsele ja langus - diastoolsele vererõhule.
Rõhu jälgimisseadmete mudeleid toodavad Venemaa tootjad (täiustatud DMS-tehnoloogiad), aga ka välisfirmad. Kõige huvitavamad on hiljutised arengud, mis võimaldavad samaaegselt registreerida vererõhku ja EKG-d. Ja Jaapani mitme sensori süsteem, mida toodab AND, suudab arvestada ka temperatuuri režiimi mõõtmiste ajal, patsiendi keha asukohta ja tema liigutuste intensiivsust.
Öösel tõuseb rõhk haigusest, stressist, mõnikord lisandub neile apnoe ja unetuse korral paanikahood. Uneaegsete järskude vererõhuhüpete põhjused võivad olla kaetud ka vanusega, menopausiga naistel. Ennetuseks valitakse pika toimeajaga ravimid, mis on eriti oluline eakatele. Milliseid tablette on vaja öise hüpertensiooni jaoks? Miks vererõhk öösel tõuseb ja päeval normaalne on? Mis peaks olema normaalne?


Hüpertensiooni peetakse tavaliseks häireks, mis põhjustab tervisele ohtlikke tagajärgi. Tüsistuste vältimiseks tasub läbi viia üksikasjalik diagnoos. Üks täpsete näitajate tuvastamise meetodeid on vererõhu igapäevane jälgimine. See protseduur võimaldab teil määrata täpsed näitajad ja valida sobiva ravi. Mis on siis SMAD?
Kardiovaskulaarsüsteemi seisundi hindamiseks viiakse läbi igapäevane vererõhu jälgimine. See seisneb vererõhu ja selle kõikumiste regulaarses mõõtmises päeva jooksul. Uuringu jaoks kasutatakse spetsiaalset aparaati - sfügmomanomeetrit.
Tavaline indikaatori mõõtmine tonomeetriga, mida tehakse vaid paar korda, ei näita täit pilti. Rõhunäitajad päeva jooksul kõiguvad kogu aeg. Seda protsessi mõjutavad paljud tegurid – emotsionaalne seisund, füüsiline aktiivsus, ravimite kasutamine.
Vererõhu jälgimine võimaldab võtta arvesse kõiki võimalikke ööpäevaseid rõhukõikumisi ja fikseerida need kogu päeva jooksul. Kõikumiste keskmiste parameetrite järgi on võimalik tuvastada kardiovaskulaarsüsteemi kahjustusi, teraapiavajadust ja järgnevaid diagnostilisi uuringuid.
Igapäevast survet saab jälgida erinevates olukordades. See võimaldab teil selliseid probleeme lahendada:
- Arteriaalse hüpertensiooni tuvastamine - rõhu tõus. ABPM-i kasutatakse piirtingimustel või kui on kahtlus diagnoosi õigsuses. Seda tehnikat on vaja ka kõrge vererõhu tuvastamisel südamepuudulikkuse või neuroloogiliste kõrvalekallete taustal.
- Hüpotensiooni diagnoosimine - rõhu langus. See protseduur on vajalik igasuguste rikkumiste puhul, mis on seotud sellise näitaja vähenemisega.
- Ravimiteraapia kontroll. Igapäevane vererõhu jälgimine võimaldab mõista, kui tõhus on määratud ravi. Mõnel juhul on vaja valida mõni muu ravim. ABPM-i abil on võimalik kontrollida erinevate patoloogiate muutuste dünaamikat ja teraapia efektiivsust.
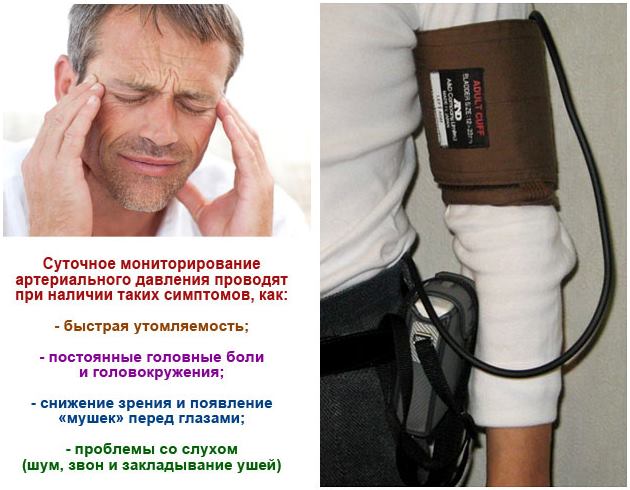 Sageli on protseduur vajalik südame ja veresoonte seisundi objektiivseks hindamiseks lühikese aja jooksul. Selline vajadus võib tekkida ajateenistuskõlblikkuse tunnustamisel. Paljude südamehäirete tuvastamine nõuab palju aega. Igapäevane jälgimine võib selle protsessi kiirendada.
Sageli on protseduur vajalik südame ja veresoonte seisundi objektiivseks hindamiseks lühikese aja jooksul. Selline vajadus võib tekkida ajateenistuskõlblikkuse tunnustamisel. Paljude südamehäirete tuvastamine nõuab palju aega. Igapäevane jälgimine võib selle protsessi kiirendada.
Tähtis: seda diagnostilist protseduuri saab kasutada inimestele, kellel on ebasoodne pärilikkus. Seda tehakse isegi neile inimestele, kes ei kannata kardiovaskulaarsüsteemi kahjustusi.
Ambulatoorne vererõhu jälgimine on väga informatiivne protseduur. Peamised näidustused hõlmavad järgmist:

Vastunäidustused
Seda uuringut ei pruugita alati läbi viia. Peamised vastunäidustused hõlmavad järgmist:
- nahapatoloogia kordumine manseti pealekandmise piirkonnas;
- käte traumaatilised kahjustused, mis välistavad manseti paigaldamise võimaluse;
- vere hüübimishäirete ägenemine ja verejooksu kalduvus;
- õlgade arterite avatuse rikkumine, mida kinnitab instrumentaalne meetod;
- inimlik keeldumine.
Tuleb meeles pidada, et uuring ei pruugi anda tulemusi oluliste südame rütmihäiretega. Samuti ei kasutata seda - üle 200 mm Hg. Art. 
Koolitus
Selleks, et uuring oleks edukas, on väga oluline diagnoosimiseks korralikult valmistuda. Selles etapis on vaja kontrollida tehnilise seadme tööd:
TÄHTIS TEADA! Kõrgenenud kolesterool provotseerib hüpertensiooni ja ateroskleroosi arengut ning on üldiselt südamele väga ohtlik. Kuid täna saab seda probleemi juba lahendada. Teadlased on leidnud viisi kolesterooli naastude lahustamiseks looduslike koostisosadega.Ravimit kasutatakse kodus 30 minutit enne sööki.
- Oluline on tagada, et salvestil oleks õige võimsus. Seetõttu tasub aku laetuse taset kontrollida ja aru saada, kas sellest jätkub ööpäevaks pidevaks tööks.
- Ühendage seade arvutiga ja programmeerige see inimese individuaalsete parameetrite jaoks. Seadmesse sisestatakse andmed patsiendi kohta, registripidaja töörežiim. Sel juhul tasub määrata intervall, mille järel rõhumõõtmist tehakse päeval ja öösel. Kui mõõtmise eelõhtul on vaja signaali rakendada, tuleb see programmeerida. Samuti reguleerib spetsialist monitoril kuvatavaid indikaatoreid.
- Manseti õigeks valikuks tasub mõõta patsiendi küünarvarre.
Protseduuri läbiviimiseks kantakse varustuse mansett mittetöötava käe tsooni: paremakäelistele - vasakule, vasakukäelistele - vastavalt paremale. Et seade ei liiguks, peab see olema hästi fikseeritud. Mõnel juhul kasutatakse nendel eesmärkidel spetsiaalseid kettaid, millel on kleepuv kate.
 Võimalik on samaaegne EKG ja vererõhu jälgimine
Võimalik on samaaegne EKG ja vererõhu jälgimine Kindlasti teavitage patsienti protseduuri algoritmist:

Protseduuri tehnika
Kardioloogias on patsiendile ette nähtud spetsiaalsed seadmed, mis on tal päeva jooksul:
- Mansett asetatakse küünarvarre piirkonda ja kinnitatakse nii, et see säilitaks positsiooni kogu uuringu vältel.
- Põhiseade on kinnitatud vöö külge. See kaalub ligikaudu 300 g ja ei tekita patsiendile ebamugavust.
Pärast vajalike juhiste saamist võib inimene minna koju ja asuda majapidamistöödele. Seade, mida tuleb kehal kanda, annab signaali teatud ajavahemike järel.
Sel perioodil on oluline võtta vastutus päeviku täitmise eest. See aitab arstil saada täieliku pildi rõhumuutuste ja inimtegevuse tüübi seostest.
Pärast koduse diagnostika lõppu lülitatakse seade välja. Seejärel peate minema arsti juurde, andma talle seadme ja andmed dekodeerimiseks. Saadud teabe põhjal teeb arst järelduse. 
Rõhu informatiivse määramiseks peate järgima järgmisi soovitusi:
- Oluline on tagada, et toru, mis ühendab seadet mansetiga, ei oleks muljunud.
- Kui on märke seadme talitlushäiretest, peate konsulteerima arstiga. Ärge proovige seadet ise parandada.
- Mansett tuleks kinnitada umbes paar sõrme küünarnuki kõvera kohal. Seadme asendi muutmisel peab patsient seda korrigeerima.
- Oluline on püüda mitte sattuda elektromagnetilise kiirguse allikate asukoha piirkonda.
- Diagnoosi ajal tuleks veeprotseduuridest loobuda, kuna seadet ei tohi niisutada.
- Kui seade mõõdab, peate jäseme lõdvestama. Signaal näitab mõõtmise algust ja lõppu.
Tavaliselt mõõdetakse rõhku päeval ja öösel vastavalt 15 ja 30 minuti järel, kuid vajadusel saab arst aparaadi seadistusi muuta.
Tulemuste dešifreerimine
Protseduuri tulemuste dešifreerimiseks peate konsulteerima arstiga. Seireandmeid töödeldakse arvutiprogrammi abil. Seda tehakse automaatselt. Protsessi põhietapid hõlmavad järgmist:

Protseduuri eelised ja puudused
Sellel vererõhu mõõtmise meetodil on kõrge diagnostiline väärtus. See toob kaasa mitmeid eeliseid. Igapäevase jälgimise abil on võimalik:
- Tehke pika aja jooksul suur hulk mõõtmisi - üle 50.
- Hankige usaldusväärseid tulemusi. See on tingitud asjaolust, et inimene jääb protseduuri ajal võimalikult rahulikuks.
- Salvestage rõhunäitajad mitte ainult päeval, vaid ka öösel.
- Analüüsige rõhu aja kõverat.
- Tegelege keeruliste patoloogiatega.
- Kardiovaskulaarsüsteemi haiguste progresseerumise prognoosimine.
- Määrake sihtorganite kahjustuse määr. Selle põhjuseks on selliste rikkumiste seotus keskmiste päevaste rõhunäitajatega.
- Jälgige käimasoleva ravi efektiivsust.
Ühekordne vererõhu mõõtmine haiglas nii täpseid tulemusi ei anna. See tekitab probleeme diagnoosi määramisel ja ravimite valikul. Samuti võib arstil olla raskusi ravi efektiivsuse hindamisel.
Pange tähele: igapäevane jälgimine hindab rõhunäitu mitu korda. Tänu sellele on võimalik kindlaks teha, mis ajal parameetreid rikuti. See võimaldab valida ravimite annuse ja kasutamise aja nii, et rõhk püsiks terve päeva jooksul normaalne.
Meetodi peamised puudused on patsiendi mugavuse rikkumine. Nende hulka kuuluvad järgmised:
- igapäevane jälgimine on üsna kulukas;
- manseti pigistamisel võib täheldada õla tuimust;
- manseti all on nahaärrituse oht;
- võimalik unehäire seadme ööpäevaringse töö tõttu;
- Protseduuril on mitmeid vastunäidustusi.
Igapäevast jälgimist peetakse informatiivseks protseduuriks, mis võimaldab hinnata vererõhku 24 tunni jooksul. Tänu sellele on võimalik teha õige diagnoos ja valida piisav ravi. Lisaks võimaldab protseduur hinnata ravi efektiivsust ja kohandada ravimite kasutamise režiimi.
Kas teil on küsimusi? Küsige neilt kommentaarides! Neile vastab kardioloog.





