CARBUNCLUS - mitmete juuksefolliikulite ja rasunäärmete äge mädane-nekrootiline põletik, millega kaasneb ühe põletikulise infiltraadi moodustumine ja põletikulise protsessi üleminek nahaalusesse koesse.
- ETIOPATOGENEES
Tavaliselt on kaks etappi: infiltratsioon ja mädane sulandumine.
Kvalitatiivne ja kvantitatiivne erinevus keemisest seisneb naha ja eriti nahaaluse koe massilises nekroosis põletikupiirkonnas. See haigus võib tekkida suhkurtõvega patsientide paise enneaegse või ebaõige ravi korral.
Nagu keemise korral, kaasneb ka karbunkuliga põletikulise protsessi arenguga mitte ainult naha, vaid ka nahaaluskoe hulgivaskulaarne tromboos, mis aitab oluliselt kaasa nekroosile ja mädane sulandumisele.
- KLIINILINE PILT
Üldnähtused kasvavad kiiresti: iseloomulikud on kõrge palavik kuni 39-40 ° C, külmavärinad ja muud raske joobeseisundi tunnused.
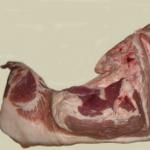
Järk-järgult moodustub infiltraadi keskele nahanekroosi tsoon, see muutub mustaks, samal ajal kui karvanääpsude kohtadesse tekkinud aukudest hakkavad voolama mädased massid ("sõela" sümptom).
- RAVI
Algstaadiumis karbunkuli korral on võimalik määrata konservatiivne ravi (sarnaselt keemise infiltratsiooni staadiumi raviga). See periood on aga väga lühike. Peamine karbunkuli ravimeetod on kirurgiline ja seda tuleks rakendada võimalikult varakult.
Karbunkuli operatsiooni nimetatakse "karbunkuli dissektsiooniks ja väljalõikamiseks". Selle erinevus teistest mädakirurgia operatsioonidest seisneb selles, et see on peamiselt suunatud nekrootiliste kudede täielikule eemaldamisele.
Tehakse ristikujuline (või H-kujuline) sisselõige (joon. 12.3). Nahaklapid eraldatakse, tervetes kudedes lõigatakse välja kogu nekrootiline kude, avanevad mädased triibud,
peske haav 3% vesinikperoksiidiga ja sisestage antiseptikumidega tampoonid. Seejärel tehakse sidemed ja ravi mädase haava ravimise põhimõtete kohaselt.
b) Üldine ravi
Üldiste ravimeetodite kasutamine on kohustuslik.
Vajalik on läbi viia antibiootikumravi, piisab võõrutusravist (tavaliselt infusioonravist detoksifitseerivate vereasendajate kasutamisega), immunokorrektsioonist (UV- või laservere kiiritamine, antistafülokoki y-globuliin jne). Diabeediga patsiendid peavad kontrollima vere glükoosisisaldust ja selle korrigeerimist.
Artikli sisu
Karbunkel(carbunculus) - mitmete külgnevate juuksefolliikulite või rasunäärmete äge ulatuslik mädane-nekrootiline põletik, millega kaasneb üldine infiltraat, naha ja nahaaluse rasva nekroos veresoonte tromboosi tagajärjel.Karbunkuli etioloogia ja patogenees
Karbunkuli tekitajad on Staphylococcus aureus või valge, harvem Streptococcus, samuti mikroorganismide ühendused. Soodsad tingimused haiguse alguseks on hüpo- ja beriberi, suhkurtõbi, immuunpuudulikkus. Kõige sagedamini esineb karbunkel kaela tagaküljel ja kaelal, seljal, alaseljal ja reitel, samuti üla- ja alahuultel. Haigus algab põletikulise infiltraadi moodustumisega, mis katab mitu külgnevat juuksefolliikuli. Infiltraadi piirkonnas on häiritud vere mikrotsirkulatsioon, tekib kapillaaride staas ja tromboos, mis viib kiiresti naha, nahaaluse rasvkoe ja sügavalt paiknevate kudede ulatusliku nekroositsooni moodustumiseni. Kuded läbivad mädase sulandumise, samal ajal kui kahjustatud folliikulite kaudu võib vabaneda mäda. Mädane-nekrootiline infiltraat meenutab välimuselt kärgstruktuuri. Pärast nekrootiliste masside koorimist täidetakse haav granulatsioonidega ja moodustub kare arm.Carbuncle'i kliinik
Esiteks moodustub kiiresti leviv infiltraat pindmiste pustulitega. Infiltraadi piirkonnas on terav kaarekujuline valu. Infiltraadi kohal olev nahk muutub lillaks, pingul, paistes, väliselt meenutab sõela. Pustulitest eraldub suur hulk hallikasrohelist mäda. Kuded on nekrootilised. On selged üldise mürgistuse tunnused: tahhükardia, iiveldus, oksendamine, tugev peavalu, hüpertermia kuni 39-40 ° C, leukotsütoos, verevalemi nihkumine vasakule, isutus, unetus. Kui karbunkel paikneb näol, on joobeseisundi tagajärjed palju tugevamad, kuni minestamiseni. Pärast nekrootiliste kudede koorimist ja mäda eemaldamist on mürgistusnähtude raskusaste oluliselt nõrgenenud.Karbunkuli tüsistused
Karbunkuli komplitseerivad lümfangiit, lümfadeniit, tromboflebiit, mädane meningiit, sepsis. Kindlasti viige läbi siberi katku karbunkuli diferentsiaaldiagnostika.Karbunkuli ravi
Karbunkuliga patsiendid paigutatakse kompleksraviks tingimata kirurgilise osakonna haiglasse. Operatsioon viiakse läbi üldnarkoosis. See seisneb nekrootiliste kudede piisavas eemaldamises kuni nende piirini tervete kudedega. Veresoonte tromboosi tõttu on operatsiooni ajal verejooks tavaliselt väike. Operatsioonijärgsele haavale kantakse side dekametoksiinil põhinevate antiseptikumidega (dekasaan, horosten), hüdrofiilsete salvidega (levosiin, nitatsiid), hüdrofoobsete-hüdrofiilsete omadustega ravikompositsioonidega (flotoksaan). Esimestel päevadel vahetatakse sidemeid iga päev. Aktiivselt kasutatavad proteolüütilised ensüümid (kümopsiin, trüpsiin, terrilitiin, papaiin, streptodekaza). Intramuskulaarselt ja rasketel juhtudel ja intravenoosselt manustatakse laia toimespektriga antibiootikume ja seejärel (pärast antibiogrammi) - ravimeid, mille suhtes inokuleeritud mikroobid on tundlikud. Vajadusel kasutatakse ka võõrutusravi (sorbilakt, reosorbilakt, soolalahused) - hemosorptsioon. Sellist kompleksteraapiat on soovitav täiendada autonoomse närvisüsteemi seisundi korrigeerimise meetoditega (biogalvaniseerimine, vibroakustiline teraapia, valgusteraapia). Diabeediga patsientidel on karbunkuli ravis oluline samm hüperglükeemia ja glükosuuria dünaamika range regulaarne jälgimine, samuti nende korrigeerimine.Seega toimub karbunkuliga patsientide ravi postoperatiivsel perioodil vastavalt kõikidele mädaste haavade ravi reeglitele, kasutades aktiivselt kaasaegseid antiseptikume, proteolüütilisi ensüüme, võõrutusravi, immuunsust stimuleerivaid meetodeid, süsivesikute metabolismi korrigeerimist ja autonoomse närvisüsteemi aktiivsus.

Kirjeldus:
Karbunkel on pärisnaha ja hüpodermise sügavate kihtide difuusne mädane-nekrootiline põletik, mille protsessis osalevad mitmed naaberkarvanääpsud. Karbunkuli korral hõivab mädane-nekrootiline infiltraat suure ala ja levib pärisnaha ja hüpodermise sügavamates kihtides kui keema korral.
Sõna "karbunkel" pärineb kreeka sõnast carbo - kivisüsi ja tähendab "süsi", kuna mäda-nekrootilise põletiku protsessis moodustunud suured alad on tumedat värvi, mis oli aluseks haiguse võrdlemisel kivisöega.
Lemmik lokaliseerimine - kaela tagaosa, selg, alaselg.
Sümptomid:
Kliinik ja karbunkuli kulg. Karbunkuli arengu alguses leitakse nahas mitu eraldiseisvat tihedat sõlme, mis ühinevad üheks infiltraadiks. Viimane suureneb, ulatudes mõnikord lapse peopesa suuruseni. Selle pind omandab poolkera kuju, nahk muutub pingeliseks, infiltraadi keskel on see tsüanootiline: väljendub lokaalne valu. See on infiltraadi arengu esimene etapp, mis kestab 8-12 päeva. Seejärel moodustub infiltraadi piirkonda mitu pustulit, mille kaaned avanevad ja moodustub mitu auku, mis annavad karbunkulile sõelalaadse välimuse. Nende avade kaudu vabanevad verega segatud mäda ja nekrootilised massid, mis on rohelised. Järk-järgult läbivad nekroosi kõik karbunkuli keskosa suured alad. Tagasilükatud massid moodustavad ulatusliku koe defekti - tekib sügav haavand, mis mõnikord ulatub lihastesse. Teine etapp - mädanemise ja nekroosi staadium - kestab 14 kuni 20 päeva. Lisaks täidetakse haavand granulatsioonikoega ja reeglina moodustub kare sügav arm, mis on joodetud aluskudede külge. Suured armid jäävad isegi pärast operatsiooni, kui see tehakse karbunkuli jaoks.
Tavaliselt on üksikud karbunklid. Nende arenguga kaasnevad kõrge palavik, piinavad rebenevad, tõmblevad valud, külmavärinad ja halb enesetunne. Karbunkuli pahaloomulist kulgu võib täheldada vanemas eas, raske diabeedi all kannatavatel alatoidetud patsientidel, kellel on neuropsüühiline ületöötamine. Nendel juhtudel esinevad neuralgilised valud või sügav kummardus, septilise iseloomuga palavik. Surm võib tekkida suurest anumast pärinevast ohtrast ja sellest. Nina, ülahuule lokaliseerimisega on võimalikud rasked meningeaalsed tüsistused.
Esinemise põhjused:
Karbunkuli tekitaja on Staphylococcus aureus, harvem muud tüüpi Staphylococcus aureus.
Patogeneesis mängivad rolli kurnatus (kroonilise alatoitumuse või raske üldhaiguse tõttu) ja ainevahetushäired, eriti süsivesikute ainevahetus (diabeedi korral).
Ravi:
Ravi jaoks määrake:
Ambulatoorselt on lubatud ravida väikese suurusega karbunkleid, mis paiknevad kehatüvel ja jäsemetel, kui neid pole väljendunud. Haiguse alguses, ainult esinemise korral, enne mädase-nekrootilise fookuse moodustumist, on näidustatud antibiootikumravi. Antibiootikumid on reeglina ette nähtud laia toimespektriga - ampitsilliin, ampioks jne, sünteetilised laia toimespektriga antibakteriaalsed ravimid - biseptool, furagin. Näidatud on valuvaigistid ja südameained, piima-taimetoit. Infiltraadi pinda töödeldakse 70% etüülalkoholiga ja kantakse aseptiline side. Rakendage ultraviolettkiirgust, UHF-ravi. Konservatiivse ravi soodsa mõju korral toimub infiltraadi vastupidine areng 2-3 päeva pärast ja sellega kaasneb valu vähenemine, kehatemperatuuri langus ja verepildi normaliseerumine.
Operatsiooni näidustus on nekroosikolde moodustumine. Väikese karbunkuli operatsioon tehakse kohaliku tuimestuse all 0,5–0,25% novokaiini lahusega. Karbunkel lõigatakse läbi kogu nekroosi paksuse elujõuliste kudedeni, millele järgneb nekrektoomia. Operatsioon lõpeb tampoonide sisestamisega haavale naatriumkloriidi või proteolüütiliste ensüümide hüpertoonilise lahusega. Kuni mädaste-nekrootiliste masside lõpliku tagasilükkamiseni vahetatakse proteolüütiliste ensüümide, hüpertoonilise naatriumkloriidi lahusega sidemeid iga päev, vastavalt näidustustele tehakse etapiline nekrektoomia, seejärel kasutatakse salvipõhiseid preparaate (10% metüüluratsiili salv, vinüliin jne). Pärast operatsiooni jätkatakse antibiootikumravi ja füsioteraapiat.
Karbunkuli suur suurus, mädane-nekrootilise protsessi progresseerumine, kompenseerimata
Karbunkel- karvanääpsude rühma ja nendega kaasnevate rasunäärmete äge mädane-nekrootiline põletik koos naha ja nahaaluskoe ulatusliku nekroosiga. Seda haigust peetakse mitme paise sulandumiseks piiratud alal, mille tagajärjeks on kahjustatud piirkonna üldine mädane-nekrootiline põletik.
Sümptomid. Karbunkel areneb keha ebasoodsas seisundis: suhkurtõbi, raske kaasuv või eelnev haigus, alatoitumus, hüpo- või beriberi. Haigus võib tuleneda keemise ebaõigest ravist (märjad kompressid, salvid, halvasti fikseeritud side jne).
Karbunkuli esimene tunnus on naha märkimisväärne nekroos üksikute kahjustatud folliikulite vahel – kahjustatud piirkonna nahk meenutab kärgstruktuuri. Teiseks tunnuseks on sügavamate kudede kiiresti progresseeruv nekroos, mis levib T1 lihase fastsiasse. Karbunkel on diabeetikutele väga ebasoodne.
Kahjustuse kohas (kael, selg, tuhara piirkond) on massiivne lillakassinine infiltraat (verega imbudes võivad keskosad olla peaaegu mustad), mille keskel on eraldi kollased täpid. 7 päeva pärast tekib mädane-nekrootiliste varraste kohal perforatsioon koos suure hulga mäda eritumisega ja nekrootilise naha hülgamine, mõnikord ka märkimisväärsel määral. Karbunkuli välimust selles etapis võrreldakse kärgstruktuuri haavandiga. Alates mäda eritumisest paraneb komplikatsioonide puudumisel patsiendi tervislik seisund kiiresti, temperatuur langeb normaalseks.
Karbunkuli korral toimuvad väljendunud üldised nähtused. Paranemisprotsess kulgeb aeglaselt ja nõuab mõnikord tekkinud pehmete kudede defekti plastilist asendamist.
Karbunkuli tuleks eristada siberi katkust, mille puhul tavaliselt mädanemist ei esine, mõnikord pehmete kudede sarkoomiga (aeglasem areng ja mäda-nekrootiliste vardade puudumine).
Karbunkuli ravi.
Antibiootikumravi. Info puudumisel mikrofloora tundlikkuse kohta - ampitsilliin 0,5 g 4-6 korda päevas, oksatsilliin 0,5 g 4-6 korda päevas, klooramfenikoolsuktsinaat 0,5 g 3-4 korda päevas intramuskulaarselt. Antibiootikume võib manustada üks kord samaaegselt lühikese novokaiini blokaadiga kahjustatud piirkonna lähedal. Tundlikkuse kohta andmete saamisel - antibiootikumide kasutuselevõtt vastavalt tulemusele. Proteolüütiliste ensüümide (trüpsiin, kümotrüpsiin 0,005 g 2 korda päevas) intramuskulaarne manustamine. Vitamiinid. Sulfanilamiidi ja nitrofuraani preparaadid.
Spetsiifiline ravi: stafülokoki toksoid, antistafülokoki gammaglobuliin, hüperimmuunne antistafülokoki plasma, heteroloogne antistafülokoki gammaglobuliin.
Kaasuvate haiguste, eriti diabeedi ravi on kohustuslik. Voodipuhkus ja kahjustatud piirkonna immobiliseerimine. Näo karbunkulitega on keelatud närida (näha on ette nähtud vedel toit) ja rääkimine. Kohalikult - kuiv kuumus, UHF, UFO.
Esialgsel perioodil on röntgenteraapia abil võimalik saavutada abort. Sel juhul tuleks välistada kõik füsioteraapia protseduurid. Karbunkuli pinnale kantakse kuiv side või Vishnevski salv. Märgade kompresside ja sidemete kasutamine (lõdva fikseerimisega) on viga, kuna see soodustab nakkuse levikut läbi naha naaberpiirkondadesse.
Ebaõnnestunud konservatiivse ravi korral 2-3 päeva ja mürgistuse suurenemisega on näidustatud operatsioon. Näo, pea ja kaela karbunkulitega ning üldise joobeseisundi sümptomitega patsiendid tuleb kiirabiga haiglasse viia.
Karbunkuli operatsioon on mõned funktsioonid. Kui paise korral piisab lihtsalt naha lõikamisest üle abstsessi, siis tuleb karbunkel lõigata terveteks kudedeks. Tavaliselt kasutavad nad ristikujulist sisselõiget või H-tähe kujulist sisselõiget kogu infiltraadi sügavuse ja laiuse ulatuses. Pärast sisselõiget lõigatakse kääride või skalpelliga välja nekrootiline kude. Tekkinud, alati märkimisväärset kapillaarverejooksu saab peatada, vajutades tampooni kuuma hüpertoonilise naatriumkloriidi lahusega. Pressimise kestus on vähemalt 3-5 minutit. Kui veritsus taastub pärast tampooni eemaldamist, on parem kasutada katguti õmblusi, mitte haava tihedalt tamponeerida, mis takistab eritiste väljavoolu. Esimene side tehakse järgmisel päeval pärast sekkumist ja seejärel mitu päeva iga päev, kuni haav on puhastatud.
Seejärel tuleb suure defekti korral teha vaba nahasiirdamine, mis võetakse reiele või eesmisele kõhuseinale. Juhtudel, kui ilmnevad algava sepsise tunnused, on hädavajalik ligeerida väljalaskeveen kogu ulatuses, väljaspool kahjustust. Kõik operatsioonid karbunkulitega tuleks teha ainult üldnarkoosis (lühiajaline anesteesia halotaaniga, barbituraadid, eponto-jäägid). Operatsioone on tulusam teha elektrokirurgiliste meetodite või laserkiire abil.
Näo karbunkulitega kasutatakse sagedamini konservatiivset ravi.
Keetmiste ja karbunkulite ennetamine on üldised hügieenimeetmed ja nahahooldus. Suhkurtõve kohustuslik ravi.
Polikliiniku kirurgi käsiraamat. Kutushev F. Kh., Libov A. S. Michurin N. V., 1982
Karbunkel on mitmete karvanääpsude ja rasunäärmete äge mädane-nekrootiline põletik, millega kaasneb ühe põletikulise infiltraadi moodustumine ja nekroos.
Etiopatogenees
Karbunkel areneb kõige sagedamini eakatel patsientidel suhkurtõbi m, kurnatuse, beriberi jne taustal. Samuti traumatiseerimine-hõõrutab krae. Tavaliselt on kaks etappi: infiltratsioon ja mädane sulandumine. LOKALISEERIMINE - kaela tagaosa, selg, reie.
Kvalitatiivne ja kvantitatiivne erinevus keemisest seisneb naha ja eriti nahaaluse koe massilises nekroosis põletikupiirkonnas.
Kliiniline pilt
Esialgsel etapil täheldatakse märkimisväärse (kuni 8-10 cm) põletikulise infiltraadi moodustumist. See on teravalt valus, nahk selle kohal on hüpereemiline, sinaka varjundiga.)
Järk-järgult moodustub infiltraadi keskosas naha nekroosi tsoon, nekrootilised mustad vardad. samal ajal hakkavad juuksefolliikulite kohtadesse tekkinud aukudest läbi voolama mädased massid (“sõela” sümptom).
Ravi haiglas
Kirurgiline.
Tehakse ristikujuline (või H-kujuline) sisselõige, eraldatakse nahaklapid, tervetes kudedes lõigatakse välja kogu nekrootiline kude, avatakse mädased triibud, pestakse haav 3% vesinikperoksiidi lahusega, asetatakse antiseptikumidega tampoonid. Seejärel tehakse sidemed ja ravi mädase haava ravimise põhimõtete kohaselt.
Üldine ravi
Vajalik on läbi viia antibiootikumravi, võõrutusravi Suhkurtõvega patsiendid peavad kontrollima vere glükoosisisaldust ja selle korrigeerimist.
5 Sekundaarne krooniline osteomüeliit, kliinik, diagnoosimine ja ravi
Krooniline hematogeenne osteomüeliit on haigus, mida iseloomustab mädane-nekrootilise fookuse esinemine luus koos fistuliga (või ilma selleta), mis on pikaajaline ja ei ole reeglina kalduvus iseparanemisele.
Etiopatogenees
Kroonilisele osteomüeliidile eelneb tingimata äge staadium.
Ägeda osteomüeliidi üleminek krooniliseks toimub erinevatel aegadel alates haiguse algusest (3 nädalat kuni 4 kuud) ja sõltub suuresti sekvestratsiooni kiirusest (luu nekroos). On remissiooni ja retsidiivi etappe.
Sekvestreerimisprotsess on väga aeglane ja kestab kuid ja mõnikord aastaid.
Põletikulis-reparatiivsed protsessid luu surnud osa ümber kulgevad tänu endosteumi ja luuümbrise osteogeensele koele, mis moodustavad vastloodud luust kapsli, mille sees on granuleeritud vooder. Selle tulemusena on sekvester, mis on kaotanud mehaanilise ühenduse ümbritseva elava luuga, justkui kinnimüüritud vastloodud luu kapslisse (sekvestraalkarp). Ja toetab kroonilist põletikku aastaid
Mäda eritub fistulite kaudu, mis võivad perioodiliselt sulguda. Viimane toob kaasa mäda hilinemise ja uue protsessi aktiivsuse puhangu koos vastava lokaalse ja üldise reaktsiooniga. See seisund võib kesta aastakümneid ja mõnikord toob kaasa tõsiseid muutusi parenhüümi organites (neeru-maksapuudulikkus, amüloidoos), mis võib põhjustada surma.
Kroonilise osteomüeliidi kõige iseloomulikum tunnus on mädaste fistulite moodustumine kirurgiliste sisselõigete kohas või iseavanenud lihastevahelised flegmoonid. Reeglina läheneb fistuloosne kanal luukoe hävitavalt muutunud piirkonnale. Fistuli välimine ava asub mõnikord osteomüeliidi fookusest märkimisväärsel kaugusel.
Kliiniline pilt
Kliinilist kulgu iseloomustavad vähesed nähud: valutav valu osteomüeliidi fookuse piirkonnas, mädaste fistulite olemasolu ja karedad operatsioonijärgsed armid. Protsessi ägenemisega täheldatakse juba väljendunud valusid, kehatemperatuuri tõusu kuni 38-39 ° C, naha punetust osteomüeliidi fistuli piirkonnas. Kroonilise osteomüeliidi ägenemine on kõige sagedamini seotud varem toiminud mädase fistuli ajutise sulgemisega.
DIAGNOSTIKA
Radiograafia - luu paksenemine, õõnsused selles, sekvestrid, osteoskleroos, luuüdi kanali ahenemine, periosti paksenemine. Oluline koht fistuloosse diagnoosimisel
vormid on hõivatud fistulograafiaga, samuti stsintigraafia ja tomograafiaga, eriti CT-ga.
Ravi
Kroonilise osteomüeliidi ravi peamine eesmärk on luukoes mädase-destruktiivse protsessi fookuse kõrvaldamine.
Kirurgiline: kui röntgenülesvõtetel määratakse luude hävitamise fookus.
Radikaalse kirurgilise sekkumise korral lõigatakse kõik fistulid pärast esialgset värvimist metüültioniinkloriidiga välja. Seejärel teostatakse luu trepanatsioon koos osteomüeliidi õõnsuse kogu avamisega, sekvestrektoomia, nakatunud granulatsioonide ja mäda eemaldamine õõnsusest, samuti õõnsuse siseseinte puhastamine normaalseks muutumatuks luukoeks. Trepaneeritud luu piirkonda paigaldatakse drenaažid ja haav õmmeldakse. Läbivooluga loputamist peetakse parimaks drenaažitüübiks.
Suure luukahjustuse korral on kirurgilise ravi oluline etapp luuõõne plastika. Levinuim meetod on külgnevatest lihastest valmistatud jalalaba lihaslapiga plastiline kirurgia.
Üldine ravi (ägedas staadiumis)
AB, vee-elektrolüütide tasakaalu korrigeerimine, plasmaferees, antikoagulandid vastavalt näidustustele. Võib-olla immunoteraapia, kus see on paljudes kohtades kirjas, aga kui sa lähed purju, siis pead sellega ettevaatlik olema, aga ma ütleks seda siin.
Flegmoon, määratlus, klassifikatsioon, kliinik ja ravi.
Flegmon on rasvkoe ja rakuliste ruumide (subkutaanne, intermuskulaarne, retroperitoneaalne jne) äge difuusne mädane põletik.
Etiopatogenees
Flegmooni tekitajad on tavaliselt grampositiivsed ja gramnegatiivsed kookid, kuid seda võivad põhjustada ka muud mikroorganismid, mis tungivad kiududesse juhuslike nahakahjustuste, limaskestade või hematogeense teel.
Eksudaadi olemuse järgi eristatakse flegmoni mädaseid, mäda-hemorraagilisi ja mädanevaid vorme.
Lokaliseerimise järgi jaotatakse flegmoonid pindmisteks (nahaaluse koe enda fastsia kahjustus) ja sügavateks (sügavate rakuruumide kahjustused - paranefriit, parakoliit, paraproktiit, mediastiniit jne).
Erirühmas eristatakse süstimisjärgseid flegmoone.
Kliiniline pilt
Tavaliselt iseloomustab flegmooni kliinilist pilti valuliku turse kiire tekkimine ja levik, naha hajus punetus selle kohal, valu, kahjustatud kehaosa talitlushäired, kõrge kehatemperatuur (kuni 40 C) ja muud nähud. joobeseisundist. Turse on tihe infiltraat, mis aja jooksul keskel pehmeneb. Esineb kõikumise või pehmenemise sümptom.
Märgitakse kõrget leukotsütoosi ja leukotsüütide valemi nihkumist vasakule.
Sügava flegmoniga täheldatakse iseloomulikke sümptomeid, mis on seotud lähedal asuvate siseorganite kahjustusega.
Ravi haiglas
Kirurgiline
Üldnarkoosis avatakse flegmoon koos naha ja nahaaluse koe dissektsiooniga kogu põletikulise infiltraadi pikkuses, eemaldatakse mäda, viiakse bakterioloogiliseks uuringuks eksudaat, kontrollitakse mädaõõnde, lõigatakse välja nekrootilised koed ja drenaaž. desinfitseeritud.
Antibiootikumid
Detoksikatsiooniteraapia
KOS parandus
Vee-elektrolüütide metabolismi korrigeerimine
Plasmaforees
Kohalikult rakendada kuiva kuumust, UHF-ravi.
Operatsioonijärgsel perioodil tehakse sidemeid ja ravi, nagu kõigi mädaste haavade puhul, kasutades tingimata mädase kirurgilise infektsiooni üldise ravi komponente. Jäsemete flegmoni korral on immobiliseerimine kipslahaste abil kohustuslik.
Äge mastiit. Etioloogia, kliinik, ravi, ennetamine.
Mastiit on piimanäärme parenhüümi ja interstitsiaalse koe põletik.
Etiopatogenees
laktatsiooniline mastiit
Mitteimetav
Harva esineb mastiit raseduse taustal - rasedate naiste mastiit
Allavoolu jagunevad kõik mastiitid ägedateks ja kroonilisteks.
Võttes arvesse põletiku olemust, jaguneb äge mastiit järgmisteks vormideks:
Seroosne;
infiltratiivne;
Abstsessing;
Flegmooniline;
Gangrenoosne.
Sissepääsuväravad on kõige sagedamini nibupraod. Samuti on võimalik intrakanalikulaarne infektsioon lapse toitmisel ja piima dekanteerimisel.
Mastiidi arengut soodustavad tegurid:
Nibude praod;
Hügieenieeskirjade ebapiisav järgimine;
piima staas;
Ema keha immunoloogilise reaktiivsuse nõrgenemine esimestel nädalatel pärast sünnitust.
Piimanäärme põletikulise protsessi arengu eripära on nõrgalt väljendunud võime seda piiritleda,
Haiguse kliiniline pilt sõltub põletikulise protsessi olemusest.
1)laktostaasid- pole veel mastiidi staadium. Esineb piimanäärme suurenemist ja pinget, selles on raskustunne. Samal ajal ei esine muutusi põletikulises olemuses ja joobeseisundis. Pumpamine toob märkimisväärset leevendust
2)Seroosne mastiit- laktostaasi taustal tekivad piimanäärme kaarekujulised valud, kerge hüpereemia ja lokaalne palavik, nääre pakseneb, muutub palpatsioonil valulikuks, piima väljutamine on teravalt valulik ega too leevendust. Esinevad üldise mürgistuse sümptomid: palavik kuni 38-39°C, külmavärinad, nõrkus.
Seroosse mastiidi üleminek infiltratiivne, ja siis sisse abstsessing,, tekib kiiresti (3-4 päeva jooksul) ja seda iseloomustab üldiste ja kohalike ilmingute suurenemine: temperatuur on kõrge ja püsiv, kõik joobeseisundi tunnused suurenevad. Mõjutatud näärme naha hüperemia suureneb, selles on selgelt palpeerunud terav valulik infiltraat ja seejärel, kui see sulab, ilmneb ühes piirkonnas kõikumine.
Olenevalt abstsesside paiknemisest piimanäärmes võivad need olla subareolaarsed ja intramammaarsed, mäda levikuga retromammaarsesse koesse võib tekkida retromammaarne abstsess.
Kell flegmonoosne mastiit piimanääre suureneb järsult, selle nahk muutub turseks, läikivaks, hüpereemiliseks, sinaka varjundiga. On piirkondlik lümfadeniit. Üldine seisund halveneb: kehatemperatuur ulatub 40-41-ni, täheldatakse uimastavat külmavärinat, kahvatust, higistamist, iiveldust ja oksendamist.
gangrenoosne mastiit (äärmiselt tõsine seisund)üldise mürgistuse ja dehüdratsiooni sümptomid on veelgi tugevamad. Piimanääre on laienenud, turse, valulik, pastajas. Nääre nahk on kahvaturohelist või sinakaslillat värvi, mõnikord kaetud villidega, mõnikord on näha ka nekroosialasid. Nibu on sisse tõmmatud, piima ei tule Piirkondlikud lümfisõlmed on suurenenud ja valulikud.
Seroossed ja infiltratiivsed vormid - konservatiivsed
Piimanäärme kõrgendatud asend.
Piima väljapressimine (
Füsioterapeutilised protseduurid (UVI nääre, UHF).
antibiootikumid,
Retromammaarne novokaiini blokaad (150-200 ml 0,25% prokaiini lahuse sisestamine antibiootikumide ja kümotrüpsiiniga retromammaarsesse koesse,
Muude vormide puhul kirurgiline
Kell abstsessiivne mastiit 5-6 cm pikkune sisselõige tehakse fluktuatsiooni või suurima valu kohale radiaalsuunas, mitte ulatudes areolani vähemalt 1 cm ja abstsess avatakse. pärast mäda-, kummi- või vinüülkloriidi äravoolust vabanemist tuleb õõnsusse viia tampoonid. Operatsioonijärgsel perioodil toimub kohalik ja üldine ravi vastavalt mädase haava ravi põhimõtetele.
Abstsessi retromammaarse lokaliseerimisega tehakse Bardengeyeri järgi sisselõige piimanäärme alla ja subareolaarse lokaliseerimisega paraareolaarne sisselõige. Gangreen- näidustatud on lai nekrektoomia ja mõnikord näärme amputatsioon,
Ennetamine Nibu ettevalmistamine raseduse ajal toitmiseks (vähendab pragude tekkimise tõenäosust). Rindade hügieen (enne toitmist nääre pesemine seebiga, nibulõhede töötlemine antiseptikumidega). Ratsionaalne söötmisrežiim (regulaarne söötmine, pumpamine