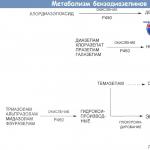
DAWA ZA KUZUIA KIFAFA (KUZUIA KIFAFA).
Kulingana na uainishaji wa kisasa, dawa za anticonvulsant zimegawanywa katika barbiturates ya anticonvulsant (benzobamil, benzonal, hexamidine, phenobarbital), derivatives ya hydantoin (diphenin), derivatives ya oxazolidinedione (trimethin), succinimides (pufemid, suxileppine), iminodiabazepines clonazepam), valproates (acediprol), anticonvulsants mbalimbali (methindione, mydocalm, chloracone)
ACEDIPROLE (Acediprolum)
Visawe: Valproate ya sodiamu, Apilepsin, Depakin, Konvuleks, Konvulsovin, Diplexil, Epikin, Orfilept, Valprin, Depaken, Deprakin, Epilim, Everiden, Leptilan, Orfiril, Propimal, Valpakin, Valporin, Valpron, nk.
Athari ya pharmacological. Ni wakala wa antiepileptic wa wigo mpana.
Acediprol haina tu athari ya anticonvulsant (antiepileptic). Inaboresha hali ya akili na hali ya mgonjwa. Acediprol imeonyeshwa kuwa na sehemu ya kutuliza (kuondoa wasiwasi), na, tofauti na tranquilizer zingine, haina utulivu (kusababisha kuongezeka kwa kusinzia), kutuliza (athari ya kutuliza kwenye mfumo mkuu wa neva) na kutuliza misuli (kupumzika kwa misuli). hatua, kupunguza hali ya hofu.
Dalili za matumizi. Inatumika kwa watu wazima na watoto walio na aina tofauti za kifafa: na aina mbalimbali za mshtuko wa jumla - ndogo (kutokuwepo), kubwa (convulsive) na polymorphic; na mshtuko wa kuzingatia (motor, psychomotor, nk). Dawa ya kulevya inafaa zaidi kwa kutokuwepo (kupoteza fahamu kwa muda mfupi na kupoteza kabisa kumbukumbu) na kutokuwepo kwa pseudo (kupoteza fahamu kwa muda mfupi bila kupoteza kumbukumbu).
Njia ya maombi na kipimo. Kuchukua acediprol kwa mdomo wakati au mara baada ya chakula. Anza kwa kuchukua dozi ndogo, hatua kwa hatua kuziongeza kwa wiki 1-2. mpaka athari ya matibabu inapatikana; kisha chagua kipimo cha matengenezo ya mtu binafsi.
Kiwango cha kila siku kwa watu wazima ni mwanzo wa matibabu 0.3-0.6 g (vidonge 1-2), kisha huongezeka kwa hatua kwa hatua hadi 0.9-1.5 g. Dozi moja ni 0.3-0.45 g. dozi ya kila siku - 2.4 g.
Kiwango cha watoto huchaguliwa mmoja mmoja kulingana na umri, ukali wa ugonjwa huo, athari ya matibabu. Kawaida kiwango cha kila siku kwa watoto ni 20-50 mg kwa kilo 1 ya uzito wa mwili, kiwango cha juu cha kila siku ni 60 mg / kg. Anza matibabu na 15 mg / kg, kisha ongeza kipimo kila wiki na 5-10 mg / kg hadi athari inayotaka ipatikane. Kiwango cha kila siku kinagawanywa katika dozi 2-3. Ni rahisi kwa watoto kuagiza dawa kwa namna ya fomu ya kipimo cha kioevu - syrup ya acediprol.
Acediprol inaweza kutumika peke yake au pamoja na dawa zingine za antiepileptic.
Katika aina ndogo za kifafa, kwa kawaida ni mdogo kwa matumizi ya acediprol pekee.
Athari ya upande. Athari zinazowezekana: kichefuchefu, kutapika, kuhara (kuhara), maumivu ya tumbo, anorexia (ukosefu wa hamu ya kula), usingizi, athari ya ngozi ya mzio. Kama sheria, matukio haya ni ya muda mfupi.
Kwa matumizi ya muda mrefu ya kipimo kikubwa cha acediprol, upotezaji wa nywele wa muda unawezekana.
Mara chache, lakini athari mbaya zaidi kwa acediprol ni ukiukwaji wa kazi za ini, kongosho na kuzorota kwa kuganda kwa damu.
Contraindications. Dawa ni kinyume chake katika ukiukwaji wa ini na kongosho, diathesis ya hemorrhagic (kuongezeka kwa damu). Usiamuru dawa katika miezi 3 ya kwanza. ujauzito (katika tarehe ya baadaye, iliyowekwa katika kipimo kilichopunguzwa tu na kutofaulu kwa dawa zingine za antiepileptic). Maandishi hutoa data juu ya kesi za athari za teratogenic (kuharibu fetusi) wakati wa kutumia acediprol wakati wa ujauzito. Inapaswa pia kukumbushwa katika akili kwamba katika wanawake wanaonyonyesha, madawa ya kulevya hutolewa katika maziwa.
Fomu ya kutolewa. Vidonge vya 0.3 g katika mfuko wa vipande 50 na 100; 5% ya syrup katika chupa za kioo za 120 ml na kijiko cha dosing.
Masharti ya kuhifadhi. Orodhesha B. Mahali penye baridi na giza.
BENZOBAMIL (Benzobamylum)
Visawe: Benzamyl, Benzoylbarbamyl.
Athari ya pharmacological. Ina anticonvulsant, sedative (sedative), hypnotic na hypotensive (kupunguza shinikizo la damu). Chini ya sumu kuliko benzonal na phenobarbital.
Dalili za matumizi. Kifafa, haswa na ujanibishaji wa subcortical wa lengo la msisimko, aina ya "diencephalic" ya kifafa, hali ya kifafa kwa watoto.
Njia ya maombi na kipimo. Ndani baada ya kula. Dozi kwa watu wazima - 0.05-0.2 g (hadi 0.3 g) mara 2-3 kwa siku, kwa watoto, kulingana na umri - kutoka 0.05 hadi 0.1 g mara 3 kwa siku. Benzobamil inaweza kutumika pamoja na upungufu wa maji mwilini (kupunguza maji mwilini), kupambana na uchochezi na kuondoa hisia (kuzuia au kuzuia athari za mzio) tiba. Katika kesi ya kulevya (kudhoofika au ukosefu wa athari kwa matumizi ya mara kwa mara ya muda mrefu), benzobamil inaweza kuunganishwa kwa muda na kipimo sawa cha phenobarbital na benzonal, ikifuatiwa na uingizwaji wao na benzobamil tena.
Uwiano sawa wa benzobamyl na phenobarbital ni 2-2.5: 1.
Athari ya upande. Dozi kubwa ya madawa ya kulevya inaweza kusababisha usingizi, uchovu, kupunguza shinikizo la damu, ataxia (kuharibika kwa uratibu wa harakati), nystagmus (mwendo wa dansi ya macho ya macho), ugumu wa kuzungumza.
Contraindications. Uharibifu wa figo na ini na ukiukaji wa kazi zao, decompensation ya shughuli za moyo.
Fomu ya kutolewa. Vidonge vya 0.1 g kwenye kifurushi cha vipande 100.
Masharti ya kuhifadhi. Orodhesha B. Katika chombo kilichofungwa vizuri.
Benzonal (Benzonalum)
Visawe: Benzobarbital.
Athari ya pharmacological. Ina athari iliyotamkwa ya anticonvulsant; tofauti na phenobarbital, haitoi athari ya hypnotic.
Dalili za matumizi. Aina za kushawishi za kifafa, ikiwa ni pamoja na kifafa cha Kozhevnikov, focal na Jacksonian sezures.
Njia ya maombi na kipimo. ndani. Dozi moja kwa watu wazima ni 0.1-0.2 g, kipimo cha kila siku ni 0.8 g, kwa watoto, kulingana na umri, dozi moja ni 0.025-0.1 g, kipimo cha kila siku ni 0.1-0.4 g. Kiwango cha ufanisi zaidi na kinachoweza kuvumiliwa. dawa. Inaweza kutumika pamoja na anticonvulsants nyingine.
Athari ya upande. Kusinzia, ataksia (kuharibika kwa uratibu wa mienendo), nistagmasi (mienendo isiyo ya hiari ya mboni ya macho), dysarthria (ugonjwa wa hotuba).
Fomu ya kutolewa. Vidonge vya 0.05 na 0.1 g kwenye kifurushi cha vipande 50.
Masharti ya kuhifadhi.
GEXAMIDIN (Gexamidin)
Visawe: Primidone, Mizolin, Primaclone, Sertan, Deoxyphenobarbitone, Lepimidine, Lespiral, Liscantin, Mizodin, Milepsin, Prilepsin, Primolin, Prizolin, Sedilen, nk.
Athari ya pharmacological. Inayo athari ya anticonvulsant iliyotamkwa, kwa suala la shughuli za kifamasia iko karibu na phenobarbital, lakini haina athari iliyotamkwa ya hypnotic.
Dalili za matumizi. Kifafa cha genesis mbalimbali (asili), hasa mishtuko mikubwa ya kifafa. Katika matibabu ya wagonjwa walio na dalili za kifafa za polymorphic (tofauti), hutumiwa pamoja na anticonvulsants zingine.
Njia ya maombi na kipimo. Ndani ya 0.125 g katika dozi 1-2, basi kipimo cha kila siku kinaongezeka hadi 0.5-1.5 g. Vipimo vya juu kwa watu wazima: moja - 0.75 g, kila siku - 2 g.
Athari ya upande. Kuwasha, upele wa ngozi, kusinzia kidogo, kizunguzungu, maumivu ya kichwa, ataxia (kuharibika kwa uratibu wa harakati), kichefuchefu; na matibabu ya muda mrefu, anemia (kupungua kwa idadi ya seli nyekundu za damu kwenye damu), leukopenia (kupungua kwa kiwango cha seli nyeupe za damu kwenye damu), lymphocytosis (kuongezeka kwa idadi ya lymphocytes katika damu). )
Contraindications. Magonjwa ya ini, figo na mfumo wa hematopoietic.
Fomu ya kutolewa. Vidonge vya 0.125 na 0.25 g kwenye kifurushi cha vipande 50.
Masharti ya kuhifadhi. Orodhesha B. Mahali pa baridi na pakavu.
DIFENIN (Diphenini)
Visawe: Phenytoin, Difentoin, Epanutin, Hydantoinal, Sodanton, Alepsin, Digidantoin, Dilantin sodium, Diphedan, Eptoin, Hydantal, Fengidon, Solantoin, Solantil, Zentropil, nk.
Athari ya pharmacological. Ina athari iliyotamkwa ya anticonvulsant; karibu hakuna athari ya hypnotic.
Dalili za matumizi. Kifafa, hasa mshtuko mkubwa wa malkia. Difenin ni nzuri katika aina fulani za arrhythmias ya moyo, hasa katika arrhythmias inayosababishwa na overdose ya glycosides ya moyo.
Njia ya maombi na kipimo. Ndani baada ya chakula, "/ vidonge 2 mara 2-3 kwa siku. Ikiwa ni lazima, kipimo cha kila siku kinaongezeka hadi vidonge 3-4. Kiwango cha juu cha kila siku kwa watu wazima ni vidonge 8.
Athari ya upande. Kutetemeka (kutetemeka kwa mikono), ataksia (kuharibika kwa uratibu wa harakati), dysarthria (ugonjwa wa hotuba), nistagmus (kusogea bila hiari kwa mboni za macho), maumivu ya jicho, kuwashwa, upele wa ngozi, wakati mwingine homa, shida ya utumbo, leukocytosis (kuongezeka kwa idadi ya seli nyeupe za damu), anemia ya megaloblastic
Contraindications. Magonjwa ya ini, figo, decompensation ya moyo, mimba, cachexia (uchovu mkubwa).
Fomu ya kutolewa. Vidonge vya 0.117 g kwenye kifurushi cha vipande 10.
Masharti ya kuhifadhi. Orodhesha B. Mahali penye giza.
CARBAMAZEPIN (Carbamazepinum)
Visawe: Stazepin, Tegretol, Finlepsin, Amizepin, Carbagretil, Karbazep, Mazetol, Simonil, Neurotol, Tegretal, Temporal, Zeptol, nk.
Athari ya pharmacological. Carbamazepine ina anticonvulsant iliyotamkwa (antiepileptic) na antidepressant wastani na normothymic (kuboresha hisia).
Dalili za matumizi. Carbamazepine hutumiwa kwa kifafa cha psychomotor, mshtuko mkubwa, aina mchanganyiko (haswa na mchanganyiko wa mshtuko mkubwa na udhihirisho wa psychomotor), fomu za ndani (asili ya baada ya kiwewe na baada ya encephalitis). Kwa kukamata ndogo, haifai kutosha.
Njia ya maombi na kipimo. Wape watu wazima ndani (wakati wa milo), kuanzia na 0.1 g ("/vidonge 2) mara 2-3 kwa siku, hatua kwa hatua kuongeza kipimo hadi 0.8-1.2 g (vidonge 4-6) kwa siku.
Kiwango cha wastani cha kila siku kwa watoto ni 20 mg kwa kilo 1 ya uzito wa mwili, i.e. kwa wastani, katika umri wa hadi mwaka 1 - kutoka 0.1 hadi 0.2 g kwa siku; kutoka mwaka 1 hadi miaka 5 - 0.2-0.4 g; kutoka miaka 5 hadi 10 -0.4-0.6 g; kutoka miaka 10 hadi 15 -0.6-1 g kwa siku.
Carbamazepine inaweza kutolewa pamoja na dawa zingine za antiepileptic.
Kama ilivyo kwa dawa zingine za antiepileptic, mpito kwa matibabu ya carbamazepine inapaswa kuwa polepole, na kupungua kwa kipimo cha dawa ya hapo awali. Pia ni muhimu kuacha matibabu na carbamazepine hatua kwa hatua.
Kuna ushahidi wa ufanisi wa madawa ya kulevya katika baadhi ya matukio kwa wagonjwa wenye hyperkinesis mbalimbali (harakati za kulazimishwa za moja kwa moja kutokana na kupunguzwa kwa misuli bila hiari). Kiwango cha awali cha 0.1 g ilikuwa hatua kwa hatua (baada ya siku 4-5) iliongezeka hadi 0.4-1.2 g kwa siku. Baada ya wiki 3-4 kipimo kilipunguzwa hadi 0.1-0.2 g kwa siku, basi kipimo sawa kiliwekwa kila siku au kila siku nyingine kwa wiki 1-2.
Carbamazepine ina athari ya analgesic (kupunguza maumivu) katika neuralgia ya trijemia (kuvimba kwa ujasiri wa uso).
Carbamazepine imeagizwa kwa neuralgia ya trigeminal, kuanzia na 0.1 g mara 2 kwa siku, basi kipimo kinaongezeka kwa 0.1 g kwa siku, ikiwa ni lazima, hadi 0.6-0.8 g (katika dozi 3-4). Athari kawaida hutokea siku 1-3 baada ya kuanza kwa matibabu. Baada ya kutoweka kwa maumivu, kipimo hupunguzwa polepole (hadi 0.1-0.2 g kwa siku). kuagiza dawa kwa muda mrefu; Ikiwa dawa hiyo imekoma mapema, maumivu yanaweza kutokea tena. Hivi sasa, carbamazepine inachukuliwa kuwa moja ya dawa bora kwa ugonjwa huu.
Athari ya upande. Dawa hiyo kawaida huvumiliwa vizuri. Katika hali nyingine, kupoteza hamu ya kula, kichefuchefu, mara chache - kutapika, maumivu ya kichwa, kusinzia, ataxia (kuharibika kwa uratibu wa harakati), usumbufu wa malazi (mtazamo wa kuona usioharibika) inawezekana. Kupunguza au kutoweka kwa athari hutokea wakati dawa imekoma kwa muda au kipimo kinapunguzwa. Pia kuna ushahidi wa athari za mzio, leukopenia (kupungua kwa kiwango cha seli nyeupe za damu katika damu), thrombocytopenia (kupungua kwa idadi ya sahani katika damu), agranulocytosis (kupungua kwa kasi kwa granulocytes katika damu), hepatitis (kuvimba kwa tishu za ini), athari za ngozi, dermatitis ya exfoliative (kuvimba kwa ngozi) . Wakati athari hizi zinatokea, dawa hiyo imesimamishwa.
Kuzingatia inapaswa kuzingatiwa uwezekano wa shida ya akili kwa wagonjwa walio na kifafa wanaotibiwa na carbamazepine.
Wakati wa matibabu na carbamazepine, ni muhimu kufuatilia kwa uangalifu picha ya damu. Haipendekezi kuagiza dawa katika miezi 3 ya kwanza. mimba. Usiagize carbamazepine wakati huo huo na inhibitors zisizoweza kurekebishwa za monoamine oxidase (nialamide na wengine, furazolidone) kutokana na uwezekano wa kuongeza madhara. Phenobarbital na hexamidine hudhoofisha shughuli ya antiepileptic ya carbamazepine.
Contraindications. Dawa ni kinyume chake katika ukiukaji wa uendeshaji wa moyo, uharibifu wa ini.
Fomu ya kutolewa. Vidonge vya 0.2 g kwenye kifurushi cha vipande 30 na 100.
Masharti ya kuhifadhi. Orodhesha B. Mahali penye giza.
CLONAZEPAM (Clonazepamum)
Visawe: Antelepsin, Klonopin, Ictoril, Ictorivil, Ravatril, Ravotril, Rivatril, Rivotril, nk.
Athari ya pharmacological. Clonazepam ina sedative, misuli-kufurahi, anxiolytic (anti-wasiwasi) na athari anticonvulsant. Athari ya anticonvulsant ya clonazepam inajulikana zaidi kuliko dawa nyingine katika kundi hili, na kwa hiyo hutumiwa hasa kwa ajili ya matibabu ya hali ya kushawishi. Kwa wagonjwa walio na kifafa kuchukua clonazepam, mshtuko hutokea mara kwa mara na nguvu yao hupungua.
Dalili za matumizi. Clonazepam hutumiwa kwa watoto na watu wazima walio na aina ndogo na kubwa za kifafa na mshtuko wa myoclonic (kutetemeka kwa bahasha za misuli ya mtu binafsi), na shida za psychomotor, kuongezeka kwa sauti ya misuli. Pia hutumiwa kama hypnotic, haswa kwa wagonjwa walio na uharibifu wa ubongo wa kikaboni.
Njia ya maombi na kipimo. Matibabu na clonazepam huanza na dozi ndogo, hatua kwa hatua kuziongeza hadi athari bora itapatikana. Kipimo ni mtu binafsi kulingana na hali ya mgonjwa na majibu yake kwa madawa ya kulevya. Dawa hiyo imewekwa kwa kipimo cha 1.5 mg kwa siku, imegawanywa katika dozi 3. Hatua kwa hatua ongeza kipimo kwa 0.5-1 mg kila siku ya 3 hadi athari bora ipatikane. Kawaida huwekwa 4-8 mg kwa siku. Haipendekezi kuzidi kipimo cha 20 mg kwa siku.
Clonazepam imeagizwa kwa watoto katika dozi zifuatazo: kwa watoto wachanga na watoto chini ya mwaka 1 - 0.1-1 mg kwa siku, kutoka mwaka 1 hadi miaka 5 - 1.5-3 mg kwa siku, kutoka umri wa miaka 6 hadi 16 - 3- 6 mg kwa siku. Dozi ya kila siku imegawanywa katika dozi 3.
Athari ya upande. Wakati wa kuchukua madawa ya kulevya, matatizo ya uratibu, kuwashwa, hali ya huzuni (hali ya unyogovu), kuongezeka kwa uchovu, na kichefuchefu vinawezekana. Ili kupunguza athari, ni muhimu kuchagua kipimo bora, kuanzia na dozi ndogo na kuongeza hatua kwa hatua.
Contraindications. Magonjwa ya papo hapo ya ini na figo, myasthenia gravis (udhaifu wa misuli), ujauzito. Usichukue wakati huo huo na inhibitors za MAO na derivatives ya phenothiazine. Dawa hiyo haipaswi kuchukuliwa siku moja kabla na wakati wa kazi kwa madereva wa magari na watu ambao kazi yao inahitaji majibu ya haraka ya akili na kimwili. Katika kipindi cha matibabu ya madawa ya kulevya, ni muhimu kukataa kunywa pombe.
Dawa hiyo huvuka kizuizi cha placenta na kuingia ndani ya maziwa ya mama. Haipaswi kupewa wanawake wajawazito na wakati wa lactation.
Fomu ya kutolewa. Vidonge vya 0.001 g (1 mg) kwenye kifurushi cha vipande 30 au 50.
Masharti ya kuhifadhi. Orodhesha B. Mahali penye giza.
METINDION (Methindionum)
Visawe: Indomethacin, Inteban.
Athari ya pharmacological. Anticonvulsant ambayo haifadhai mfumo mkuu wa neva, inapunguza mkazo wa kihemko (kihisia), inaboresha mhemko.
Dalili za matumizi. Kifafa, hasa katika fomu ya muda na kifafa cha asili ya kiwewe (asili).
Njia ya maombi na kipimo. Ndani (baada ya kula) kwa watu wazima, 0.25 g kwa mapokezi. Kwa kifafa na mshtuko wa mara kwa mara, mara 6 kwa siku kwa muda wa saa 1 "/2-2 (Kipimo cha kila siku 1.5 g). Kwa mshtuko wa nadra katika kipimo sawa, mara 4-5 kwa siku (1-1, 25 g kwa kila mtu). siku).Katika kesi ya kukamata usiku au asubuhi, 0.05-0.1 g ya ziada ya phenobarbital au 0.1-0.2 g ya benzonal imeagizwa. Katika kesi ya matatizo ya kisaikolojia kwa wagonjwa wenye kifafa, 0.25 g mara 4 kwa siku Ikiwa ni lazima. , matibabu na methindione ni pamoja na phenobarbital, seduxen, eunoctine.
Athari ya upande. Kizunguzungu, kichefuchefu, kutetemeka (kutetemeka) kwa vidole.
Contraindications. Wasiwasi mkubwa, mvutano.
Fomu ya kutolewa. Vidonge vya 0.25 g kwenye kifurushi cha vipande 100.
Masharti ya kuhifadhi.
MYDOCALM (Mydocalm)
Visawe: Tolperison hidrokloridi, Mideton, Menopatol, Myodom, Pipetopropanone.
Athari ya pharmacological. Inakandamiza reflexes ya mgongo wa polysynaptic na kupunguza sauti iliyoongezeka ya misuli ya mifupa.
Dalili za matumizi. Magonjwa yanayoambatana na kuongezeka kwa sauti ya misuli, pamoja na kupooza (kutokuwepo kabisa kwa harakati za hiari), paresis (kupunguzwa kwa nguvu na / au amplitude ya harakati), paraplegia (kupooza kwa pande mbili za miisho ya juu au ya chini), shida ya extrapyramidal (kuharibika kwa uratibu wa harakati na). kupungua kwa kiasi chao na jitter).
Njia ya maombi na kipimo. Ndani, 0.05 g mara 3 kwa siku na ongezeko la taratibu kwa dozi hadi 0.3-0.45 g kwa siku; intramuscularly, 1 ml ya ufumbuzi wa 10% mara 2 kwa siku; intravenously (polepole) 1 ml katika 10 ml ya salini mara 1 kwa siku.
Athari ya upande. Wakati mwingine hisia ya ulevi kidogo, maumivu ya kichwa, kuwashwa, usumbufu usingizi.
Contraindications. Haijatambuliwa.
Fomu ya kutolewa. Dragee 0.05 g katika mfuko wa vipande 30; ampoules ya 1 ml ya suluhisho 10% kwenye mfuko wa vipande 5.
Masharti ya kuhifadhi. Orodhesha B. Mahali pakavu na baridi.
PUFEMID (Puphemidum)
Athari ya pharmacological. Kitendo cha anticonvulsant.
Dalili za matumizi. Na aina mbalimbali za kifafa kama vile petit mal (kifafa kidogo), pamoja na kifafa cha lobe ya muda.
Njia ya maombi na kipimo. Ndani kabla ya milo kwa watu wazima, kuanzia na 0.25 g mara 3 kwa siku, hatua kwa hatua kuongeza kipimo, ikiwa ni lazima, hadi 1.5 g kwa siku; watoto chini ya miaka 7 - 0.125 g kila mmoja, zaidi ya miaka 7 - 0.25 g mara 3 kwa siku.
Athari ya upande. Kichefuchefu, kukosa usingizi. Kwa kichefuchefu, inashauriwa kuagiza dawa 1-1 "/ masaa 2 baada ya kula, na usingizi masaa 3-4 kabla ya kulala.
Contraindications. Magonjwa ya papo hapo ya ini na figo, dysfunction ya hematopoietic, atherosclerosis iliyotamkwa, hyperkinesis (kulazimishwa harakati za moja kwa moja kwa sababu ya kusinyaa kwa misuli bila hiari).
Fomu ya kutolewa. Vidonge vya 0.25 g kwenye kifurushi cha vipande 50.
Masharti ya kuhifadhi. Orodhesha B. Katika mitungi ya glasi nyeusi.
SIXILEP (Suxilep)
Visawe: Ethosuximide, Azamide, Pycnolepsin, Ronton, Zarontin, Etomal, Etimal, Pemalin, Petinimide, Succimal, nk.
Athari ya pharmacological. Kitendo cha anticonvulsant.
Dalili za matumizi. Aina ndogo za kifafa, mshtuko wa myoclonic (kutetemeka kwa vikundi vya misuli ya mtu binafsi).
Njia ya maombi na kipimo. Ndani (kuchukuliwa na milo) 0.25-0.5 g kwa siku na ongezeko la polepole la kipimo hadi 0.75-1.0 g kwa siku (katika dozi 3-4).
Athari ya upande. Matatizo ya Dyspeptic (matatizo ya utumbo); katika hali nyingine, maumivu ya kichwa, kizunguzungu, upele wa ngozi, leukopenia (kupungua kwa kiwango cha leukocytes katika damu) na agranulocytosis (kupungua kwa kasi kwa idadi ya granulocytes katika damu).
Contraindications. Mimba, kunyonyesha.
Fomu ya kutolewa. Vidonge vya 0.25 g kwenye kifurushi cha vipande 100.
Masharti ya kuhifadhi. Orodhesha B. Mahali pakavu na baridi.
TRIMETIN (Trimethinum)
Visawe: Trimethadion, Ptimal, Tridion, Trimedal, Absentol, Edion, Epidion, Pethidion, Trepal, Troksidone.
Athari ya pharmacological. Ina athari ya anticonvulsant.
Dalili za matumizi. Kifafa, hasa petit mal (kifafa kidogo).
Njia ya maombi na kipimo. Ndani wakati au baada ya chakula, 0.25 g mara 2-3 kwa siku, kwa watoto, kulingana na umri, kutoka 0.05 hadi 0.2 g mara 2-3 kwa siku.
Athari ya upande. Photophobia, upele wa ngozi, neutropenia (kupungua kwa idadi ya neutrophils katika damu), agranulocytosis (kupungua kwa kasi kwa granulocytes katika damu), anemia (kupungua kwa hemoglobin katika damu), eosinophilia (kuongezeka kwa idadi ya damu). eosinophils katika damu), monocytosis (kuongezeka kwa idadi ya monocytes katika damu).
Contraindications. Ukiukaji wa ini na figo, magonjwa ya ujasiri wa macho na viungo vya kutengeneza damu.
Fomu ya kutolewa. Poda.
Masharti ya kuhifadhi. Orodhesha B. Mahali pakavu na baridi.
PHENOBARBITAL (Phenobarbitalum)
Visawe: Adonal, Efenal, Barbenil, Barbifen, Dormiral, Epanal, Episedal, Fenemal, Gardenal, Hypnotal, Mefabarbital, Neurobarb, Nirvonal, Omnibarb, Phenobarbitone, Sedonal, Sevenal, Somonal, Zadonal, nk.
Athari ya pharmacological. Kawaida huchukuliwa kama kidonge cha kulala. Walakini, kwa sasa, ni muhimu zaidi kama wakala wa antiepileptic.
Katika dozi ndogo, ina athari ya kutuliza.
Dalili za matumizi. Matibabu ya kifafa; hutumika kwa mshtuko wa jumla wa tonic-clonic (grand mal), na pia kwa mshtuko wa moyo kwa watu wazima na watoto. Kuhusiana na athari ya anticonvulsant, imeagizwa kwa chorea (ugonjwa wa mfumo wa neva, unaofuatana na msisimko wa magari na harakati zisizounganishwa), kupooza kwa spastic, na athari mbalimbali za kushawishi. Kama sedative katika dozi ndogo pamoja na madawa mengine (antispasmodics, vasodilators) hutumiwa kwa matatizo ya neurovegetative. Kama sedative.
Njia ya maombi na kipimo. Kwa ajili ya matibabu ya kifafa, watu wazima wameagizwa kuanzia na kipimo cha 0.05 g mara 2 kwa siku na kuongeza hatua kwa hatua kipimo hadi kuacha kukamata, lakini si zaidi ya 0.5 g kwa siku. Kwa watoto, dawa imewekwa kwa dozi ndogo kulingana na umri (usiozidi kipimo cha juu zaidi na cha kila siku). Matibabu hufanyika kwa muda mrefu. Inahitajika kuacha kuchukua phenobarbital na kifafa hatua kwa hatua, kwani uondoaji wa ghafla wa dawa unaweza kusababisha mshtuko na hata hali ya kifafa.
Kwa matibabu ya kifafa, phenobarbital mara nyingi huwekwa pamoja na madawa mengine. Kawaida mchanganyiko huu huchaguliwa mmoja mmoja kulingana na fomu na mwendo wa kifafa na hali ya jumla ya mgonjwa.
Kama sedative na antispasmodic, phenobarbital imewekwa kwa kipimo cha 0.01-0.03-0.05 g mara 2-3 kwa siku.
Vipimo vya juu kwa watu wazima ndani: moja - 0.2 g; kila siku - 0.5 g.
Matumizi ya wakati huo huo ya phenobarbital na dawa zingine za sedative (sedatives) husababisha kuongezeka kwa athari ya kutuliza-hypnotic na inaweza kuambatana na unyogovu wa kupumua.
Athari ya upande. Uzuiaji wa shughuli za mfumo mkuu wa neva, kupunguza shinikizo la damu, athari za mzio (upele wa ngozi, nk), mabadiliko katika hesabu ya damu.
Contraindications. Dawa ya kulevya ni kinyume chake katika vidonda vikali vya ini na figo na ukiukaji wa kazi zao, ulevi, madawa ya kulevya, myasthenia gravis (udhaifu wa misuli). Haipaswi kuamuru katika miezi 3 ya kwanza. ujauzito (ili kuzuia athari za teratogenic / athari kwenye fetasi/) na wanawake wanaonyonyesha.
Fomu ya taarifa. Poda; vidonge vya 0.005 g kwa watoto na 0.05 na 0.1 g kwa watu wazima.
Masharti ya kuhifadhi. Orodhesha B. Mahali penye giza.
Gluferal (Gluferalum)
Maandalizi ya pamoja yenye phenobarbital, bromisoval, benzoate ya kafeini ya sodiamu, gluconate ya kalsiamu.
Dalili za matumizi.
Njia ya maombi na kipimo. Watu wazima baada ya chakula, kulingana na hali, kutoka kwa vidonge 2-4 kwa kipimo. Kiwango cha juu cha kila siku ni vidonge 10. Watoto, kulingana na umri, wameagizwa kutoka kwa kibao 1/2 hadi 1 kwa mapokezi. Kiwango cha juu cha kila siku kwa watoto chini ya miaka 10 ni vidonge 5.
madhara na Contraindications.
Fomu ya kutolewa. Vidonge vyenye: phenobarbital - 0.025 g, bromisoval - 0.07 g, benzoate ya kafeini ya sodiamu - 0.005 g, gluconate ya kalsiamu - 0.2 g, vipande 100 kwenye jarida la glasi ya machungwa.
Masharti ya kuhifadhi. Orodhesha B. Mahali penye giza.
PAGLUFERAL-1,2,3 (Pagluferalum-1,2,3)
Maandalizi ya pamoja yenye phenobarbital, bromisoval, benzoate ya kafeini ya sodiamu, papaverine hydrochloride, gluconate ya kalsiamu.
Kitendo cha kifamasia ni kwa sababu ya mali ya vifaa vyake.
Dalili za matumizi. Hasa katika kifafa na mshtuko mkubwa wa tonic-clonic.
Njia ya maombi na kipimo. Uwiano tofauti wa viungo katika lahaja tofauti za vidonge vya paglufersht hufanya iwezekane kuchagua dozi kibinafsi. Anza kuchukua vidonge 1-2 mara 1-2 kwa siku.
madhara na Contraindications. Sawa na phenobarbital.
Fomu ya kutolewa. Vidonge vya Pagluferal 1, 2 na 3 vyenye, kwa mtiririko huo: phenobarbital - 0.025; 0.035 au 0.05 g, bromized - 0.1; 0.1 au 0.15 g, benzoate ya kafeini ya sodiamu -0.0075; 0.0075 au 0.01 g, papaverine hidrokloride -0.015; 0.015 au 0.02 g, gluconate ya kalsiamu - 0.25 g, katika mitungi ya glasi ya machungwa ya vipande 40.
Masharti ya kuhifadhi. Orodhesha B. Mahali penye giza.
SEREY MIXTURE (Mixtio Sereyski)
Poda tata yenye phenobarbital, bromisoval, sodium caffeine benzoate, papaverine hidrokloride, calcium gluconate.
Kitendo cha kifamasia ni kwa sababu ya mali ya vifaa vyake.
Dalili za matumizi. Hasa katika kifafa na mshtuko mkubwa wa tonic-clonic.
Njia ya maombi na kipimo. Poda 1 mara 2-3 kwa siku (kwa aina kali za ugonjwa huo, poda yenye maudhui ya chini ya uzito wa vipengele huchukuliwa, kwa fomu kali zaidi, poda yenye maudhui ya juu ya uzito wa vipengele / tazama Fomu ya Kutolewa. /).
Madhara na contraindications. Sawa na phenobarbital.
Fomu ya kutolewa. Poda yenye: phenobarbital - 0.05-0.07-0.1-0.15 g, bromisoval - 0.2-0.3 g, sodium caffeine benzoate - 0.015-0.02 g, papaverine hidrokloridi - 0.03 -0.04 g, calcium gluconate. -0 g.
Masharti ya kuhifadhi. Orodhesha B. Mahali pakavu, na giza.
FALILEPSIN (Fali-Lepsin)
Maandalizi ya pamoja yenye phenobarbital na pseudonorephedrine.
Kitendo cha kifamasia ni kwa sababu ya mali ya vifaa vyake. Kuingizwa kwa pseudonorephedrine katika muundo wake, ambayo ina athari ya wastani ya kuchochea kwenye mfumo mkuu wa neva, kwa kiasi fulani hupunguza athari ya kuzuia (usingizi, kupungua kwa utendaji) wa phenobarbital.
Dalili za matumizi. Aina mbalimbali za kifafa.
Njia ya maombi na kipimo. Watu wazima na watoto zaidi ya umri wa miaka 12, kuanzia na kibao 1/2 (50 mg) kwa siku, hatua kwa hatua kuongeza kipimo hadi 0.3-0.45 g (katika dozi 3 zilizogawanywa).
Fomu ya kutolewa. Vidonge vya 0.1 g kwenye kifurushi cha vipande 100.
Masharti ya kuhifadhi. Orodhesha B. Mahali penye giza.
CHLORACON (Chloraconum)
Visawe: Beclamid, Gibicon, Nidran, Posedran, Benzchlorpropamide.
Athari ya pharmacological. Ina athari iliyotamkwa ya anticonvulsant.
Dalili za matumizi. Kifafa, haswa na mshtuko mkubwa wa mala; psychomotor fadhaa ya asili ya kifafa; na mshtuko wa mara kwa mara wa mshtuko (pamoja na anticonvulsants zingine); imeagizwa kwa wagonjwa wenye kifafa wakati wa ujauzito na wale ambao wamekuwa na ugonjwa wa ini.
Njia ya maombi na kipimo. Ndani, 0.5 g mara 3-4 kwa siku, ikiwa ni lazima, hadi 4 g kwa siku; watoto - 0.25-0.5 g mara 2-4 kwa siku (kulingana na umri).
Athari ya upande. Athari inakera kwenye mucosa ya tumbo kwa wagonjwa wenye magonjwa ya njia ya utumbo. Kwa matibabu ya muda mrefu, ni muhimu kufuatilia kazi ya ini, figo, picha ya damu.
Fomu ya kutolewa. Vidonge vya 0.25 g katika pakiti za vipande 50.
Masharti ya kuhifadhi. Orodhesha B. Mahali pakavu na baridi.
"Kifafa" ni neno la pamoja linalotumiwa kurejelea kundi la magonjwa sugu ya mshtuko ambayo yanaonyeshwa na mshtuko wa ghafla (inafaa) na kupoteza au usumbufu wa fahamu, kawaida, lakini sio kila wakati, unaambatana na harakati za tabia (mshtuko) na wakati mwingine hyperreactivity ya hiari. . Kifafa karibu kila mara huhusiana na mabadiliko ya EEG.
Kuna aina kadhaa za mshtuko wa kifafa na zisizo za kifafa, ambayo kila moja inaonyeshwa na picha ya kliniki ya kipekee na mabadiliko fulani ya EEG (ya mwisho ni ya thamani kubwa ya uchunguzi).
Tenga:
1) mshtuko mkubwa wa kifafa (kifafa kikubwa, ugonjwa wa ugonjwa, shambulio hilo huchukua dakika 10-15);
2) mshtuko wa psychomotor;
3) mshtuko mdogo wa kifafa (petit mal);
4) kifafa cha myoclonus.
Kutoka kwa Kifaransa - grand - big, mal - ugonjwa - jumla tonic-clonic degedege na kupoteza fahamu, ambayo baada ya dakika chache ni kubadilishwa na unyogovu wa jumla wa mfumo mkuu wa neva. Kifafa cha muda mrefu au kifafa kinachofuata kimoja baada ya kingine kwa muda mfupi hujulikana kama hali ya kifafa.
Kifafa cha Psychomotor (au sawa) kinaonyeshwa na mashambulizi ya matatizo ya tabia, vitendo visivyo na fahamu na visivyo na motisha ambavyo mgonjwa hakumbuki. Mashambulizi mara nyingi hufuatana na ufahamu wa twilight na automatism. Hakuna degedege.
Petit - kutoka Kifaransa - ndogo, ndogo. Ni sifa ya kupoteza fahamu kwa muda mfupi sana. Kunaweza kuwa na kutetemeka kwa misuli ya uso na vikundi vingine vya misuli.
Kifafa cha myoclonus hudhihirishwa na mshtuko wa muda mfupi wa misuli bila kupoteza fahamu.
Dawa za antiepileptic hutumiwa kuzuia au kupunguza kasi na mzunguko wa mshtuko au viwango vyake sawa, vinavyozingatiwa katika kukamata mara kwa mara kwa aina mbalimbali za kifafa.
Utaratibu wa utekelezaji wa madawa ya kulevya haueleweki kabisa, kwani etiolojia ya kifafa haijulikani. Dawa hizi hupunguza msisimko wa neurons ya lengo la kifafa. Majibu ya msingi ya dawa za antiepileptic hutokea kwa kiwango cha utando wa neuronal. Chini ya ushawishi wao, utulivu wa utando wa neuronal hutokea, ambayo husababisha kuongezeka kwa kipindi cha kukataa, kupungua kwa lability, na kuzuia maambukizi ya uchochezi wa interneuronal.
Inawezekana kwamba hatua ya idadi ya dawa za antiepileptic inahusishwa na ongezeko la maudhui ya asidi ya gamma-aminobutyric (GABA) katika ubongo.
Matibabu ya wagonjwa na kila aina hizi za kifafa hufanyika na dawa fulani za antiepileptic, kwa muda mrefu, kwa kawaida kwa miaka. Kufuta kwa madawa ya kulevya hufanyika hatua kwa hatua, kwa uangalifu.
Dawa kuu za chaguo kwa kuzuia mshtuko mkubwa wa kifafa ni: PHENOBARBITAL NA DIFENIN.
Dawa hizi hutumiwa kwa matibabu ya muda mrefu, si kwa ajili ya misaada ya kukamata. Tiba hizi 2 ndizo tiba kuu za mshtuko mkubwa wa kifafa. Mbali nao, unaweza kutumia:
a) hexamidine;
b) klorini;
c) valproate ya sodiamu;
d) clonazepam;
e) carbamazepine.
Phenobarbital kwa ajili ya matibabu ya kifafa hutumiwa katika kipimo cha subhypnotic (kutoka 60 hadi 180 mg). Ni dawa bora ya kuanza matibabu ya aina yoyote ya kifafa, isipokuwa Petit mal. Katika athari yake ya matibabu, jukumu muhimu linachezwa na ongezeko la unyeti wa receptors za GABA kwa mpatanishi, pamoja na unyogovu wa CNS, mfano wa kundi zima la barbiturates.
Uteuzi wa phenobarbital unaambatana na tukio la athari zisizofaa. Katika siku za kwanza za matibabu, usingizi, uchovu, kuwashwa na kuhangaika mara nyingi hutokea.
Kama matokeo ya kuanzishwa kwa shughuli ya detoxifying enzymes ya ini (cytochrome P-450, mfumo wa glucuronidase), uundaji wa metabolites zisizo na kazi za vitu kadhaa vya asili, haswa vitamini D, K, Vs, huharakishwa. Mwisho huo unaongoza kwa osteopathy, anemia ya megaloblastic, hypoproteinemia, hemorrhages. Ili kuzuia matatizo haya, wagonjwa wanaopokea phenobarbital kwa muda mrefu wanapaswa kuongeza vitamini D, K, Vs, pamoja na chumvi za kalsiamu.
Dawa inayotokana na hydantoini DIFENIN huchagua zaidi na ina ufanisi zaidi katika mishtuko mikubwa ya degedege.
Dipheninum - inaweza kuagizwa kama dawa rasmi katika vidonge vya 0.117. Dipheninum pia inafaa kwa usawa wa psychomotor. Shughuli ya difenin ni takriban sawa na ile ya phenobarbital.
Difenin huondoa upenyezaji ulioongezeka wa ioni za sodiamu (Na) kupitia utando wa seli ya niuroni ya mwelekeo wa kifafa. Kwa hili, difenin huzuia kutokea kwa kutokwa kwa patholojia ndani yao ambayo huanzisha mshtuko.
Difenin inafyonzwa vizuri kutoka kwa njia ya utumbo, lakini mkusanyiko wake wa juu katika plasma ya damu hufikiwa polepole - kutoka masaa 4-6 hadi 24 baada ya utawala. 90% imefungwa kwa albumin katika damu. Ni biotransformed katika ini na hutolewa na figo. Ni kichochezi cha enzymes ya ini ya microsomal. Huharakisha uundaji wa metabolites isiyofanya kazi D, K, Vs. Katika suala hili, vitamini pia huwekwa kwa mgonjwa. Difenin inaweza kujilimbikiza, lakini kwa kiwango kidogo kuliko phenobarbital.
Difenin haina athari ya jumla ya kizuizi kwenye mfumo mkuu wa neva, haisababishi usingizi, na kwa kweli hakuna athari ya kutuliza.
Mbali na athari ya kifafa, difenin husababisha antiarrhythmic wazi na analgesic (pamoja na hijabu ya trijemia).
Madhara yasiyofaa: kutofanya kazi kwa njia ya utumbo (kichefuchefu, kutapika), kutoweka baada ya wiki 2; kizunguzungu, fadhaa, homa.
Hyperplasia ya Gingival ni matokeo ya hatua ya ndani ya madawa ya kulevya kwenye shughuli za mitotic ya membrane ya mucous. Tatizo hili linahitaji usafi wa mara kwa mara wa cavity ya mdomo.
Wasaidizi katika matibabu ya mashambulizi makubwa - hexamidine, chloracone, carbamazepine.
Hexamidine haifanyi kazi, lakini pia ni sumu kidogo kuliko phenobarbital. Husababisha usingizi, kizunguzungu, maumivu ya kichwa, kichefuchefu, kutapika, ataxia.
CHLORACON (beclamid) ina shughuli iliyotamkwa ya anticonvulsant. Inavumiliwa vizuri na wagonjwa, wakati mwingine husababisha matatizo ya dyspeptic. Inaweza kuathiri vibaya ini, uboho, figo.
Katika hali ya kifafa, ambayo ni, mshtuko wa muda mrefu wa mshtuko mkubwa, matokeo bora hutolewa na utawala wa intravenous wa sibazon (diazepam) kama ambulensi, pamoja na clonazepam. Unaweza kutoa anesthetic ya jumla.
Katika miaka ya hivi karibuni, pamoja na mshtuko wa kisaikolojia (sawa), CARBAMAZEPIN (Finlepsin) imeenea. Ni sawa katika muundo na tricyclic antidepressant imizin. Athari ya antiepileptic ya dawa hii imejumuishwa na athari nzuri ya kisaikolojia (hisia inaboresha, urafiki huongezeka, wagonjwa wanakuwa hai, ukarabati wa kijamii na kitaaluma wa wagonjwa kama hao unawezeshwa).
Tumia: na mshtuko mkubwa wa kifafa; na aina mchanganyiko wa kifafa; wakati mwingine na mashambulizi madogo ya kifafa. Kwa kuongezea, hutumiwa kama matibabu madhubuti ya neuralgia ya trijemia (huondoa maumivu).
Inducer ya enzymes ya ini, huharakisha biotransformation yake na xenobiotics nyingine.
Madhara: shida ya akili, kukosa usingizi, kusinzia, ataxia, kupoteza hamu ya kula, kizuizi cha hematopoiesis.
Ili kuzuia mshtuko mdogo (Petit mal), kutokuwepo kwa kifafa, haswa TRIMETIN na ETOSUKSIMIDE hutumiwa.
Trimethinum (poda katika kipimo cha matibabu cha 0.2-0.3). Trimetin ni derivative ya oxazolidine. Utaratibu wa hatua ni tofauti na ule wa phenobarbital (kuzuia reflexes ya polysynaptic ya uti wa mgongo, kupungua kwa lability ya neuronal). Inafyonzwa vizuri kutoka kwa njia ya utumbo. Hupitia biotransformation kwenye ini, metabolites hutolewa na figo.
Madhara: sedation, hemerolopia, allergy.
Ethosuximidum (kofia. 0.25; chupa 50 ml; iliyowekwa mara 4-6 kwa siku) ni derivative ya kikundi cha succinylides (hiyo ni, derivative ya asidi succinic imide). Wanafanya kazi zaidi katika mshtuko mdogo. Ni sumu kidogo kuliko trimetin iliyotumiwa mapema katika aina hii ya kifafa (na mara nyingi bado).
Dawa ya kulevya ni kazi sana katika neuralgia ya trigeminal, lakini katika suala hili ni chini ya ufanisi kuliko carbamazepine. Ethosuxemide inafyonzwa vizuri kutoka kwa njia ya utumbo, mkusanyiko wa juu katika damu huzingatiwa baada ya masaa 4. Haifungamani na protini, hupitia biotransformation, na kugeuka kuwa glucuronides, hata hivyo, 10-20% hutolewa kwenye mkojo bila kubadilika.
Madhara: matatizo ya utumbo (kupoteza hamu ya kula, kichefuchefu, kutapika), wakati mwingine usingizi, maumivu ya kichwa, euphoria. Katika kesi hii, dalili zilizoorodheshwa hupotea peke yao na matumizi ya kuendelea ya dawa.
Katika kipengele hiki (madhara), mabadiliko ya damu ni hatari zaidi: leukopenia, thrombocytopenia, anemia ya aplastic. Kwa hiyo, kwa wagonjwa ni muhimu kufuatilia daima hali ya mfumo wa damu (mtihani wa damu) na mkojo (albuminuria inaweza kutokea).
CLONAZEPAM (Clonazepamum katika Jedwali 0.001) ni derivative ya benzodiazepine. Kama dawa zingine katika kundi hili (sibazon, nitrazepam), huongeza shughuli ya GABA (mpatanishi wa kizuizi cha mfumo mkuu wa neva), ambayo inaambatana na kupungua kwa msisimko wa mfumo mkuu wa neva na ujanibishaji wa mchakato.
Ina wigo mpana wa hatua ya kuzuia kifafa, mara nyingi hutumiwa kwa kifafa cha myoclonus (yaani, na mshtuko wa myoclonic) na spasms ya watoto wachanga ambayo ni sugu kabisa kwa matibabu ya madawa ya kulevya. Katika watoto, mara nyingi hutumiwa kwa mshtuko mdogo kama vile kutokuwepo.
Husababisha madhara madogo: kusinzia, mara chache ataksia, matatizo ya hamu ya kula.
Moja ya dawa za hivi karibuni ni VALPROIC ACID au SODIUM VALPROAT (Natrium valproicum katika vidonge na vidonge vya 0.15 na 0.3) - derivative ya asidi ya propylvaleric. Dawa hiyo inafaa kwa aina zote za kifafa, hata hivyo, tu na mshtuko mdogo kama vile kutokuwepo, pamoja na spasms ya watoto wachanga, inaweza kutumika kwa kujitegemea. Athari yake ya anticonvulsant inahusishwa na mkusanyiko wa GABA kwenye ubongo. Katika suala hili, valproate ya sodiamu sio tu kuzuia kukamata kifafa, lakini pia inaboresha hali ya akili ya mgonjwa, hisia zake.
Dawa ya kulevya mara nyingi hujumuishwa katika tiba ya mchanganyiko, na kwa hiyo inaweza kuongeza madhara ya dawa nyingine za antiepileptic. Dawa hiyo inafyonzwa vizuri kutoka kwa njia ya utumbo, mkusanyiko wake wa juu katika damu huundwa baada ya masaa 2. Wakati wa kumeza, athari zinazowezekana: kichefuchefu, kutapika, uzito ndani ya tumbo, unyogovu, uchovu, kupungua kwa damu.
Dawa ni kinyume chake katika ukiukwaji wa ini, kwa kuwa kuna hatari ya mkusanyiko, ulevi na matokeo mabaya, figo, diathesis ya hemorrhagic.
Dawa za antiepileptic huzuia na kupunguza kasi na kasi ya mshtuko wa moyo na sawa na wao katika kifafa. Kifafa huathiri 0.5-1% ya idadi ya watu wazima na 1-2% ya watoto.
Pathogenesis ya kifafa ni kutokana na utendaji kazi wa kuzingatia kifafa katika ubongo. Inaundwa na neurons (seli 8-10 ni za kutosha) na utando uliobadilishwa pathologically ambao umeongeza upenyezaji wa ioni za sodiamu na kalsiamu. Neuroni hizi zina uwezo wa kutenganisha polarization moja kwa moja na kutoa mvuto wa hali ya juu ambao husisimua maeneo yenye afya ya ubongo. Mara nyingi, mtazamo wa kifafa huwekwa ndani ya miundo yenye kizingiti cha chini cha msisimko - gamba la ubongo, hippocampus, amygdala, thelamasi, na malezi ya reticular ya ubongo wa kati. Yeye huonekana mara chache sana
|
Aina za kifafa |
Dawa za kifafa* |
|
|
Kifafa cha jumla |
||
|
Tonic-clonic |
Kupoteza fahamu, aura (hisia, motor, mimea, |
Carbamazepine |
|
mshtuko wa moyo |
kiakili, kulingana na eneo la umakini wa kifafa), |
|
|
(mzuri sana, |
mshtuko wa tonic na kukamatwa kwa kupumua, mshtuko wa clonic; |
Valproates |
|
bwana mkubwa) |
muda - dakika 1-2 |
Phenobarbital |
|
Lamotrijini |
||
|
Hexamidine |
||
|
Kifafa |
Mshtuko wa mara kwa mara wa tonic-clonic wakati mgonjwa yuko kati. |
|
|
kifafa haiji kwenye fahamu, mara nyingi huisha |
Lorazepam |
|
|
kifo kutokana na kupooza kwa kituo cha kupumua, edema ya mapafu; |
Clonazepam |
|
|
hyperthermia. kushindwa kwa moyo kwa papo hapo |
Phenobarbital sodiamu |
|
|
Diphenin sodiamu |
||
|
Njia za anesthesia |
||
|
Kutokuwepo (ndogo |
Kupoteza fahamu ghafla, wakati mwingine kwa muda mfupi |
Ethosuximide |
|
kukamata) |
kutetemeka (nods, pecks); muda - kama sekunde 30 |
Clonazepam |
|
Valproates |
||
|
Lamotrijini |
||
|
Myoclonus - |
Muda mfupi (wakati mwingine ndani ya sekunde 1) ghafla |
Valproates |
|
kifafa |
mikazo ya misuli ya kiungo kimoja au ya jumla |
Clonazepam |
|
kukaza kwa misuli bila kupoteza fahamu |
||
|
Aina za kifafa |
Dawa za antiepileptic |
|
|
Mshtuko wa moyo kwa sehemu |
||
|
Mshtuko wa moyo rahisi |
Dalili mbalimbali kulingana na eneo la epileptogenic |
Carbamazepine |
|
kuzingatia, kwa mfano, na shughuli za kushawishi katika cortex ya motor - clone |
||
|
kutetemeka kwa misuli, pamoja na msisimko wa gamba la somatosensory |
Phenobarbital |
|
|
paresis; fahamu huhifadhiwa; muda - sekunde 20-60 |
Hexamidine |
|
|
Valproates |
||
|
Gabapentin |
||
|
Lamotrijini |
||
|
Psychomotor |
Ufahamu wa Twilight na automatism na fahamu, bila motisha |
Carbamazepine |
|
mishtuko ya moyo |
kwa matendo ambayo mgonjwa hayakumbuki |
|
|
Valproates |
||
|
Phenobarbital |
||
|
Hexamidine |
||
|
Clonazepam |
||
|
Gabapentin |
||
|
Lamotrijini |
||
Kumbuka: * - mawakala wameorodheshwa kwa utaratibu wa kupungua kwa ufanisi wa matibabu.
striatum, cerebellum na malezi ya pontine reticular, ambapo mfumo wa kuzuia GABAergic hufanya kazi vizuri.
Kuna aina za jumla na za sehemu (zinazolenga) za kifafa.
Mshtuko wa jumla wa kifafa wa tonic-clonic hutokea kama matokeo ya uwezekano wa hatua ya mara kwa mara unaosababishwa na kuingia kwa ioni za sodiamu kwenye nyuroni. Wakati wa uwezekano wa kupumzika, njia za sodiamu zimefungwa (uanzishaji wa nje na milango ya intracellular inactivation imefungwa); wakati depolarized, njia wazi (aina zote mbili za milango ni wazi); katika kipindi cha repolarization, njia za sodiamu ziko katika hali isiyoweza kutumika (milango ya uanzishaji imefunguliwa, milango ya inactivation imefungwa).
Dawa za antiepileptic ambazo zina athari ya matibabu katika mshtuko wa tonic-clonic (difenin, carbamazepine, valproates, lamotrigine) huongeza muda wa hali iliyozimwa ya chaneli za sodiamu na kupunguza kasi ya kurejesha tena. Hii inachelewesha kuanza kwa uwezekano wa hatua inayofuata na kusababisha kizazi cha nadra zaidi cha uvujaji katika niuroni.
Kwa kutokuwepo kwa mshtuko wa moyo, lengo la shughuli ya kushawishi huwekwa ndani ya thalamus. Neuroni za thalamic huzalisha uwezo wa kutenda kwa mzunguko wa 3 kwa sekunde 1 kama matokeo ya kuingia kwa ioni za kalsiamu kupitia njia za aina ya G (eng. ya muda mfupi- ya muda mfupi, ya muda mfupi). Misukumo ya thalamic husisimua gamba la ubongo. Ioni za kalsiamu, kuwa na athari ya neurotoxic (excitotoxic), huunda hatari ya shida ya akili inayoendelea.
Madawa ya kulevya ambayo yanafaa kwa kutokuwepo kwa mshtuko wa moyo (ethosuximide, valproate) huzuia chaneli T, kukandamiza uwezekano wa hatua ya aina ya kalsiamu kwenye thelamasi. kuondokana na athari zao za kuchochea kwenye cortex. kuwa na athari ya neuroprotective.
Katika kifafa, kazi ya sinepsi ya kuzuia GABAergic imeharibika, kazi ya sinepsi ambayo hutoa amino asidi ya kusisimua, glutamine na aspartic, huongezeka. Kupungua kwa kazi ya sinepsi ya kuzuia kwa 20% tu kunafuatana na maendeleo ya mshtuko wa kifafa.
Phenobarbital, benzonal, hexamidine na clonazepam huweza kuzuia GABAergic inayosababishwa na vipokezi vya GABAd. Vipokezi hivi, kufungua njia za kloridi za neurons, huongeza kuingia kwa ioni za kloridi, ambazo zinafuatana na hyperpolarization.
Valproates huamsha kimeng'enya ambacho huchochea uundaji wa GABA kutoka kwa asidi ya glutamic, glutamate decarboxylase, na pia kuzuia kimeng'enya cha GABA, transaminase ya GABA. Vigabatrin huzuia transaminase ya GABA kwa njia isiyoweza kutenduliwa. Gabapentin huongeza mara tatu kutolewa kwa GABA kutoka kwa vituo vya presynaptic. Matokeo yake, valproate, vigabatrin na gabapentin husababisha mkusanyiko mkubwa wa GABA katika ubongo. Lamotrigine, kuzuia njia za sodiamu za membrane ya presynaptic, inapunguza kutolewa kwa glutamine na asidi ya amino ya aspartic.
Dawa za antiepileptic hukandamiza uzalishaji wa nishati katika lengo la kifafa, kupunguza maudhui ya asidi ya folic, ambayo ni muhimu kwa ajili ya maendeleo ya mshtuko. Difenin na phenobarbital, kwa kuzuia enzyme ya matumbo ya folate deconjugate, huharibu ngozi ya asidi ya folic; kuharakisha uanzishaji wa asidi ya folic kwenye ini.
Kwa hivyo, athari ya matibabu ya dawa za antiepileptic ni asili ya pathogenetic.
Katika karne ya 19, bromidi katika viwango vya juu zilikuwa njia kuu za kutibu kifafa. Mnamo 1912, phenobarbital ilitumika kutibu kifafa. Athari yake ya hypnotic ilisababisha utaftaji wa dawa yenye athari maalum ya anticonvulsant. Difenin, iliyogunduliwa mwaka wa 1938 wakati wa uchunguzi wa misombo mingi katika mfano wa kifafa cha kifafa cha tonic-clonic (kiwango cha juu cha mshtuko wa umeme), ikawa dawa hiyo. Hadi 1965, trimetin na ethosuximide, matibabu ya kutokuwepo, yaliingia katika mazoezi ya matibabu; baada ya 1965, carbamazepine, valproates, lamotrigine, na gabapentin iliundwa.
Kwa kifafa, psyche ya wagonjwa inakabiliwa (tabia ya kifafa). Kuna uthabiti wa kufikiria, mnato wa kiakili, kukanyaga kupita kiasi, mlipuko wa hisia, kugusa, udogo, ukaidi, shida ya akili ya kifafa. Matatizo ya akili husababishwa na kuzorota kwa neurons. kuwa na vipokezi vya asidi ya amino ya kusisimua. Kifafa cha kutokuwepo mara kwa mara na kifafa cha myoclonus husababisha shida ya akili mapema. Dawa nyingi za antiepileptic huboresha psyche ya wagonjwa.
Kifafa ni ugonjwa mbaya sana. Wale wote ambao wameona mashambulizi ya ugonjwa huu wanaelewa hatari yake. Wagonjwa walio na utambuzi sawa wameagizwa tiba inayofaa. Ikiwa imechaguliwa kwa usahihi na kwa kuzingatia picha ya jumla ya kliniki, inawezekana kupunguza mzunguko na ukali wa kukamata. Wagonjwa wenyewe na jamaa zao wanapaswa kujua ni dawa gani za antiepileptic zipo, jinsi ya kuzitumia kwa usahihi na kwa kipimo gani.
Mafanikio ya matibabu kwa kiasi kikubwa imedhamiriwa sio tu na regimen ya matibabu inayotolewa na daktari. Jukumu maalum katika suala hili ni la jinsi mgonjwa mwenyewe atafuata kwa uangalifu maagizo ya mtaalamu. Msingi wa tiba ni uteuzi wa dawa ambayo itaondoa au kulainisha mshtuko. Wakati huo huo, mapokezi yake haipaswi kuongozana na madhara. Idadi yao inapaswa kuwa ndogo. Ikiwa athari mbaya bado hufanyika, matibabu hurekebishwa chini ya usimamizi wa daktari. Kuongezeka kwa kipimo kunapendekezwa katika hali nadra, kwani njia hii inaweza kuathiri vibaya ubora wa maisha ya mgonjwa.
Katika matibabu ya kifafa, ni muhimu kuzingatia kanuni fulani, ambazo ni:
- Dawa moja tu ya kifafa kutoka mstari wa kwanza imeagizwa.
- Dawa maalum huchaguliwa kwa kuzingatia aina ya kukamata.
- Daktari lazima afuatilie mara kwa mara matibabu, pamoja na madhara ya sumu ya madawa ya kulevya kwenye mwili wa mgonjwa.
- Ikiwa monotherapy haifanyi kazi, mtaalamu ana haki ya kuagiza dawa kutoka kwa mstari wa pili.
- Huwezi kuacha matibabu ghafla.
- Wakati wa kuchagua dawa moja au nyingine, mtu lazima azingatie sio tu athari yake nzuri, lakini pia uwezo wa nyenzo wa mgonjwa.
Kuzingatia kanuni zilizowasilishwa hukuruhusu kufikia lengo unayotaka.
Kwa nini matibabu haifai kila wakati?
Wagonjwa wengi wa ugonjwa huu hulazimika kutumia dawa za kifafa katika maisha yao yote. Kwa mujibu wa takwimu, mbinu hii inakuwezesha kufikia mienendo nzuri katika 70% ya kesi. Hii ni takwimu ya juu sana. Kwa upande mwingine, 20% ya wagonjwa wanabaki na shida zao milele. Kwa nini hii inatokea?
Ikiwa dawa zilizowekwa na daktari kwa kifafa hazileta matokeo yaliyohitajika, suala la uingiliaji wa upasuaji limeamua. Katika baadhi ya matukio, wao huamua kusisimua kwa ujasiri wa vagal, chakula maalum. Kwa ujumla, ufanisi wa matibabu inategemea mambo yafuatayo:
- uzoefu wa daktari;
- usahihi na wakati wa utambuzi;
- ubora wa maisha ya mgonjwa;
- kufuata mapendekezo ya daktari;
- Ufanisi wa dawa zilizochaguliwa.
Kwa bahati mbaya, wagonjwa wengi wanakataa tiba iliyopendekezwa. Jambo ni kwamba wanaogopa madhara, kuvuruga kwa viumbe vyote. Bila shaka, hakuna mtu aliyeghairi athari hizo. Hata hivyo, daktari hawezi kamwe kuagiza dawa ikiwa tishio kutoka kwa matumizi yake ni mara kadhaa zaidi kuliko faida inayowezekana. Shukrani kwa maendeleo ya dawa za kisasa, hata kwa kuonekana kwa madhara, tiba inaweza kubadilishwa kila wakati na dawa nyingine inaweza kuchaguliwa.
Dawa zinazotumika kwa matibabu
Aina ya mshtuko wa kifafa huamua dawa zilizowekwa. Kawaida wamegawanywa katika vikundi kadhaa:
- Dawa za kuzuia mshtuko. Dawa kutoka kwa kikundi hiki husaidia kupumzika misuli. Wao huagizwa katika kesi ya idiopathic, cryptogenic, temporal au focal kifafa. Dawa zinaweza pia kutumika kwa watoto ikiwa mgonjwa mdogo ana myoclonic/tonic-clonic seizures.
- Dawa za kutuliza. Dawa za kulevya katika kitengo hiki zimeundwa ili kuzuia msisimko mwingi. Walakini, zinapaswa kutumiwa kwa tahadhari kali. Tafiti nyingi zimethibitisha kuzidisha kwa picha ya kliniki katika wiki za kwanza za mshtuko.
- Dawa za kutuliza. Mshtuko wa moyo hauishii kwa furaha kila wakati. Wakati mwingine mgonjwa baada / kabla ya shambulio ana kuwashwa, hali ya huzuni. Katika kesi hiyo, anapendekezwa sedatives.
- Sindano. Zinatumika kukandamiza majimbo ya jioni na pia kwa shida za kiafya.
Kwa kuongezea, dawa za antiepileptic kawaida hugawanywa katika safu ya 1 na ya 2: kitengo cha msingi na dawa za kizazi kipya.

Vidonge vya anticonvulsant hufanyaje kazi?
Tukio la mshtuko kwa watu walio na kifafa ni matokeo ya shughuli isiyo ya kawaida ya umeme katika eneo fulani la gamba la ubongo. Huu ndio unaoitwa umakini wa kifafa. Kupungua kwa msisimko wa niuroni katika ukanda huu na uimarishaji wa uwezo wa utando wa vitu hivi - yote haya yanajumuisha kupungua kwa idadi ya kutokwa kwa hiari na, kwa sababu hiyo, husaidia kupunguza mzunguko wa mshtuko. Ni katika mwelekeo huu kwamba dawa za antiepileptic zinafanya kazi.
Kuchochea kwa hatua ya aina hii ya vidonge kunaweza kuzingatiwa kutoka pande tatu:
- Uzuiaji wa njia za ioni kwenye membrane ya neuroni. Kuonekana kwa malipo fulani ya umeme ni kutokana na mabadiliko katika uwezo wa hatua ya membrane ya seli. Mwisho huonekana tu kwa uwiano fulani wa ioni za kalsiamu, sodiamu na potasiamu. Kubadilisha usawa huu husababisha kupungua kwa epiactivity.
- Kusisimua kwa vipokezi vya GABA. Asidi ya Gamma-aminobutyric inachukuliwa kuwa aina ya mpatanishi wa kizuizi cha mfumo mkuu wa neva. Kuchochea kwa vipokezi vyake husababisha kizuizi cha shughuli za neuronal.
- Kupungua kwa idadi ya glutamati au kizuizi kamili cha vipokezi vyake kwenye mwanya wa sinepsi. Glutamate ni neurotransmitter yenye aina ya shughuli ya kusisimua. Kuondolewa kwake husaidia kuweka lengo la msisimko na kuzuia kuenea zaidi kwa ubongo.
Kila dawa inayotumika kutibu kifafa ina utaratibu mmoja au zaidi ya mmoja wa utendaji. Hali hii ni ya lazima. Athari zinazowezekana pia zinatokana na mpango wa hatua ulioelezwa hapo juu. Jambo ni kwamba dawa za anticonvulsant hazitambui uwezo wao kwa kuchagua, lakini katika mfumo mkuu wa neva. Katika hali mbaya sana, wanaweza kwenda zaidi ya mipaka yake.
Uchaguzi wa madaktari wa kisasa
Wagonjwa wenye kifafa daima wanaagizwa dawa moja tu. Matumizi ya wakati huo huo ya dawa kadhaa ni kinyume chake. Njia hii inaweza kusababisha uanzishaji wa sumu ya kila mmoja wao.
Katika hatua ya awali, madaktari wanapendekeza kipimo cha chini, kwani ni muhimu kuangalia majibu ya mgonjwa kwa dawa fulani. Ikiwa athari mbaya haizingatiwi, kipimo cha dawa huongezeka polepole.
Kama ilivyoonyeshwa hapo juu, dawa yoyote ya antiepileptic ni ya moja ya kategoria mbili, au tuseme safu. Katika ya kwanza, sehemu kuu 5 za kazi zinajulikana:
- Carbamazepine (Tegretol, Stazepin).
- Benzobarbital ("Benzene").
- Ethosuximide ("Suxilep", "Petnidan").
- Valproate ya sodiamu ("Depakin", "Konvuleks").
- Phenytoin ("Difenin", "Dilantin").
Fedha hizi tayari zimethibitisha ufanisi wao. Wakati, kwa sababu moja au nyingine, dawa zilizowasilishwa hazifai, daktari anapendekeza kutumia dawa kutoka kwa mstari wa pili.
Wao ni chini ya maarufu. Jambo ni kwamba dawa kama hizo hazina athari inayotaka, au zina athari nyingi. Wakati mwingine bado wanaagizwa kwa muda mfupi (Luminal, Diakarb, Lamictal, Sabril, Frizium, Seduxen).
Orodha ya dawa za kifafa ni pana sana. Ni dawa gani ya kuchagua, jinsi na kwa muda gani ni bora kuichukua - maswali haya na mengine mengi yanapaswa kujibiwa na daktari. Uteuzi wa kibinafsi na kuagiza dawa haukubaliki.

Dawa za gharama kubwa na za bei nafuu
Dawa nyingi, ikiwa ni pamoja na za matibabu ya kifafa, zina idadi kubwa ya analogues. Mara nyingi ni nafuu kwa bei. Kwa hiyo, wagonjwa wengine wana hamu ya kuchukua nafasi ya dawa na kuokoa bajeti. Walakini, hii inakatishwa tamaa sana. Uchaguzi na kipimo cha dawa inapaswa kufanywa peke na mtaalamu. Kiasi kidogo cha dutu hai kinaweza kusababisha shambulio lingine, ikiwezekana hata kifo.
Uzalishaji wa madawa ya gharama kubwa unafanywa pekee kwenye vifaa vya kisasa, ambapo inawezekana kupima kwa uangalifu kipimo. Kwa kuongeza, malighafi ya ubora wa juu hutumiwa katika masuala ya kigeni ya pharmacological, na ufanisi wa madawa ya kulevya ni mara kwa mara kuchunguzwa na wataalam wa ndani. Analogues za bei nafuu, kama sheria, hutoa matokeo mazuri mara chache na huwa na athari nyingi.
Jinsi ya kuchukua vidonge kwa usahihi?
Matibabu kawaida huchukua muda mrefu, na wakati mwingine maisha yote. Kwa hiyo, kabla ya uteuzi wa mwisho wa madawa ya kulevya kwa kifafa, ni muhimu kutathmini faida zake na uwezekano wa kuendeleza athari mbaya. Katika baadhi ya matukio, dawa hazijaagizwa kabisa. Tunazungumza juu ya kukamata mara moja, kutokuwepo kwa muda mfupi na kwa nadra. Walakini, aina nyingi za ugonjwa huu (na kuna takriban 40 kati yao kwa jumla) zinahitaji uingiliaji wa matibabu.
Dawa za mstari wa kwanza zinapaswa kuchukuliwa mara mbili kwa siku, na saa 12 inachukuliwa kuwa muda bora zaidi. Madaktari wanapendekeza kuweka kikumbusho kwenye simu yako au saa ya kengele ili usikose wakati unaofuata. Unaweza kuchukua, kwa mfano, saa 7 asubuhi na 7 jioni. Ikiwa daktari ameagiza dozi moja ya dawa za kifafa, inashauriwa kufanya hivyo kabla ya kulala. Ikiwa imechukuliwa mara tatu, saa inapaswa kutumika tena (kwa mfano, saa 8 asubuhi, 4 jioni na 10 jioni). Ikiwa unapata mmenyuko mbaya au matatizo mengine ya afya, unapaswa kumwambia daktari wako kuhusu hilo. Katika kesi hakuna unapaswa kuvumilia malaise au kupuuza kuchukua dawa.

Athari zinazowezekana
Madhara mengi kutoka kwa kuchukua dawa za antiepileptic sio hatari (kizunguzungu, uchovu, kupata uzito). Hata hivyo, wakati mwingine matukio yasiyofurahisha bado yanaongozana na matumizi ya dawa. Kwa mfano, majibu ya mzio yanaweza kutokea kwa umri wowote kabisa. Tiba ya ugonjwa huu wakati mwingine hufuatana na psychosis, unyogovu. Katika uwepo wa upele kwenye ngozi au utando wa mucous, unapaswa kutafuta mara moja msaada kutoka kwa daktari. Maendeleo ya kutojali au unyogovu, pamoja na matatizo yanayohusiana, ni sababu nyingine ya kushauriana.
Kwa upande mwingine, udhihirisho wa uchovu mwingi, ugumu wa kuzungumza, au shida za uratibu zinaweza kuonyesha hatari inayokuja. Ni muhimu sana kwa wagonjwa kujua kwamba si mara zote inawezekana kuchukua dawa kwa ajili ya matibabu ya kifafa wakati huo huo kama dawa nyingine. Ndiyo maana wakati wa uchunguzi, unahitaji kumjulisha daktari kuhusu matatizo ya afya yanayohusiana. Kanuni hiyo hiyo inatumika kwa jinsia ya haki. Dawa za mshtuko wa kifafa sio rafiki kwa uzazi wa mpango wa mdomo.
Wagonjwa wanapozeeka, huwa na hisia zaidi kwa vidonge wanavyomeza. Kwa hiyo, wanapaswa kuangalia mara kwa mara maudhui ya vitu vilivyotumika vya madawa ya kulevya katika damu, na ikiwa ni lazima, kurekebisha kipimo pamoja na daktari. Vinginevyo, uwezekano wa athari huongezeka. Vyakula vingine (juisi ya zabibu, matunda ya machungwa) husababisha kutengana kwa kibao. Matokeo yake, madawa ya kulevya huanza kujilimbikiza katika mwili, na kusababisha maendeleo ya matatizo yasiyohitajika ya afya.
Kukomesha matibabu iliyowekwa
Madaktari wengine huwashauri wagonjwa wao kuacha kutumia vidonge ikiwa hawajapata mshtuko hata mmoja katika mwaka mmoja au miwili iliyopita. Wataalamu wengine wana maoni tofauti. Wanaamini kuwa ni muhimu kusubiri karibu miaka 5, na tu baada ya hayo kumaliza tiba. Kwa hali yoyote, unaweza kuacha kuchukua dawa tu kwa idhini na chini ya usimamizi wa daktari.
Wagonjwa wanashauriwa kushauriana na daktari ikiwa picha ya kliniki au hali ya kukamata imebadilika. Kujisimamisha kwa matibabu mara nyingi huisha kwa njia isiyofaa. Kwa wagonjwa wengine, kukamata hurudi baada ya muda, lakini kwa nguvu kubwa zaidi. Kwa wengine, huwa hawawezi kudhibitiwa hivi kwamba inakuwa vigumu kupata dawa za kuzuia kifafa. Kesi ya mwisho ni kutokana na mabadiliko makubwa katika ngazi ya neurons ya ubongo.
Uwezekano wa kukomesha matibabu kwa mafanikio kwa kiasi kikubwa inategemea umri wa mgonjwa, aina ya ugonjwa wake. Kwa mfano, watoto wengi ambao wamegunduliwa kuwa wamepona karibu na umri wa miaka miwili hawarudi kwenye kidonge. Wanaweza kusahau kuhusu ugonjwa huu mbaya na kurudi kwenye rhythm ya kawaida ya maisha. Tafiti nyingi juu ya suala hili zimefanywa kati ya watu wazima. Mmoja wao alionyesha kuwa 68% ya wagonjwa ambao waliishi bila mshtuko kwa miaka 2 hawakurudi kuchukua vidonge na walimaliza tiba kwa usalama.
Kwa bahati mbaya, nyakati chanya hazifanyiki kila wakati. Kitu ngumu zaidi ni kwa watu hao ambao wameandika mara kwa mara matukio ya ugonjwa huu katika anamnesis yao. Utabiri wa urithi hauruhusu kuacha matibabu.
Kwa muhtasari
Kifafa kinatambuliwa kwa haki kuwa mojawapo ya magonjwa makubwa zaidi. Ndiyo maana mara baada ya uthibitisho wake, unahitaji kuanza tiba. Mwisho unaweza kuagizwa tu na mtaalamu aliyestahili, akizingatia kizazi cha mchakato wa patholojia, hali ya afya ya mgonjwa na kuwepo kwa magonjwa yanayofanana. Kama sheria, matibabu hupunguzwa kwa kuchukua dawa moja tu. Hapo awali, imeagizwa katika kipimo cha chini. Ikiwa madhara hayaonekani kwa muda fulani, idadi ya dawa huongezeka hadi kawaida. Njia hii ya matibabu ndiyo pekee ya kweli.
Wakati, baada ya miaka michache, mashambulizi yanaacha kuvuruga mgonjwa, daktari anaweza kufuta dawa. Haipendekezi kuifanya mwenyewe. Kwa hivyo, huwezi kuumiza mwili tu, bali pia kuchangia katika uimarishaji wa kukamata.
Dawa za antiepileptic ni dawa zinazotumiwa kutibu ugonjwa wa kifafa, aina zake za kushawishi na zisizo za kushawishi, ili kuzuia mshtuko kwa wagonjwa wenye kifafa.
Hali ya kukamata inategemea eneo la kuzingatia pathological katika ubongo. Tofautisha aina kadhaa za kifafa:
Kifafa kikubwa - mshtuko wa jumla wa tonic-clonic au tonic na kupoteza fahamu, ikifuatiwa baada ya dakika chache na unyogovu wa jumla wa mfumo mkuu wa neva;
Mshtuko mdogo - unaoonyeshwa na upotezaji wa muda mfupi sana wa fahamu, kliniki huendelea ama kwa njia ya kutokuwepo, au kwa namna ya mshtuko wa muda mfupi wa myoclonic (nods, pecks, nk);
Automatism ya Psychomotor (mshtuko wa sehemu), vitendo visivyo na motisha na fahamu iliyozimwa.
Kwa matibabu ya kila aina ya kifafa, dawa fulani za antiepileptic hutumiwa. Tofautisha:
Njia zinazotumiwa kwa mishtuko mikubwa na ya kisaikolojia (phenobarbital = luminal, benzonal, hexamidine = primidone = maisolin, diphenylhydantoin = difenin = phenytoin - dilantin, chloracone = beclamid);
Dawa zinazotumika kwa mshtuko mdogo (ethosuximide = zarontin = suxilep = morpholep = pycnolepsin, pufemide, trimethine, lacosamide = vimpat);
Madawa ya kulevya yenye ufanisi katika aina mbalimbali za mshtuko wa moyo (valproam ya sodiamu = acediprol = depakine = convulex, calcium valproate = convulsofin, carbamazepine = finlepsin = tegretol = timonil, oxcarbamazepine, clonazepam = klonopin = antelepsin, clobazam, neurotriptin, lamotrink = lamotrink, clobazam, neurotrink, lamotrink sabryl, felbamate = felbatol, tiagabine, topiramate = topamax, progabid = gabrene).
Kundi la mwisho ni la umuhimu mkubwa, kwani ugonjwa mara nyingi huendelea polymorphically.
Dawa bora za kifafa ni mahitaji fulani. Wanapaswa:
Kuwa na shughuli za juu na muda mrefu wa hatua;
Kuwa na bioavailability ya juu kutoka kwa njia ya utumbo;
Kuwa na sumu ndogo na upana wa hatua ya matibabu;
Usijikusanye katika mwili, na hawapaswi kuendeleza kulevya na utegemezi wa madawa ya kulevya;
Ulaji wao wa muda mrefu (miaka) haupaswi kuharibu kazi za utambuzi (uwezo wa kujifunza, kudumisha shughuli za kitaaluma) na kuambatana na tukio la madhara makubwa yasiyofaa.
Kwa bahati mbaya, dawa za kisasa za antiepileptic zinakidhi tu baadhi ya mahitaji haya.
Pharmacodynamics. Dawa za antiepileptic ama hukandamiza shughuli ya kiitolojia ya niuroni katika mwelekeo wa kifafa (kwa mfano, diphenin, ethosuximide, n.k.), au kuvuruga kuenea kwa msisimko kutoka kwake, ushiriki wa niuroni zingine na kwa hivyo kuzuia kutokea kwa mshtuko (kwa mfano, nk). phenobarbital, hexamidine, nk).
Utaratibu wa hatua ya dawa tofauti ni tofauti.
Phenobarbital.
Benzonal na hexamidine.
Difenin, klorini, ethosuximide, pufemide na trimetini huimarisha utando wa seli za niuroni za mwelekeo wa kifafa kwa ioni za sodiamu na kalsiamu.
Valproati za sodiamu na kalsiamu huchangia katika mkusanyiko katika mfumo mkuu wa neva wa mpatanishi wa kuzuia gamma-aminobutyric acid (GABA) kwa kuzuia GAMK transaminase (enzyme inayoharibu GABA) na kuamsha glutamate decarboxylase (enzyme inayobadilisha asidi ya glutamic kuwa GABA).
Carbamazepine inazuia uchukuaji wa serotonini (mpatanishi wa kizuizi na mfumo mkuu wa neva) na miisho ya presynaptic, na hivyo kuongeza ukolezi wake katika ufa wa sinepsi. Carbamazepine ni analog ya carbamazepine.
Clonazepam na clobazam ni derivatives ya benzodiazenine.
Vigabatrin huzuia bila kubadilika shughuli ya GABA transaminase, hivyo kuongeza maudhui ya GABA kwenye ubongo.
Lamotrigine ina mali ya antifolate na antiglutamate (huzuia kutolewa kwa asidi ya amino ya kusisimua kutoka kwa presynapse), yaani, inazuia utaratibu wa kuongezeka kwa msisimko katika mfumo mkuu wa neva, kuzuia kidogo kazi ya kawaida ya neurons. Kwa kuongeza, madawa ya kulevya, kwa kuzuia njia zinazotegemea voltage, ina uwezo wa kuimarisha utando wa seli za neurons kwa ioni za sodiamu na kalsiamu.
Gabapentin huzuia njia za kalsiamu zinazotegemea voltage, huongeza hatua ya GABA.
Felbamate huzuia vipokezi vya asidi ya amino ya kusisimua (aspartate na glutamate).
Tiagabine, kwa kutatiza uchukuaji upya wa glial wa GABA, huongeza kiwango cha ziada cha seli inayoitwa amino asidi.
Topiramate, kuzuia anhydrase ya kaboni ya neurons, hivyo hupunguza maudhui ya sodiamu na maji ndani yao. Kwa kuongeza, dawa inaweza kuzuia njia za sodiamu zinazotegemea voltage na kuongeza unyeti wa GABA-A receptors kwa GABA.
Progabid ni agonist ya syntetisk ya GABA na uwezo wa kupenya kizuizi cha damu-ubongo, inayotokana na GABA na benzophenone.
Lacosamide - huongeza uanzishaji wa polepole wa njia za sodiamu zinazotegemea voltage; hufunga kwa CRMP-2 phosphoprotein, ambayo inaonyeshwa kwa kiasi kikubwa katika mfumo wa neva na inahusika katika udhibiti wa upambanuzi wa neuronal na ukuaji wa axonal.
Kwa kweli haiwezekani kufanya uhusiano kati ya aina ya kifafa (na, kwa hivyo, kwa kiwango fulani, na ujanibishaji wa lengo kama idadi ya neurons ambayo ni ya kwanza kutoa kutokwa kwa kifafa) na utaratibu wa utekelezaji. , pointi za matumizi ya dawa za antiepileptic zilizoelezwa vizuri. Kazi ya ubongo ni ngumu na yenye mambo mengi, kuna njia nyingi za kuingilia kati shughuli za neurons na uendeshaji wa msukumo, ambayo, inaonekana, inaelezea uwezo wa dawa za antiepileptic na utaratibu tofauti wa hatua ili kuzuia kutokwa kwa hypersynchronous. ya neurons kwa njia tofauti.
Kwa hiyo, kwa sasa, hakuna uwezekano wa kuchagua wakala wa kutosha wa antiepileptic kulingana na pathogenesis ya aina hii ya kifafa na pharmacodynamics ya madawa ya kulevya. Daktari ana mbinu tu ya kitaalamu ya kuamua juu ya dawa mojawapo ya kifafa.
Pharmacokinetics. Dawa zote za antiepileptic huvuka kwa urahisi kizuizi cha damu-ubongo hadi kwenye ubongo.
Phenobarbital.
Benzonal - pharmacokinetics inaeleweka vibaya. Dawa hiyo inafyonzwa vizuri inapochukuliwa kwa mdomo, na kufikia mkusanyiko wa kilele katika damu baada ya masaa 3-4. Benzonal inabadilishwa haraka katika mwili, ikitoa phenobarbital. Kwa hivyo, benzonal inaweza kuzingatiwa kama "madawa".
Hexamidin inasimamiwa kwa mdomo baada ya chakula, inafyonzwa ndani ya utumbo mdogo (90% bioavailability). Hupungua na protini za plasma kwa 20%.
Katika mchakato wa biotransformation katika ini, 25% ya hexamidine inabadilishwa kuwa phenobarbital, na 50% hadi phenylethylmalonamide. Uongofu wa hexamidine hadi phenobarbital huanza polepole: tu baada ya siku chache za matibabu phenobarbital huanza kuonekana katika damu; inawezekana kwamba autoinduction ya enzymes ya ini ni muhimu ili kuamsha mchakato huu. Utaratibu huu unaweza kuchochewa na utawala wa wakati huo huo wa diphenine, valproate, carbamazenine; inazuia mchakato wa isoniazid.
Athari ya antiepileptic ya hexamidine ina vipengele vitatu: mkusanyiko wa phenobarbital, phenylethylmalonamide na hexamidine isiyobadilika.
Uondoaji wa nusu ya maisha ya hexamidine ni masaa 3-12, na phenylethylmalonamide masaa 16-25. Kiwango cha mara kwa mara cha hexamidine katika plasma ya damu hufikiwa baada ya wiki 1-3. Wingi wa uteuzi - mara 1-3 kwa siku.
Difenin inafyonzwa vizuri sana kwenye utumbo mdogo; bioavailability yake hufikia karibu 100%, lakini mkusanyiko wa juu katika damu hutokea polepole (baada ya masaa 4-24). Kuna maandalizi ya difenin kwa utawala wa parenteral. Baada ya sindano ya ndani ya misuli, dawa huingizwa polepole sana. Zaidi ya hayo, kutengenezea (propylene glycol na ethanol) ina mmenyuko wa alkali uliotamkwa, na wakati pH yake katika tishu inashuka kwa maadili ya neutral, diphenin huangaza, kuharibu misuli na kusababisha maumivu na kuchoma kwenye tovuti ya sindano; fuwele hazifyonzwa vizuri. Wakati wa kubadili kutoka kwa utawala wa mdomo wakati wa chakula au baada ya chakula hadi utawala wa intramuscular, mkusanyiko wa diphenin katika plasma ya damu hupungua. Kwa njia ya mshipa, difenini hutawanywa mara chache kutokana na athari ya hypotensive na cardiotoxic ya kutengenezea. Ikumbukwe kwamba dawa ya mumunyifu wa maji ya diphenytoin, fosphenytoin, sasa imeonekana, ambayo, ndani ya dakika 8-15, inabadilishwa kabisa kuwa diphenyne baada ya utawala wa parenteral (1.5 mg ya fosphenytoin ni sawa na 1 mg ya diphenytoin).
Katika damu, diphenin ina 90% imefungwa kwa protini, ingawa uhusiano huu ni dhaifu. Kupungua kwa kiasi cha albumin katika damu husababisha ongezeko kubwa la mkusanyiko wa dutu ya bure ndani yake, ongezeko la madhara yake na uwezekano wa kuendeleza ulevi (hasa tangu dawa ina upana mdogo wa hatua ya matibabu). Dawa kama vile valproate, dawa zisizo za steroidal za kuzuia uchochezi, sulfonamides, mawakala wa antidiabetic ya mdomo, anticoagulants zisizo za moja kwa moja, antidepressants za tricyclic (vizuizi vya kuchukua neuronal), pamoja na metabolites za asili (nitrojeni iliyobaki, bilirubin) inaweza kuondoa diphenin kutoka kwa albin ya damu, ambayo husababisha. kwa maendeleo ya athari zisizohitajika kwake.
Biotransformation ya diphenin hutokea kwenye ini kutokana na glucuronidation yake na hidroksilation na malezi ya OH diphenylhydantoin, ambayo ina shughuli dhaifu sana ya antiepileptic. Ni kichochezi kinachofanya kazi cha vimeng'enya vya hepatocyton microsomal, kuamsha biotransformation yake mwenyewe, na vile vile kutofanya kazi kwa xenobiotiki zingine na vitu vya asili kwenye ini (kwa mfano, vitamini, homoni, n.k.)
Nusu ya maisha ya diphenin kutoka kwa damu inaweza kutofautiana sana: kutoka masaa 10 hadi 40 (wakati mwingine hadi 140), kwa watoto nusu ya maisha ni kawaida mfupi. Kiwango cha mara kwa mara katika plasma kinapatikana kutoka siku 2-4 hadi 30. Wingi wa uteuzi - mara 1-2 kwa siku.
Ethosuximide inasimamiwa kwa mdomo na milo, inafyonzwa haraka inapochukuliwa kwa mdomo, bioavailability yake ni karibu 100%. Mkusanyiko wa juu katika damu huundwa baada ya masaa 1-4. Ethosuximide kivitendo haifungamani na protini za plasma. Ni biotransformed katika ini (80%) na oxidation na glucuronidation. Karibu 20% ya kipimo kinachosimamiwa cha ethosuximide hutolewa bila kubadilika kwenye mkojo. Uhai wa nusu ya madawa ya kulevya kwa watoto huanzia saa 30 hadi 40, kwa watu wazima ni muda mrefu - masaa 60-100. Kiwango cha mara kwa mara katika damu kinapatikana baada ya siku 5-7. Wingi wa uteuzi - mara 2-3 kwa siku.
Pharmacokinetics ya pufemide ni sawa na ile ya ethosuximide, ambayo awali ilikuwa inasimamiwa kwa mdomo kabla ya milo.
Trimetin inafyonzwa haraka kutoka kwa njia ya utumbo. Mkusanyiko wa kilele cha plasma huzingatiwa dakika 30 hadi masaa 2 baada ya kumeza wakati au baada ya chakula. Biotransformation pia inafanywa na ini kwa demethylation na malezi ya metabolite hai ya demethadione; mwisho hutolewa polepole na figo. Kwa ugonjwa wa figo, kuna hatari kubwa ya mkusanyiko wa madawa ya kulevya katika mwili. Uondoaji wa nusu ya maisha kutoka kwa plasma ya damu ni masaa 12-24. Kiwango cha mara kwa mara katika damu kinapatikana baada ya siku 3-5. Wingi wa uteuzi - mara 2-3 kwa siku.
Valproate ya sodiamu na valproate ya kalsiamu inasimamiwa kwa njia ya mishipa na inasimamiwa kwa mdomo na milo. Madawa ya kulevya chini ya ushawishi wa mazingira ya tindikali ya tumbo yanabadilishwa kuwa asidi ya valproic, ambayo huingizwa kutoka kwa njia ya utumbo; bioavailability ni karibu 100%; mkusanyiko wa juu katika damu - baada ya masaa 2-4. Kufunga kwa beta-glycoproteins ya plasma - 88-95% (wastani wa 90%). Biot imeharibika na asidi ya valproic kwenye ini (oxidation na glucuronidation) na kuundwa kwa metabolites isiyofanya kazi, ambayo hutolewa kwenye mkojo.
Uondoaji wa nusu ya maisha kutoka kwa damu ni wastani wa masaa 10. Kiwango cha mara kwa mara katika damu kinaundwa siku 2 baada ya kuchukua dawa. Wingi wa uteuzi - mara 2-4 kwa siku. Kuna valproates za muda mrefu (depakin-chrono, orfiril-retard), zimewekwa mara 1 kwa siku, mkusanyiko wa usawa wa dawa hizi hufikiwa baada ya siku 4.
Carbamazepine inafyonzwa polepole inapochukuliwa kwa mdomo na chakula kutoka kwa njia ya utumbo. Mkusanyiko wake wa juu katika damu hufikiwa tu baada ya masaa 12-24; bioavailability ni ya juu kuhusu 85%. Dawa ya kulevya hufunga kwa protini za plasma kwa 70-80%. Katika ini, ni biotransformed katika 10-, 11-epoxide, dihydrocarbamazenine na metabolites nyingine. 75% carbamazenine, 10% epoksidi na 15% metabolites nyingine hupatikana katika damu. Epoksidi ina shughuli ya kuzuia kifafa ambayo ni 1/3 ya ile ya carbamazenine. Ikiwa tunazingatia kwamba epoksidi imepunguzwa kidogo na protini za damu, basi "mchango" wake kwa athari ya antiepileptic ya carbamazepine inaweza kuwa muhimu, hasa kwa watoto. Katika mwisho, kimetaboliki ya carbamazepine ni haraka na inasababishwa zaidi na madawa mengine. Carbamazepine yenyewe ni ya inducers ya enzymes ya ini ya microsomal, na pia huchochea biotransformation yake mwenyewe. Nusu ya maisha yake wakati wa wiki za kwanza za matibabu hupunguzwa kwa karibu mara 2, ambayo inahitaji ongezeko la kipimo. Zaidi ya 70% ya kipimo kinachosimamiwa cha carbamazepine hutolewa kwenye mkojo, na 2% tu ya dawa ambayo haijabadilishwa.
Uondoaji wa nusu ya maisha ya carbamazepine hutofautiana kulingana na umri, sifa za mtu binafsi za kuondoa, matumizi ya dawa zingine kutoka masaa 8 hadi 55 (wastani wa t1 / 2 ni masaa 30). Kiwango cha mara kwa mara katika damu kinafikiwa baada ya siku 4-6. Wingi wa uteuzi - mara 2-4 kwa siku. Kuna aina za kuchelewa za carbamazepine, ambazo zimewekwa mara moja kwa siku, mkusanyiko wa usawa hufikiwa baada ya siku 8-12.
Oxcarbamazepine, tofauti na carbamazepine, haiongezi shughuli ya enzymes ya ini, na epoksidi haifanyiki wakati wa kimetaboliki yake (neurotoxicity inahusishwa hasa na mwisho).
Clonazepam inapochukuliwa kwa mdomo haijaamilishwa na juisi ya tumbo, kwa hivyo inapaswa kusimamiwa masaa 1-1.5 kabla ya milo. Dawa ya kulevya ina bioavailability ya juu, mkusanyiko wa juu katika damu hufikiwa baada ya masaa 2-3. Kufunga kwa protini za plasma ni 50%.
Clonazepam ni biotransformed katika ini (90%); metabolite yake kuu 7 acetamide-clonazepam inafanya kazi kifamasia. Dawa hiyo hutolewa na figo kwa fomu iliyobadilishwa (1% tu hutolewa kwenye mkojo kwa fomu isiyobadilika).
Nusu ya maisha ya clonazepam kwa watu wazima ni kati ya masaa 20 hadi 40, kwa watoto ni mfupi. Kiwango cha mara kwa mara katika damu kinafikiwa baada ya siku 5-7. Wingi wa uteuzi - mara 2-3 kwa siku.
Clobazam iko karibu na clonazepam katika sifa zake za kiafya na kifamasia. Metabolite kuu ya clobazam ni N-desmethylclobazam, ambayo hutoa 25% ya athari ya antiepileptic ya dawa. Mkusanyiko wa metabolite hii katika damu inakuwa, kama dawa inachukuliwa mara kwa mara, karibu mara 8 zaidi kuliko mkusanyiko wa clobazam yenyewe. Nusu ya maisha ya kuondoa N-desmethylclobazam ni ndefu (saa 40-133) kuliko ile ya dawa yenyewe.
Lamotrigine inatolewa kwa njia ya ndani au kwa mdomo. Dawa ya kulevya baada ya utawala wa mdomo kabla ya chakula ni kabisa na kwa haraka kufyonzwa, mkusanyiko wa kilele cha plasma hutokea baada ya masaa 2-3. Bioavailability ni 98%. Dawa hufunga kwa protini za plasma kwa 55%, na kiwango cha kumfunga lamotrigine haibadilika sana na tiba ya wakati mmoja na diphenine, carbamazepine au valproate.
Biotransformation ya lamotrigine inafanywa polepole kwenye ini na glucuronidation. Metabolite kuu ni 2N-glucuronic asidi, dutu yenye kibali cha juu cha figo, hivyo ni vigumu sana kuigundua katika plasma ya damu. Karibu 7% ya dawa kutoka kwa kipimo kilichopokelewa hutolewa kwenye mkojo na fomu isiyobadilika, 2% tu na kinyesi.
Lamotrigine haichochei au kuzuia mifumo ya enzyme ya ini.
Nusu ya maisha ya sludge ya damu ni masaa 29. Kiwango cha mara kwa mara katika damu kinapatikana baada ya siku 4-5. Kwa monotherapy, lamotrigine imeagizwa mara moja kwa siku; katika tiba tata na madawa ya kulevya (carbamazepine, difenin, phenobarbital), kuongeza kasi ya uongofu wa lamotrigine kwenye ini, mara 2 kwa siku.
Vigabatrin ni vizuri na kwa haraka kufyonzwa kutoka kwa njia ya utumbo, mkusanyiko wa kilele katika damu hutokea baada ya masaa 1-2. Ni kivitendo haifungamani na protini za plasma. Dawa hiyo hutolewa kwenye mkojo bila kubadilika. Uondoaji wa nusu ya maisha ni masaa 6-8. Mzunguko wa uteuzi ni mara 2 kwa siku. Mkusanyiko wa mara kwa mara katika seramu ya damu huanzishwa baada ya siku 1-2.
Gabapentin ni vizuri na kwa haraka kufyonzwa kutoka kwa njia ya utumbo, ukolezi wa juu katika damu hutokea baada ya masaa 2-3. Haifungamani na protini za plasma. Dawa hiyo hutolewa kwenye mkojo bila kubadilika. Katika magonjwa ya ini, hakuna marekebisho ya kipimo inahitajika. Uondoaji wa nusu ya maisha ni masaa 5-7. Mzunguko wa uteuzi ni mara 3 kwa siku. Mkusanyiko wa mara kwa mara katika damu - baada ya siku 1-2.
Felbamat. Mkusanyiko wa kilele katika damu baada ya utawala wa mdomo hutokea baada ya masaa 1-6, kumfunga kwa protini za plasma ni karibu 25%. Dawa ya kulevya hupitia biotransformation katika ini kwa hidroxylation na glucuronidation. Ina mali ya kuongeza kidogo shughuli za enzymes ya ini. Sehemu ya madawa ya kulevya hutolewa kutoka kwa mwili kwa fomu isiyobadilika kwa msaada wa figo. Uondoaji wa nusu ya maisha kutoka kwa damu ni kuhusu masaa 20. Mzunguko wa utawala ni mara 3-4 kwa siku. Wakati wa kutokea kwa mkusanyiko wa mara kwa mara wa dawa katika damu baada ya siku 5-8.
Tiagabine ni vizuri na kwa haraka kufyonzwa kutoka kwa njia ya utumbo, ukolezi wa juu katika damu hutokea baada ya masaa 1.5-2. Dawa hupitia biotransformation katika ini chini ya ushawishi wa mfumo wa monooxygenase. Uondoaji wa nusu ya maisha ni wastani wa masaa 7. Mzunguko wa utawala ni mara 2-3 kwa siku.
Topiramate inafyonzwa polepole kutoka kwa njia ya utumbo. Kufunga kwa protini za plasma ni kati ya 13 hadi 17%. Biotransformation hupitia sehemu ndogo ya madawa ya kulevya. Takriban 70% ya topiramate hutolewa kutoka kwa mwili bila kubadilika kwenye mkojo. Kipindi cha kuondoa nusu - masaa 21. Wingi wa uteuzi - mara 2-3 kwa siku.
Progabid ni vizuri na kwa haraka kufyonzwa kutoka kwa njia ya utumbo, mkusanyiko wa juu katika damu hutokea baada ya masaa 1-3. Kufunga kwa protini za plasma ni 96-98%. Dawa hupitia biotransformation kwenye ini na malezi ya metabolites 10, ambayo derivative iliyo na asidi ina shughuli za antiepileptic. Mkusanyiko wa juu wa mwisho katika damu hutokea saa 4.5 baada ya kuchukua progabid ndani. Uondoaji wa nusu ya maisha ya progabid ni kati ya masaa 2 hadi 5, na metabolite yake hai - kutoka masaa 6 hadi 10.
Lacosamide inafyonzwa haraka na kabisa baada ya utawala wa mdomo. Kiwango cha kila siku kinagawanywa katika dozi 2 asubuhi na jioni, bila kujali wakati wa chakula. Bioavailability ni takriban 100%, mkusanyiko wa juu katika damu hutokea baada ya masaa 0.5-4, kiwango cha kumfunga kwa protini za plasma ni chini ya 15%. Kwenye mwili, 95% ya kipimo cha dawa hutolewa na figo, zote mbili hazijabadilika (karibu 40%) na kwa njia ya metabolites. Uondoaji wa nusu ya maisha ni takriban masaa 13. Ikiwa ni lazima, vidonge vinaweza kubadilishwa na utawala wa intravenous bila re-titration ya kipimo na kinyume chake. Katika kesi hii, haupaswi kubadilisha kipimo cha kila siku na mzunguko wa matumizi (mara mbili kwa siku).
Mwingiliano. Antacids zilizo na magnesiamu na alumini huzuia kunyonya kwa dawa za antiepileptic, kwa hivyo mwisho huwekwa masaa 2-3 kabla ya kuchukua antacids.
Katika tukio la kuonekana kwa ishara za hypovitaminosis Bc, K, D, B12, ni vyema kuagiza vitamini hizi pamoja na dawa za antiepileptic. Hata hivyo, ni lazima kusisitizwa kuwa dozi kubwa za vitamini Bc (folic acid) zinaweza kudhoofisha athari za matibabu ya dawa za antiepileptic na kuongeza mzunguko wa kifafa.
Dawa zingine za antiepileptic (kwa mfano, difenin, sodium na calcium valproate, carbamazepine), zinazoingia kwenye damu, zimefungwa kabisa na protini za plasma. Wanaweza kuhamishwa kwa kuongeza sehemu ya bure ya dawa katika damu, vitu ambavyo kiwango cha uhusiano kama huo ni cha juu: dawa zisizo za steroidal za kuzuia uchochezi, sulfonamides, nk. Ni lazima kusisitizwa kuwa dawa moja ya antiepileptic inaweza kuondoa mwingine . Mwingiliano unaozingatiwa hutamkwa haswa wakati diphenin inapojumuishwa na valproate ya sodiamu, progabid au felbamate. Kinadharia, kuhamishwa kwa definin kutoka kwa uhusiano wake na protini za plasma inapaswa kusababisha maendeleo ya athari zisizohitajika (tazama hapa chini) au kuongezeka kwa athari ya matibabu. Katika mazoezi, hii haifanyiki, kwani diphenin hupatikana hasa katika tishu, na ongezeko la sehemu yake ya bure katika damu, ambapo kuna diphenin kidogo, huongeza kidogo mkusanyiko wa madawa ya kulevya karibu na receptors.
Uzuiaji wa biotransformation ya dawa za antiepileptic hutokea wakati zinasimamiwa pamoja na isoniazid, sulfonamides (hasa zile zilizo na trimethoprim), diacarb, coumarins (neodicoumarin, nk), fluconazole, cimetidine, amiodarone, neuroleptics (derivatives ya mfululizo wa phenothi) Chloramphenicol na dawa zingine. Mkusanyiko wa difenine katika damu huongezeka hasa kwa kiasi kikubwa chini ya ushawishi wa isoniazid na diacarb, na phenobarbital na lamotrigine - wakati unasimamiwa na valproate ya sodiamu. Katika matukio haya, ishara za ulevi hutokea mara kadhaa mara nyingi zaidi kuliko wakati wa kuagiza diphenine, phenobarbital, au lamotrigine peke yake.
Difenin, phenobarbital, hexamidine na carbamazepine ni vichocheo vya enzyme ya ini, huongeza mabadiliko ya kibaolojia ya dawa zingine za antiepileptic. Hii, hata hivyo, haina umuhimu mdogo wa kliniki, kwani kupungua kwa athari ya antiepileptic ya dawa hii hulipwa na athari ya kuongeza dawa nyingine. Muhimu zaidi ni kuongezeka kwa biotransformation ya dawa kutoka kwa vikundi vingine vya kifamasia, kama vile theophyllia, anticoagulants zisizo za moja kwa moja, chymidine, vitamini D, K, Bc, B12, digitoxin, lidocaine, levomycetin, doxycycline, minocycline, rifampicin, cyclosporine, chlorpromazine, amitriptyline, uzazi wa mpango wa homoni , glucocorticoids, madawa yasiyo ya steroidal ya kupambana na uchochezi (paracetamol, butadione, nk).
Dutu ambazo zinaweza alkalinize mkojo hupunguza urejeshaji wa phenobarbital na hivyo kuongeza kiwango cha uondoaji wake kwenye mkojo. Ukweli huu ulitumika kama msingi wa uteuzi wa bicarbonate ya sodiamu kwa ulevi wa phenobarbital.
Ikumbukwe kwamba matumizi ya wakati huo huo ya carbamazenine na progabid au felbamate husababisha kuongezeka kwa uwiano wa carbamazepine epoxide, na kwa hiyo huongeza hatari ya athari za neurotoxic.
Athari Zisizohitajika
Uchovu, kusinzia, kuumwa na kichwa, kuharibika kwa kumbukumbu na kazi za utambuzi, ataksia, tetemeko, nistagmasi, diplopia, matatizo ya akili, unyogovu, psychosis, kupungua kwa libido, kutozuia motor, uchochezi wa kifafa cha kifafa, kuongezeka kwa uzito.
Osteopathy, kutokwa na damu, anemia ya megaloblastic, shida ya ukuaji wa kijinsia (matokeo ya kuongezeka kwa shughuli za enzymes za ini).
Matatizo ya Dyspeptic (anorexia, kichefuchefu, kutapika, kuhara).
Hyperplasia ya ufizi (wakati wa kutumia diphenin).
Hematotoxicity (leukopenia, thrombocytopenia, anemia ya hypoplastic, agranulocytosis).
Hepato- na nephrotoxicity.
Dysfunction ya kongosho (wakati wa kutumia valproates).
Ukiukaji wa kimetaboliki ya porphyrin (wakati wa kutumia barbiturates kwa wagonjwa wenye matatizo ya kimetaboliki ya urithi).
Athari ya mzio (mara nyingi zaidi - upele).
Dystrophy ya misuli, ugonjwa wa moyo, ugonjwa wa shida ya kupumua kwa watoto wachanga waliozaliwa na mama wanaotumia valproate; mwisho huvuruga utumiaji wa carnitine.
Edema (wakati wa kutumia carbamazepine kutokana na kuongezeka kwa secretion ya homoni ya antidiuretic).
Teratogenicity. Makosa kuu ni kasoro za moyo, kaakaa iliyopasuka au midomo, kuharibika kwa malezi ya mifupa, mikrosefali. Hitilafu hizi zilielezewa kwa mara ya kwanza baada ya kuchukua diphenine (diphenylhydantoin) na kwa hiyo hujulikana kama ugonjwa wa fetal hydantoin. Mbali na hitilafu zilizo hapo juu, kinachojulikana kama syndrome ya hydantoin ya fetasi ina matatizo mengi madogo, kama vile strabismus, ptosis, phalanges pana, hypoplasia ya mfupa, viungo vya hyperextended, hypotension ya arterial, hernia, clubfoot, dermatoglyphics isiyo ya kawaida.
Tofauti maalum ya teratogenicity hutokea kwa matumizi ya trimetine (trimethadione). Dalili ya Fetal trimetadione ina sifa ya: nyusi zenye umbo la v, epicanthus, dysphonia, maendeleo duni ya auricles ya chini, ulemavu wa moyo, esophagus, trachea, palate ya juu na meno, hirsutism, kama vile ugonjwa wa hydantoin, kuchelewa kwa ukuaji wa intrauterine, na miaka inayofuata ya maendeleo ya kiakili na hotuba, kasoro za moyo, lakini bila makosa katika ukuaji wa vidole;
Katika mtoto aliyezaliwa kutoka kwa mama ambaye alichukua dawa za antiepileptic wakati wa ujauzito, unaweza kupata: mara baada ya kuzaliwa - kushawishi (syndrome ya kunyimwa); katika siku za kwanza za maisha - kizuizi cha reflexes zisizo na masharti (kunyonya, kumeza), ugonjwa wa shida ya kupumua, ugonjwa wa moyo, dystrophy ya misuli; kutoka miaka 3-4 ya matatizo ya maendeleo ya akili ya maisha; kutoka umri wa miaka 16-20 - matatizo ya ngono na akili.
Vigezo vya kutathmini ufanisi na usalama wa matumizi ya dawa za kifafa
Maabara:
Uamuzi wa mkusanyiko wa matibabu ya dawa katika plasma ya damu (kwa phenobarbital - 15-40 μg / ml; hexamidine - 5-15 μg / ml; diphenin - 5-20 μg / ml; ethosuximide, sodiamu na valproate ya kalsiamu - 50-100 μg / ml; carbamazepine - 4-10 mcg / ml; clonazepam - 0.01-0.08 mcg / ml, felbamate - 30-130 mcg / ml);
Uamuzi wa shughuli za aminotransferases na phosphatase ya alkali, viwango vya lipid na cholesterol katika damu, tathmini ya hali ya asidi-msingi;
Uchambuzi wa kliniki wa damu na mkojo;
Utafiti wa kuganda kwa damu na wakati wa kutokwa na damu.
paraclinical:
Electroencephalography (kuongezeka kwa shughuli za mawimbi ya polepole - haswa beta-rhythm - na kupungua kwa midundo ya nyuma ni ushahidi wa kufikiwa kwa kipimo cha kila siku cha dawa ya juu kidogo kuliko kiwango cha juu kinachovumiliwa, kinachohitaji kupunguzwa kwake kwa "hatua" moja. Electroencephalography ya jadi inapaswa kurekodi angalau njia 12 za encephalograph wakati huo huo na mpangilio wa electrodes kulingana na mfumo wa "10-20"; njia nyingine zinaweza kutumika kwa sambamba kufuatilia ECG, kupumua, myogram, harakati za jicho. Ni muhimu kuchambua angalau dakika 20 za kurekodi ubora wa "background" EEG;
Vipimo vya kazi (hyperventilation au photostimulation na kurekodi EEG sambamba inapaswa kufanyika kwa angalau dakika 5 + dakika 1 ya kurekodi baada ya mwisho wa mtihani);
Neuroimaging (CT, MPT, SPECT, PET).
Masomo ya maabara na paraclinical yanapendekezwa kufanywa kabla ya kuanza kwa matibabu na kisha angalau wakati 1 katika miezi 2.
Kliniki: kwa kuzingatia mienendo ya hali ya mgonjwa na athari mbaya kwa madawa ya kulevya.
Dalili za matumizi (kanuni za jumla za matibabu ya kifafa)
Kanuni za kisasa za matibabu ya kifafa ni kama ifuatavyo.
Mkakati: kipaumbele cha mgonjwa (badala ya kukamata au ugonjwa) na kwa hiyo lengo la kuboresha ubora wa maisha (badala ya athari kwenye mshtuko au ugonjwa).
Kwa maneno mengine, ni muhimu kuhakikisha ubinafsishaji wa juu wa matibabu, i.e. "bei ya matibabu", hasara inayowezekana kwa mgonjwa inapaswa kuwa chini ya faida ambayo mgonjwa hupokea kama matokeo ya matibabu ya dawa.
Mbinu: monotherapy na matumizi ya mawakala ambayo yanakidhi mahitaji ya upana wa hatua au kuwa na lengo lao wenyewe; polytherapy ya busara.
Ufanisi wa ushawishi wa dawa za antiepileptic juu ya kukamata ni tathmini kulingana na vigezo vifuatavyo: kukomesha kabisa au kupungua kwa kukamata kwa zaidi ya 50%; kurahisisha aina ya kukamata; mabadiliko mazuri katika psyche.
Kanuni muhimu zaidi katika matibabu ya kifafa: ufanisi mkubwa wa matibabu na kiwango cha chini cha maonyesho yasiyofaa ya madawa ya kulevya.
Haipendekezi kuagiza madawa ya kulevya baada ya paroxysm ya kwanza ya kifafa. Mshtuko wa kifafa mara moja, ingawa inatisha juu ya uwezekano wa kupata ugonjwa huo, haimaanishi kabisa kuwa mgonjwa ana kifafa. Paroxysm moja Inaweza kuwa ajali, kutokana na homa, overheating, ulevi, matatizo ya kimetaboliki na haihusiani na kifafa.
Uteuzi wa tiba ya antiepileptic baada ya shambulio la kwanza inawezekana tu ikiwa kuna mchanganyiko wa dalili zifuatazo: dalili za msingi za neva, kupungua kwa akili, kifafa kwa jamaa, mifumo ya wazi ya kifafa kwenye EEG.
Matibabu huanza na tiba ya monodrug. Faida za monotherapy juu ya polytherapy ni:
Ufanisi wa juu wa kliniki (inawezekana kuacha kabisa au kupunguza kukamata katika 70-80% ya wagonjwa);
uwezo wa kutathmini kufaa kwa dawa hii kwa ajili ya matibabu ya mgonjwa fulani, kuchagua kipimo cha ufanisi zaidi na regimen; daktari anaepuka kuagiza misombo ya kemikali ambayo haina maana kwa mgonjwa huyu;
Uwezekano mdogo wa athari mbaya wakati wa matibabu; kwa kuongeza, daima ni wazi ni dawa gani inayohusika na kuonekana kwa madhara yasiyofaa; kuwezesha utekelezaji wa hatua za kuziondoa (kupunguza kipimo au kufuta dawa);
Kutokuwepo kwa uadui wa pande zote na matumizi ya wakati mmoja ya dawa kadhaa za antiepileptic.
Ili kuagiza tiba ya kutosha ya antiepileptic, inahitajika: kuamua asili ya mshtuko wa mgonjwa; kuzingatia sifa za ugonjwa wa kifafa (umri wa mwanzo, mzunguko wa kukamata, uwepo wa dalili za neva, akili), sumu ya madawa ya kulevya na uwezekano wa madhara.
Uchaguzi wa dawa ya antiepileptic imedhamiriwa hasa na asili ya kukamata na, kwa kiasi kidogo, kwa namna ya kifafa.
Dawa za wigo mpana ni pamoja na phenobarbital (lakini hutumiwa kwa kutokuwepo), lamotrigine (haitumiki kwa myoclonus), topiramate, levetiracetam, nk.
Dawa za antiepileptic ambazo zina lengo lao ni pamoja na: ethosuximides, ambayo ina athari ya kupambana na kutokuwepo; vigabatrin, ambayo inatoa athari kubwa katika syndromes ya kifafa ambayo hutokea kwa sclerosis ya tuberous, nk.
Ikiwa dawa ya kwanza iliyochaguliwa ya antiepileptic haikuwa na ufanisi, basi inabadilishwa na nyingine au ya pili inaongezwa kwake. Uamuzi wa mwisho unabaki kwa daktari anayehudhuria.
Ikiwa dawa ya kwanza ya antiepileptic iliyochaguliwa haikuwa ya kutosha, basi dawa ya pili inapaswa kuongezwa kwa hiyo, kwani uingizwaji kamili hauwezi tu kuwa na ufanisi, lakini pia kusababisha kuzorota kwa hali ya mgonjwa.
Matibabu na polytherapy ya kifafa inapaswa kuanza katika ugonjwa wa Lennox-Gasgow, kifafa cha myoclonic-astatic, na katika kile kinachojulikana kama kifafa cha janga cha utoto.
Ni muhimu kutambua kwamba yoyote, hata ilivyoagizwa vya kutosha, tiba ya kifafa inaweza kuwa na athari mbaya juu ya kukamata: kuwafanya kuwa mara kwa mara, kuchochewa, au kubadilisha mshtuko wa synchronous katika asynchronous. Katika suala hili, kama sheria, ni muhimu kupunguza polepole dawa za antiepileptic na kufuatilia mienendo ya EEG ya mgonjwa, na, ikiwa inawezekana, utekelezaji wa ufuatiliaji wa dawa za matibabu.
Ni muhimu sana kuamua kwa usahihi kipimo cha kila siku cha wakala wa antiepileptic kwa mgonjwa fulani.
Matibabu huanza na kipimo cha wastani cha umri. Haipaswi kusimamiwa mara moja kwa ukamilifu, lakini hatua kwa hatua: siku 3-4 za kwanza - dozi 1-3, katika siku 3-4 zinazofuata huongeza 1/3 nyingine na kisha tu, kwa kukosekana au athari ya kutosha, hubadilisha matumizi ya kipimo cha umri mzima.
Hadi kiwango thabiti (mkusanyiko wa usawa) wa dawa kwenye plasma ya damu ufikiwe, ni bora kuagiza kipimo chake cha kila siku katika kipimo cha 3-4.
Ikiwa hakuna athari zisizofaa baada ya kufikia kiwango cha mara kwa mara cha dawa katika damu, basi kipimo kinapaswa kuongezeka hatua kwa hatua hadi dalili za kwanza za ulevi (sedation, usingizi, ataxia, nystagmus, matatizo ya tabia, diplopia, kutapika, hasa beta rhythm). kwenye EEG), na kisha kadhaa hupunguza, kufikia kutoweka kwa dalili za ulevi, lakini hakuna zaidi. Baada ya hayo, mkusanyiko wa madawa ya kulevya katika damu imedhamiriwa. Kuamua kiwango cha dawa ya antiepileptic katika plasma ya damu bila kutumia njia iliyopendekezwa hapo juu kwa kuchagua kipimo cha matibabu ya mtu binafsi (kwa mfano, baada ya kuagiza kipimo cha wastani cha umri kwa mgonjwa) sio habari sana na haina maana. Hii ni kwa sababu ya ukweli kwamba hata ikiwa mkusanyiko unapatikana ndani ya anuwai ya matibabu iliyoanzishwa kwa anuwai ya wagonjwa, haitakuwa wazi ikiwa mkusanyiko huu ni wa matibabu kwa mgonjwa fulani.
Njia iliyopendekezwa ya kuchagua kipimo cha matibabu ya mtu binafsi inafanya kuwa sio lazima kuamua mara kwa mara kiwango cha dawa za antiepileptic katika damu ya wagonjwa. Uhitaji wa utaratibu huu pia hutokea katika hali ambapo haijulikani ikiwa mabadiliko katika hali ya mgonjwa (kwa mfano, uchovu, kutapika, nk) ni udhihirisho wa ugonjwa wake au ulevi wa dawa za antiepileptic, na pia ni yupi kati ya hizi mbili. dawa zilizoagizwa huwajibika kwa tukio la athari isiyofaa nk.
Faida muhimu juu ya dawa za kawaida ni vidonge na kutolewa polepole kwa dutu hai (derivatives ya asidi ya valproic depakin-chrono, orfiril-retard; derivatives ya carbamazepine - tegretol retard, timonil retard). Wakati zinatumiwa, viwango vya juu vya dawa katika damu hupunguzwa, hatari ya athari zisizohitajika hupunguzwa, na utulivu wa athari ya matibabu huhakikishwa. Aina za kipimo cha kuchelewa cha dawa huwekwa mara 1 kwa siku na kwa kipimo sawa cha kila siku kama dawa ya kawaida.
Ikiwa kipimo cha juu cha kuvumiliwa cha dawa kinafikiwa, lakini shambulio haliacha ndani ya mwezi 1, dawa ya pili na kisha mstari wa tatu huletwa polepole, na ile ya awali inafutwa polepole.
Ili kuzuia kuongezeka kwa mshtuko wa moyo, inahitajika kuhakikisha kuwa uwiano wa kipimo sawa na nguvu ya hatua unadumishwa kati ya dawa mpya na zilizotumiwa hapo awali. Kwa maandalizi tofauti, uwiano huu ni tofauti. Kwa mfano, uwiano sawa wa vipimo vya dawa fulani kwa dozi za phenobarbital (zinazochukuliwa kama 1) ni takriban 1.4:1 kwa difenin, 3:1 kwa hexamidine, 2:1 kwa benzonal, na 15:1 kwa chloracone.
Uingizwaji wa dawa za antiepileptic unapaswa kufanywa hatua kwa hatua kwa wiki 1-2 au zaidi. Kwa sababu ya uwepo wa ugonjwa wa kujiondoa uliotamkwa, tahadhari maalum inapaswa kulipwa kwa barbiturates na benzodiazepines.
Ikiwa, pamoja na monotherapy ya mlolongo na dawa mbalimbali za antiepileptic katika dozi ndogo, mshtuko haujasimamishwa, basi mgonjwa ana upinzani wa kweli wa madawa ya kulevya. Mwisho mara nyingi hutokea na mwanzo wa mwanzo wa kifafa, paroxysms ya kifafa ya mfululizo, mshtuko wa sehemu ngumu, mgonjwa ana mara kwa mara (zaidi ya nne kwa mwezi) kukamata au aina kadhaa za paroxysms, kupungua kwa akili, dysgenesis ya ubongo.
Uwepo wa upinzani wa madawa ya kulevya ni dalili kwa umuhimu wa polytherapy (kwa kawaida si zaidi ya mbili, wakati mwingine dawa tatu). Inapaswa kusisitizwa kuwa wanachanganya dawa za antiepileptic na pharmacodynamics tofauti na kwa mujibu wa wigo wao wa hatua, na kuchukua dawa hizo ambazo zimefanya iwezekanavyo kufikia kupunguzwa kwa kiwango cha juu cha mzunguko wa kukamata na monotherapy; mchanganyiko wa madawa ya kulevya ambayo yana athari iliyotamkwa ya sedative na kuathiri vibaya kazi za utambuzi inapaswa kuepukwa; wakati wa kuagiza madawa kadhaa kwa wakati mmoja, ni muhimu kuzingatia uwezekano wa mwingiliano wa pharmacokinetic kati yao.
Ikiwa polytherapy haifanyi kazi au athari mbaya mbaya zinaonekana, ni muhimu kurudi kwa monotherapy na kuagiza madawa ya kulevya kutoka kwa vikundi vingine vya pharmacological na mali ya antiepileptic (kwa mfano, diacarb, allonurnol, digoxin, bemitil, ACTH, prednisolone, alpha-tocopherol, nk). . Ikiwa ugonjwa unachukua tabia ya torpid na haukubaliki kwa matibabu ya madawa ya kulevya, electrolysis au kuondolewa kwa sehemu fulani za ubongo hutumiwa.
Wakati wa kupata athari nzuri ya matibabu kutoka kwa pharmacotherapy, ni muhimu kutatua suala la uondoaji wa madawa ya kulevya. Wakati huo huo, mambo yafuatayo yanazingatiwa: vipengele vya ugonjwa wa kifafa, umri wa mwanzo wa ugonjwa huo, mzunguko wa paroxysms ya kifafa, asili ya mabadiliko ya EEG, na hali ya neuropsychic. Kigezo kuu cha kukomesha tiba ya antiepileptic ni kutokuwepo kwa paroxysms. Kurekebisha kwa EEG sio muhimu.
Katika magonjwa mengi ya kifafa ya dalili (kifafa na kutokuwepo kwa myoclonic, kifafa cha myoclonic-astatic, ugonjwa wa Lennox-Gastaut, kifafa cha sehemu ya dalili, nk), muda usio na mashambulizi unapaswa kuwa angalau miaka 4.
Katika magonjwa mengi ya kifafa ya idiopathic (benign) (rolandic, jipu la utotoni, jipu la watoto, nk), kukomesha matibabu ya kifafa kunawezekana baada ya miaka 2 kutoka wakati mshtuko ulipokoma.
Kukomesha mapema kwa matibabu husababisha kurudi tena kwa kifafa. Mara nyingi, wagonjwa wanalazimika kuchukua dawa za kifafa maisha yote.
Tiba inapaswa kukomeshwa hatua kwa hatua (ili kuzuia ukuaji wa mshtuko hadi hali ya kifafa), ndani ya miezi 3-6, chini ya udhibiti wa EEG, kupunguza polepole kipimo cha dawa. Ikiwa wakati wa mwaka ujao ambao umepita bila tiba, mshtuko na mabadiliko katika EEG hayaanza tena, basi mgonjwa anachukuliwa kuwa mwenye afya.
Hatimaye, ni lazima ieleweke kwamba baadhi ya dawa za antiepileptic (gabapentin, lamotrigine, carbamazepine) hutumiwa kwa maumivu ya neuropathic dysesteric.