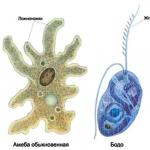
Mis on SARS? Ägedad hingamisteede viirusnakkused on viirusliku etioloogiaga nakkushaigused, mis mõjutavad organismi hingamisteede kaudu õhus lendlevate tilkade kaudu. Kõige sagedamini diagnoositakse sellist vaevust 3–14-aastastel lastel. Nagu näitab statistika, ei arene ARVI imikutel, täheldati ainult üksikuid juhtumeid, kui selles vanuses lapsel oli haigus.
Kui seda väljendatakse vastavalt rahvusvahelisele haiguste klassifikatsioonile RHK-10, omistatakse ARVI-le kood J00-J06. Paljud inimesed ei saa aru, mis vahe on ARVI ja ARI vahel ning kas see on üldse olemas. Need kaks haigust erinevad ainult nakkuse edasikandumise viisi poolest, vastasel juhul on need eristamatud, seetõttu peetakse neid sünonüümiks.
Mis mõjutab SARS-i teket?
Selline haigus võib tekkida siis, kui viirus siseneb kehasse. Neid edastatakse õhu kaudu. Kõige levinumad on:
- reoviirused;
- rinoviirused;
- adenoviirused.
Nende kahjulike mikroorganismide surm toimub desinfektsioonivahendite ja UV-kiirte mõjul. Kahjuks ei ole diagnoosimisel alati võimalik kindlaks teha, mis tüüpi viirus on organismi nakatanud.
SARS-i teket mõjutab ka suhtlemine selle haiguse all kannatava inimesega. On teatud tüüpi viiruspatoloogiaid, mis võivad haige linnu või looma kaudu edasi kanduda.
Iseloomulikud ilmingud
SARS-i sümptomid lastel on gripi korral rohkem väljendunud. Paragripiga kaasneb kergem joobeseisund ja mittepikaaegne vireemia. Kuid selline patoloogia on lapse kehale väga ohtlik, kuna sageli tekib vale laudjas. Hingamisteede süntsüütiline viirus mõjutab väikseid bronhe ja bronhioole. Selline patoloogiline protsess põhjustab kopsude ventilatsiooni halvenemist ja põhjustab atelektaaside ja kopsupõletiku teket.
Laste SARS-i kindlat klassifikatsiooni ei ole. Haiguse raskusastme järgi eristatakse järgmisi vorme:
- valgus;
- keskmine;
- raske;
- hüpertoksiline.
Haiguse raskusaste määratakse, võttes arvesse joobeseisundi ilmingute ja katarraalsete nähtuste tõsidust.
Gripp
Seda tüüpi SARS-i inkubatsiooniperiood kestab mitu tundi kuni 1-2 päeva. Gripi algfaasi iseloomulik tunnus on joobeseisundi ilmingute ülekaal katarraalsest. Rahvusvahelise haiguste klassifikatsiooni ICD-10 kood on J10. Täiskasvanutel täheldatakse järgmisi SARS-i sümptomeid koos gripiga:
- kehatemperatuuri tõus 39-40 kraadini mitu päeva;
- pearinglus;
- üldine väsimus;
- purunemise tunne.
Lastel võib haigus avalduda järgmiste sümptomitega:
- peavalu;
- valulikud aistingud silmades, kõhus ja lihastes;
- põletustunne rinnus;
- iiveldus ja oksendamine;
- käre kurk.
Katarraalsetel nähtustel on rohkem väljendunud mõju ja nendega kaasneb kuiv köha, pidev aevastamine, eritis ninast.
SARS raseduse ajal 1. trimestril avaldub mööduvate muutuste tõttu kuseteede süsteemis.
Kui kaua kestab temperatuur ARVI-ga gripi kujul? Haiguse normaalse käigu korral hakkavad selle näitajad pärast paaripäevast haigust langema.
paragripp
Inkubatsiooniperiood kestab 2-7 päeva. Seda ARVI vormi iseloomustab äge kulg ja sümptomite suurenemine. RHK-10 järgi on haigusel kood J12.2. Märgitakse järgmisi SARS-i ilminguid lastel ja täiskasvanutel:
- Kehatemperatuur kuni 38 kraadi. See püsib 7-10 päeva.
- Karm köha, kähedus ja häälemuutus.
- Valulikud aistingud rinnus.
- Nohu.
Laste ARVI-ga paragripi kujul võib kaasneda mitte ainult ülemiste, vaid ka alumiste traktide kahjustus, mille tulemuseks on areng. Kui kaua püsib temperatuur SARSiga? Reeglina kaob selle vähenemine ja kõigi ilmingute raskus 7 päeva pärast.
Kui haiguse sümptomid ei lahku laste ja täiskasvanute kehast 7-10 päeva pärast, peaksite pöörduma spetsialisti poole. Sel juhul väärivad lapsed erilist tähelepanu, kuna enneaegne abi toob kaasa mitmeid tõsiseid tagajärgi.
Reoviiruse infektsioon
Reoviirusnakkuse inkubatsiooniperiood on 2-5 päeva. Rahvusvahelise haiguste klassifikatsiooni ICD-10 järgi on haiguskood B97.5. Reoviirusinfektsioon põhjustab järgmisi sümptomeid:
- nohu ja köha koos oksendamisega;
- valu sündroom kõhus;
- vedel väljaheide ilma lisanditeta;
- raske mürgistus;
- lastel tõuseb temperatuur 38-39 kraadini;
- näo punetus;
- kopsudes on kuivad räiged ja raske hingamine;
- patsiendi sondeerimisel on tunda soolestiku peristaltika valusid ja müra paremal niudepiirkonnas;
- maksa suuruse suurenemine;
- hingamisteede, seede-, närvisüsteemi kahjustused;
- areng,.
Rinoviiruse infektsioon

Seda tüüpi haigusi saab edasi anda mitmel viisil. Sel põhjusel on rinoviiruse infektsioon tänapäeval saavutanud suure populaarsuse. Seda haigust iseloomustavad järgmised ilmingud:
- Temperatuuriindikaatorite tõusu 38-39 kraadini täheldatakse ainult väikelastel, täiskasvanud patsientidel ei tõuse need kõrgemale kui 37,5 kraadi.
- Massiivne eritis ninast, mis on vesine või limaskestade mädane. Mäda võib hakata silma paistma mõne päeva pärast haiguse algusest.
- Nina limaskesta turse ja põletik.
- Kuigi patsiendil on kurguvalu, näib kõri olevat terve, ilma punetuse ja haavanditeta.
- Lümfisõlmed kaelal veidi suurenenud, valu pole tunda.
adenoviiruse infektsioon


Kui see on väljendunud, tekivad aju tüsistused krampide ja meningeaalse sündroomi kujul.
Kõige sagedamini ilmnevad haiguse tagajärjed ebaõige või enneaegse ravi taustal. Kui ravimeetmeid alustati õigeaegselt ja patsient järgib täielikult kõiki arsti soovitusi, on tüsistuste oht minimaalne.
Teraapia

SARS-i ravi lastel ja täiskasvanutel toimub enamasti kodus. Kui haigus on raskekujuline või kulg on keeruline, on vajalik patsiendi hospitaliseerimine. Viirusnakkuste diagnoosimisel on kõrge kehatemperatuuri korral oluline jälgida voodirežiimi.
ARVI-d saab ravida mitteravimiraviga. Seda eristab voodirežiim, tugev joomine, mähkimine ja mitmesugused sissehingamised rahvapäraste meetoditega. Ägedate hingamisteede viirusnakkuste ravi ravimitega hõlmab ravimeid, mille toime on suunatud patogeeni ja spetsiifiliste sümptomite peatamisele.
Tõhusad ravimid
Järgmised ravimid aitavad SARS-i ravida:
- Mittesteroidsed põletikuvastased ravimid. Sellesse kategooriasse kuuluvad ibuprofeen, paratsetamool ja diklofenak. Nendel ravimitel on põletikuvastane toime, nad vähendavad temperatuuri ja leevendavad valu.
- Antihistamiinikumid. Neid iseloomustab võimas põletikuvastane toime, mille tulemusena on võimalik kõrvaldada kõik haiguse ilmingud. Sellesse kategooriasse kuuluvad järgmised ravimid: Tavegil, Difenhüdramiin, Suprastin.
- Ravimid kurguvalu vastu. Siin saate kasutada Geksorali, Bioparoxi. Desinfitseeriva lahusega kuristamine aitab palju.
- Köhapreparaadid. Need aitavad vähendada röga viskoossust, muutes selle õhukeseks ja kergesti väljaköhitavaks. Kandke selliseid ravimeid nagu ACC, Mukaltin, Bronholitin.

Antibiootikumid SARS-i jaoks
ARVI antibiootikumid määratakse, võttes arvesse tüsistusi ja patsiendi üldist seisundit. Allergiatele kalduvatele inimestele on ette nähtud penitsilliini seeria antibiootikumid.
Kui see juhtub, peaksite võtma ARVI jaoks antibiootikume, nagu Ecoclave, Amoxiclav. Selle rühma antibiootikumidel on inimkehale kerge toime.
Kui hingamisteede organid on mõjutatud, määravad arstid antibiootikume nagu Macropen, Zetamax, Sumamed. Mitmete fluorokinoloonide antibiootikumid on järgmised: levofloksatsiin, moksifloksatsiin. Need antibiootikumid on lastele keelatud. Kuna lapse luustik ei ole veel täielikult moodustunud, võivad tekkida kõrvaltoimed. Lisaks kuuluvad selle rühma antibiootikumid reservravimite hulka ägedate hingamisteede viirusnakkuste ravis. Kui hakkate selliseid antibiootikume võtma varases eas, tekib sõltuvus väga kiiresti.

Paljud arstid ei soovita pärast haiguse esimeste ilmingute ilmnemist SARS-i ravida antibiootikumidega. Reeglina määratakse antibiootikumid alles pärast täpset diagnoosimist ja haiguse raske käiguga.
Viirusevastased ravimid
SARS-i on vaja ravida viirusevastaste ravimite abil, kuna haiguse peamine põhjus on viirus. Viirusevastastel ravimitel on erinev toimespekter. Nende vastuvõtt tuleks läbi viia alles pärast täpset diagnoosi. SARS-i ravis eristatakse järgmisi tõhusaid viirusevastaseid ravimeid:
- Arbidol on viirusevastane ravim, mis põhineb sellisel komponendil nagu umifenoviir.
- Kagonets on Venemaal toodetud viirusevastane ravim. Selle toime on suunatud interferooni valgu tootmise aktiveerimisele organismis. Viirusevastased ravimid nagu Kagonets hävitavad viirusliku etioloogiaga nakkusetekitajad.
- Remantadiin. Seda tüüpi viirusevastased ravimid ägedate hingamisteede viirusnakkuste ravis avaldavad tugevat mõju erinevate viiruste leevendamisele. Selle põhikomponent on adamantiin.
- Cycloferon on meglumiinakridoonatsetaadil põhinev ravim. Sellised viirusevastased ravimid aktiveerivad interferooni valgu tootmist.
- Amiksin on ravim, mis sisaldab tilorooni. Sellised põletikuvastased ravimid on ette nähtud ägedate hingamisteede infektsioonide raviks, samuti profülaktikaks.

Ärahoidmine
ARI ja SARS on haigused, mida iseloomustab kõrge nakkusaste, mistõttu on väga oluline hoolitseda selle ennetamise eest.
ARVI ja ägedate hingamisteede infektsioonide ennetamine hõlmab järgmisi tegevusi:
- Ärge minge kohtadesse, kus on palju inimesi.
- Keset gripiepideemiat hõlmab SARS-i ennetamine puhkust ja pidulike sündmuste ärajätmist.
- Maja märgpuhastus desinfektsioonivahendite ja regulaarse õhutamise abil on ARVI ja ägedate hingamisteede infektsioonide kohustuslik ennetamine.
See on dokument, mis aitab klassifitseerida haigusi ja pidada arvestust haigestumuse kohta. ICD 10 on praegune kvalifikatsioonistandard. See aitab diagnoosida paljusid patoloogiaid, sealhulgas ägedaid hingamisteede viirusnakkusi ja ägedaid hingamisteede haigusi.
ICD kogu - 10
ICD on dokument, mille on koostanud ja heaks kiitnud Maailma Terviseorganisatsioon. Tema abiga peetakse arvestust teatud haigustesse haigestunud inimeste suremuse ja haigestumuse üle. Rahvusvahelise klassifikatsiooni teabe abil on võimalik pikkadele formuleeringutele anda koodi kujul väike suurus. Lühendid sisaldavad tähti ja numbreid.
ICD-d kasutavad enamikul juhtudel arstid ja teadlased. Tema abiga arstid kiiresti ja vahetavad teavet. Näiteks saab üks arst patsiendi seisundist teada lihtsalt teise arsti diagnoosi vaadates lühendatud koodi kujul.
Klassifikatsioon ei kajasta mitte ainult inimesel esinevat haigust, vaid ka selle tüüpi ja tunnuseid. Lühikood annab üksikasjalikku teavet, mida on lihtne mõista.
Milline on klassifikatsiooni roll teadus- ja meditsiiniühiskonna jaoks?
Igas professionaalses keskkonnas kasutatakse erinevaid lühendeid ja lühendeid, mis võimaldavad teil mis tahes teavet lühidalt kajastada. Klassifikatsioon mängib meditsiinis ja teaduses olulist rolli.

Teadusringkonnad saavad rahvusvahelise haiguste klassifikatsiooni abiga uurida statistikat ja selle muutumist. Selle põhjal saavad nad uuringuid läbi viia. Samuti võimaldab ICD vahetada erinevatest maailma paikadest saadud teavet.
Erinevate erialade arstid saavad anamneesist palju teavet lühendeid lugedes. See võimaldab teil diagnoosi oluliselt kiirendada. Eristatakse järgmisi ühe klassifikatsiooni kasutamise eeliseid:
- info vastuvõtmine ja saatmine tihendatud kujul
- statistika pidamine ja teatud haiguste arvestus
- võrdlus eelmiste perioodidega
Saadud andmete põhjal on võimalik teha õigeid toiminguid. Tänu regulaarsele registreerimisele on võimalik teada saada, millal haiguspuhangud tekivad ja mida tuleb teha haigestumise riski vähendamiseks.
Kuidas ARI-d diagnoositakse?
Polikliinikutes kasutatakse diagnoosimisel haiguse täielikku kirjeldust. Lühendeid kasutatakse ainult aeg-ajalt. Nad teevad seda tänu sellele, et lühendite abil ei ole võimalik haiguse kulgu tõsidust edasi anda. ICD koodi kasutatakse eranditult statistika jaoks.

Verbaalne sõnastus on patsiendile arusaadav, mistõttu peetakse seda inimestega töötamisel siiski eelistatavamaks. Mõnes haiglas kasutatakse diagnoosi kirjeldamiseks mõlemat meetodit (klassikalist ja kodeeritud). Suuremahulise raamatupidamise jaoks on eelistatav ICD kood.
Haavandite esinemine suus: haiguse põhjused, ravi traditsiooniliste ja rahvapäraste meetoditega
Ägeda hingamisteede infektsiooni klassikaline diagnoos on järgmine:
- Üksikasjalik läbivaatus viiakse läbi. Patsienti küsitletakse.
- Analüüsid on planeeritud.
- Selgub haiguse algpõhjus ja selle tüüp.
Diagnoos ICD 10 abil viiakse läbi samade meetoditega. Erinevus seisneb lõpptulemuses. Diagnoos koosneb sel juhul koodist.
Milliseid lühendeid ja koode kasutatakse
Hingamisteede infektsioonide diagnoosimisel kasutatavad lühendid on paljudele tuttavad. Koodid on väljaspool arstiteadust tundmatud. Ägeda hingamisteede infektsiooni tuvastamisel kasutatakse X klassi koode, ägedate hingamisteede infektsioonide puhul plokk J00–J06, gripi puhul plokk J10–J18. Klassikalises diagnoosimises ilma ICD-d kasutamata kasutatavate lühendite hulgas on:
Kõige sagedamini seisavad inimesed silmitsi sõnastusega ARVI, ARI ja FLU. Iga diagnoos on üksteisest veidi erinev.

Kui arst diagnoosis ARI (äge hingamisteede infektsioon), tähendab see, et diagnoosimise ajal ei teadnud ta, milline nakkustekitaja inimest tabas. ARI võib hõlmata nii bakteriaalseid kui ka viiruslikke infektsioone. Tavaliselt kasutatakse pärast selle diagnoosi panemist hingamisteede kahjustuste raviks üldisi vahendeid.
Kui diagnoositakse ARVI (äge hingamisteede viirusinfektsioon), tähendab see, et haiguse põhjustaja on täpselt teada. Pärast üksikasjalikku uurimist määratakse selle tüüp ja kõige tõhusam ravimeetod.
Väärib märkimist, et ICD 10 koodi abil diagnoosimisel kasutatakse vähem populaarseid lühendeid. Need koosnevad ladina tähtedest ja numbritest. Rahvusvahelise klassifikatsioonimeetodi kasutamisel on näidatud täpne haigus. Klassikalised ravimvormid (ARVI, ARI) võivad tähendada sinusiiti jne. ICD koodid võimaldavad viivitamatult näidata täpset haigust ja patogeeni.
Ainsaks puuduseks on võime puudumine krüpteerida haiguse kulgu tõsidust.
Kuidas ICD-d õigesti diagnoosida
Õigeks diagnoosimiseks on vaja hoolikalt uurida, milliseid koode teatud olukordades kasutatakse. ICD 10 sisaldab 22 klassi, mis on nummerdatud rooma numbritega. Peate hoolikalt õppima 10. klassi, mis on täielikult pühendatud hingamisteede haigustele.
Unenägude tõlgendamine: värsked kurgid, miks unistada köögivilja söömisest, soolamisest või küljelt nägemisest
Rahvusvahelise haiguste klassifikatsiooni teave peab olema kõigile spetsialistidele teada, et mõistaksid vabalt Maailma Terviseorganisatsiooni levitatavaid andmeid. Klassil X on koodid J00 kuni J99.

Ülemiste hingamisteede haigused on tähistatud koodidega J00-06. Need on need, mis inimesi kõige rohkem mõjutavad. Koodid J10-19 tähistavad grippi ja kopsupõletikku. Täpse diagnoosi tegemiseks peab arst uurima 6 esimest koodi, sealhulgas:
- J00 – äge nasofarüngiit
- J01 - äge sinusiit
- J02 Äge farüngiit
- J03 - äge tonsilliit
- J04 - äge larüngiit
- J05 Äge epiglotiit
- J06 Üldine ülemiste hingamisteede infektsioon
Väärib märkimist, et koodi saab pikendada. Näiteks kasutatakse neelupõletiku tähistamiseks lühendit J02.0.
Kui arst soovib ICD-d õigesti diagnoosida, peab ta kulutama veidi aega dokumendi uurimisele. Kvalifikatsiooni peetakse diagnoosimisel oluliseks. Õige diagnoosi panemine nõuab igakülgset arengut.
Raskused soolestiku ilmingutega hingamisteede infektsiooni diagnoosimisel
Arstidel tekib mõnikord ICD 10 järgi diagnoosimisel probleeme. Üks neist on hingamisteede viirus. Seda haigust aetakse sageli segi lihtsa sooleinfektsiooniga. Sel juhul on haiguse kood täiesti erinev.
Õige diagnoosi tegemiseks peate kasutama kaasaegseid diagnostikavahendeid. Haigusi on sümptomite järgi võimatu üksteisest eristada. On vaja välja selgitada haiguse etioloogia. Pärast üksikasjalikku uurimist on võimalik mõista, milline kood anda viiruskahjustusele vastavalt rahvusvahelisele haiguste klassifikatsioonile.
Kuidas kasutada ICD-d maksimaalse efektiivsuse saavutamiseks

Haiguste õigeks ja kiireks diagnoosimiseks ning neile vastava koodi andmiseks on vajalik hea rahvusvahelise kvalifikatsiooni tundmine. Lisaks peate kasutama kaasaegseid diagnostikavahendeid. Lähenemisviis peaks olema:
- hoolikas ajaloo uurimine
- tähelepanu pööramine inimese individuaalsetele iseärasustele (kaasnevad haigused, immuunsuse seisund)
- konsultatsioonid teiste spetsialistidega
Kui diagnoosi panemisel on raskusi, määratakse täiendavad uuringud. Mõnel juhul kogutakse nõukogu, et saada mitu ekspertarvamust.
Kui arst peab ICD-d pidevalt kasutama, on parem meelde jätta kõik tema spetsialiseerumisega seotud koodid. Seega on diagnooside panemine ja statistika pidamine palju kiirem.
Kuidas vähendada survet enne arstlikku läbivaatust, olenevalt põhjusest
Diagnoosi koostamine ICD koodi põhjal on lihtne protsess, kui arst tunneb kasutatavaid lühendeid. Spetsialist sisestab need koodid, mis vastavad patsiendi seisundile. Koodišifr on harva kahekordne. Kaasaegne diagnostika võimaldab peaaegu alati välja selgitada haiguse tekitaja, seega kajastub see koodis lisanumbrina.
Haiguse diagnoosimine võtab aega. Mõnel juhul tehakse hingamisteede haiguse avastamisel esialgne diagnoos, mis ei kajasta algpõhjust ja patogeeni. Täiendavate uuringute läbiviimisel võib kood muutuda.
Diagnoosi verbaalse vormi kasutamisel on võimalik täpsemalt kirjeldada. Nende hulgas on:
- voolu raskusaste
- kaasnevad haigused
- tekkivad tüsistused
Seda kõike on ICD koodi abil võimatu täpsustada. Verbaalsed formuleeringud ei sobi aga suurte andmemahtude arvestamiseks. Kui ühes riigis või üle maailma on vaja kokku lugeda teatud haiguse juhtude arv, siis eelistatuim lahendus on info vähendamine.
Mugav formaat, mis sobib nii diagnostikaks kui ka statistikaks. ICD standardite kasutamise peamine eelis on ülemaailmne tunnustamine. Dokumenti koostavad Maailma Terviseorganisatsiooni eksperdid.
Paljudes riikides tehakse statistikat ametlikult rahvusvahelise klassifikaatori alusel. Seega on võimalik töötada tohutu hulga andmetega. Tänu sellele on inimestel juurdepääs haigestumuse ja suremuse statistikale.
21. aprill 2018 Violetta arst
Ägedate hingamisteede viirusnakkuste, ägedate hingamisteede infektsioonide, riniidi, nasofarüngiidi kaasaegsed ravimeetodidÄgedate hingamisteede viirusnakkuste, ägedate hingamisteede infektsioonide, riniidi, nasofarüngiidi ravi standardid
Protokollid ägedate hingamisteede viirusnakkuste, ägedate hingamisteede infektsioonide, riniidi, nasofarüngiidi raviks
SARS, ägedad hingamisteede infektsioonid, riniit, nasofarüngiit
Profiil: terapeutiline
Etapp: polikliinik (ambulator).
Lava eesmärk: vähendada sümptomite raskust; vältida mädaste ja mittemädaste tüsistuste teket bakteriaalse infektsiooni korral, minimeerides ravi kõrvaltoimete esinemissagedust.
Ravi kestus:
SARS - keskmiselt 6-8 päeva.
ARI - 3 - 5 päeva.
Riniit - 5-7 päeva.
Nasofarüngiit - 5-7 päeva (olenevalt vormist, raskusastmest ja tüsistustest).
ICD koodid:
J10 Tuvastatud gripiviirusest tingitud gripp
J11 Gripp, viirust pole tuvastatud
J06 Ägedad ülemiste hingamisteede infektsioonid, mitmed ja täpsustamata
J00 Äge nasofarüngiit (nohu)
J06.8 Muud ägedad ülemiste hingamisteede hulgiinfektsioonid J04 Äge larüngiit ja trahheiit.
Definitsioon:
SARS- viirustest põhjustatud ülemiste hingamisteede nakkushaigusi iseloomustab limaskesta põletik, mis võib levida ninaõõnest hingamisteede alumistesse osadesse, välja arvatud alveoolid. Lisaks üldisele halb enesetundele esinevad ka erinevatele sündroomidele iseloomulikud lokaalsed sümptomid: kurguvalu (farüngiit), nohu (tüüpiline külmetus), ninakinnisus, surve ja valu näos (sinusiit), köha (bronhiit). Nende haiguste põhjustajateks on rohkem kui 200 tüüpi viiruseid (sealhulgas 100 tüüpi rinoviiruseid) ja mitut tüüpi baktereid.
ORZ- äge hingamisteede haigus.
Riniit- nina limaskesta põletik.
Äge riniit on nina limaskesta äge katarraalne põletik, millega kaasneb aevastamine, pisaravool ja rohke vesise lima eritumine, mida tavaliselt põhjustab viirus.
Allergiline riniit – heinapalavikuga kaasnev riniit (heinapalavik). Atroofiline riniit on krooniline nohu, millega kaasneb nina limaskesta õhenemine, millega sageli kaasneb kooriku moodustumine ja ebameeldiva lõhnaga eritis.
Kaseoosne riniit on krooniline riniit, mida iseloomustab ninaõõnte täitumine halvalõhnalise juustutaolise ainega.
Eosinofiilne mitteallergiline riniit - nina limaskesta hüperplaasia suurenenud eosinofiilide sisaldusega, mis ei ole seotud kokkupuutega konkreetse allergeeniga.
Hüpertroofiline riniit - krooniline riniit koos limaskesta hüpertroofiaga. Kileline riniit on krooniline nina limaskesta põletik, millega kaasneb fibriinsete koorikute moodustumine.
Mädane riniit – krooniline nohu, millega kaasneb ohtra mädane eritis.
Vasomotoorne riniit - nina limaskesta turse ilma infektsiooni või allergiata.
Nasofarüngiit- koanaalse piirkonna ja neelu ülaosa limaskesta põletik. Ebameeldivad aistingud ninaneelus (põletustunne, kipitus, kuivus), peavalu kuklas, ninahingamise raskused, nasaalsus, limaerituse kogunemine, mis võtab kohati verise ilme ja on raske ninaneelust väljuda.
Täiskasvanutel esineb nasofarüngiit ilma kehatemperatuuri tõusuta.
See jaguneb ägedaks, krooniliseks ja mittespetsiifiliseks nasofarüngiidiks (koos difteeria, meningiidiga).
Uuringud on vajalikud difteeriabatsilli ja stafülokokkide suhtes (neelu ja nina tampooniga).
Klassifikatsioon:
SARS
1. Etioloogia järgi on adenoviirused sagedamini kui teised patogeenid, respiratoorsed süntsütiaalsed
viirused, rinoviirused, koronaviirused, gripiviirus, paragripp.
2. Vastavalt elundikahjustuse ja tüsistuste tunnustele (keskkõrvapõletik, larüngiit, kopsupõletik, meningiit jne).
3. Vastavalt patsiendi seisundi tõsidusele.
ARI jaguneb kahte rühma: viiruslik ja bakteriaalne segaetioloogia.
1. rühm – SARS.
2. rühm – ülemiste hingamisteede bakteriaalne ja sekundaarne viirus-bakteriaalne põletik.
Riskitegurid:
Hüpotermia, suitsetamine, kokkupuude patsientidega, ägedalt haigete inimeste esinemine vahetus keskkonnas (tööl, kodus) gripi ja teiste viiruste epideemia, peamiselt sügis-talvine hooajalisus, ebasoodsad elutingimused (rahvarohk, ebasanitaarsed tingimused jne). ) kokkupuude ebasoodsate ilmastikuteguritega, tolm, gaasid, erinevate taimede õietolm, nina limaskesta kongestiivne hüperemia alkoholismi korral, kroonilised südame-, veresoonte-, neeruhaigused.
ORZ jaoks:
1. kroonilise infektsiooni fookuste olemasolu (tonsilliit, rinofarüngiit, bronhiit).
2. külmategurid (jahtumine, tuuletõmbus, märjad jalanõud, riided).
Vasomotoorse riniidi korral: organismi reaktsioonivõime muutus, endokriinsüsteemi, kesknärvisüsteemi ja autonoomse närvisüsteemi funktsionaalsed muutused.
Diagnostilised kriteeriumid:
Ägeda nakkusliku kahjustuse nähud valdavalt ülemistes ja vähemal määral alumistes hingamisteedes, kui puudub kopsuparenhüümi tihenemise sündroom ja perifeerses veres leukotsütoos.
Gripp:
- iseloomulik epidemioloogiline anamnees;
- äge äkiline algus;
- generaliseerunud nakkusprotsessi tunnuste ülekaal (kõrge palavik, tõsine mürgistus) katarraalse sündroomi suhteliselt väiksema raskusastmega;
- kaebused tugevate peavalude, eriti frontotemporaalses piirkonnas, ülavõlvi, retroorbitaalset valu, intensiivne lihasvalu seljas, jäsemetes, higistamine;
- katarraalse sündroomi korral riniidi, trahheiidi (ninakinnisus, köha), "viirusliku neelu" domineerivad nähud;
-katarraalse sündroomi kiire areng viiruse faasist (nasaalse hingamise blokaad, kuiv köha, hüpereemia ja neelu limaskesta peeneteralisus) viirus-bakteriaalseks.
Paragripp:
- inkubatsioon on sagedamini 2-4 päeva;
- hooajalisus - talve lõpp, kevade algus;
- haiguse algus võib olla järkjärguline;
- kulg on loid, täiskasvanutel ei ole raske, haiguse suhteliselt pikema kogukestusega;
- temperatuurireaktsioon ei ületa sageli 38 ° C
- joobeseisundi ilmingud on halvasti väljendunud;
- katarraalne sündroom tekib varakult. Iseloomustab häälekähedus, püsiv kuiv köha.
Hingamisteede infektsioon:
- Rühmahaigestumuse tuvastamine rühmades, perekondlikud kolded;
- inkubatsioon 2-4 päeva;
- hooajalisus on valdavalt talv-kevad;
- haiguse algus on äge;
- juhtiv sümptomite kompleks - intensiivne riniit;
-mõnikord tekivad larüngotrahheiidi nähud (kähedus, ebaproduktiivne köha);
- temperatuurireaktsioon ei ole konstantne, joove väljendub mõõdukalt;
- kulg on sageli äge, haiguse kestus on 1-3 päeva.
Adenoviiruse infektsioon:
- Rühma haigestumuse, epideemia fookuse väljaselgitamine;
- inkubatsioon 5-8 päeva
- valdav aastaaeg - suvi - sügisperiood;
- nakatumise võimalus mitte ainult õhus olevate tilkade, vaid ka fekaal-suu kaudu;
- haiguse algus on äge;
- mida iseloomustab orofarünksi, hingetoru limaskestade eksudatiivse põletiku kombinatsioon;
- peamine sümptomite kompleks on farüngo-konjunktiivi palavik;
- joobeseisundi ilmingud on sageli mõõdukad,
- mida iseloomustab neelu hele hüpereemia koos ägeda tonsilliidi tekkega
- kõhulahtisuse võimalus (väikelastel), põrna, harvem maksa suurenemine;
- kulg ei ole sageli raske, see võib kesta kuni 7-10 päeva.
Hingamisteede süntsütiaalne infektsioon:
- on klassifitseeritud väga nakkavaks SARSiks; grupi haigestumuse, epideemia fookuse väljaselgitamine;
- inkubatsiooni kestus 3-6 päeva;
- hooajalisus külmhooajal;
- täiskasvanutel kulgeb see kergesti, järkjärgulise algusega, kerged mürgistuse ilmingud, subfebriili temperatuur, trahheobronhiidi kerged nähud;
- iseloomulik on püsiv köha, esmalt kuiv, seejärel produktiivne, sageli paroksüsmaalne;
- Hingamispuudulikkuse rasked ilmingud
- sageli komplitseeritud viirus-bakteriaalse kopsupõletikuga.
Rinoviiruse infektsioon:
- grupi haigestumuse tuvastamine;
- inkubatsioon 1-3 päeva;
- hooajalisus - sügis-talv;
- algus on äge, äkiline;
- lihtne voolamine
- temperatuuri reaktsioon;
- juhtiv ilming on riniit koos rohke seroosse, hiljem limaskestaga.
Iseloomulikud: kurguvalu, nohu, ninakinnisus, surve ja valu näos, köha.
Ägeda viirusliku riniidi korral esineb: halb enesetunne, väsimus; aevastamine kerge temperatuuri tõus ja harvem - peavalu, häälekähedus.
Esimesel päeval täheldatakse ninast limaskesta, seejärel mädane.
Peamiste diagnostiliste meetmete loetelu:
1. Anamneesi kogumine (iseloomulik epidemioloogiline ajalugu, kokkupuude patsiendiga jne)
2. Objektiivne uurimine (kontrolli andmed).
Ravi taktika:
Haiguse kerge ja mõõduka raskusega patsientide ravi toimub kodus. Patsiendid on kodus isoleeritud. Hooldajad peaksid kasutama marlist maske.
Mitteravimite ravi hõlmab erinevate termiliste protseduuride kasutamist: auruinhalatsioonid, kuumad jala- ja üldvannid, soojenemine vannis ja saunas, soojad mähised ja ohtrad kuumad joogid - tee, kuum piim soodaga ja
mesi, soojad puuviljamahlad.
Narkootikumide ravi on kõige tõhusam profülaktilise vahendina, palaviku ajal viirusevastased ravimid määravad rimantadiini 1. päeval 0,3 g, 2. 0,2 g ja järgnevatel päevadel 0,1 g, interferoon-alfa 2 a, beeta 1, alfa 2 pulbrite kujul. inhaleerimiseks ja tilgutamiseks ninakäikudesse, oksoliini salv 0,25% ninakäikudesse ja silmalaugudesse 3-4 korda päevas, palaviku korral: kõige ohutum paratsetamool 500 mg määratakse 2-3 korda päevas kuni 4 päeva jooksul, atsetüülsalitsüülhape - 500 mg 2-3 korda päevas kuni 3 päeva.
Rikkalikult sooja jooki.
Mittespetsiifilise ülemiste hingamisteede infektsiooniga täiskasvanute antibiootikumravi ei paranda paranemist ja seda ei soovitata.
Ägeda viirusliku riniidi korral on näidustatud puhkus.
Määratakse paratsetamool, 0,5-1 g suu kaudu iga 4-6 tunni järel, kuid mitte rohkem kui 4 päeva või aspiriin, 0,325-1 g suu kaudu iga 4-6 tunni järel, kuid mitte rohkem kui 4 g / päevas.
Püsiva kuiva köha korral määratakse köha segu Ambroxol 0,03 g 3 korda päevas, siirup 15 mg / 5 ml, 30 mg / 5 ml. Esimesel 2-3 päeval 10 ml 3 korda päevas, seejärel 5 ml 3 korda päevas.
Kurguvalu korral - kuristage lahjendatud sidrunimahla, antiseptiliste lahuste, soojade ürtide keetmisega.
Määrake askorbiinhape, 2 g / päevas suu kaudu pulbrite või tablettidena.
Atroofilise riniidi korral on soovitatav ninaõõnde sagedane pesemine soolalahusega, A-vitamiiniga tilgad ninaõõnde tilgutamiseks; 3 korda päevas retinoolatsetaadi rasketel juhtudel 1-2 tabletti päevas 2, A-vitamiini manustatakse suu kaudu 1 kuu pikkuste kuuritena 2-3 korda aastas, tuleks kaaluda bakterioloogilisel uuringul põhineva antibiootikumravi võimalust.
Oluliste ravimite loetelu:
Viirusevastased ravimid
1. Remantadiin 0,3-0,2-0,1 g tab.
2. Oksoliinhape, 0,25%.
Mitte-narkootilised valuvaigistid ja mittesteroidsed põletikuvastased ravimid
3. Paratsetamool 200 mg, 500 mg, tab.
4. Atsetüülsalitsüülhape 100 mg, 250 mg, 325 mg, 500 mg, tab.
Mukolüütilised ravimid
5. Ambroksool 30 mg, tab.
vitamiinid
6. Askorbiinhape 50 mg, 100 mg, 500 mg, tab.
7. Retinoolatsetaat 114 mg, dražee.
Tüsistuste (kopsupõletik) korral:
1. Amoksitsilliin 500 mg tablett, suukaudne suspensioon 250 mg/5 ml
2. Amoksitsilliin - klavulaanhape 625 mg, tab.
Järgmisesse ravietappi üleviimise kriteeriumid:
ARVI hüpertoksilise vormi, tüsistuste esinemise, ravi ebaefektiivsuse, süvenenud premorbiidse tausta, kaasuvate krooniliste haiguste korral viiakse ravi üle statsionaarsesse staadiumisse.
Kõik inimesed on altid samadele vaevustele, seetõttu on haiguste, vigastuste ja surmade põhjuste uurimiseks välja töötatud spetsiaalsed tehnikad. See võimaldab suunata tähelepanu algpõhjusele, mistõttu on lihtsam leida ravimeid ja viise haiguse kõrvaldamiseks. Ja tänu statistika koostamisele teavad teadlased ja meditsiinilaborid, millistel haigustel puuduvad kvaliteetsed ravimid.
Samuti võimaldab see leevendada logistilisi probleeme, toimetades erinevatesse riikidesse elanike vajadustele vastavaid ravimeid. Rahvusvahelisel haiguste klassifikatsioonil on eriti suur mõju SARS-i ICD-10 hooajaliste ägenemiste määramisel.
Mida sagedamini hakkasid suhtlema inimesed erinevatest kogukondadest, seda sagedamini tekkisid arstide vahel arusaamatused. Olenevalt piirkonnast ja keelest oli ju haiguse nimetus ja ravi erinev. Seetõttu tehti katseid luua esimene klassifikatsioon juba 18. sajandil.
Levitamine sai 19. sajandi lõpus loodud dokumendi. Algselt hõlmas see ainult surmaga lõppevaid haigusi, mis hõlbustas oluliselt erinevate riikide statistilisi uuringuid. Kuid alates 1948. aastast on nimekirja kantud haigused, mis ei põhjusta surma.
Klassifikatsioon on rühmitatud halva enesetunde tekkepõhjuste või lokaliseerimiskoha järgi. Oluline on teada, et WHO korraldab iga kümne aasta tagant haigusloendi ülevaatamist, et haigusi paremini ja mugavamalt erinevatesse gruppidesse jaotada. Viimane versioon (ICD-10) võeti vastu 1990. aastal ja seda on kasutatud alates 1994. aastast. Praegu vaatab WHO statistikaorganisatsioon nimekirja üle uute haiguste lisamiseks ja olemasolevate täielikumaks süstematiseerimiseks. Kõige sagedamini ilmuvad WHO-le saadetud statistika hulgas ARVI ICD-10 erinevad vormid.
Rahvusvaheline haiguste klassifikatsioon on välja antud kolmes köites:
- Esimeses köites on täielik loetelu isegi haruldaste patoloogiatega.
- Teine köide sisaldab juhiste loendit klassifikatsiooni õigeks kasutamiseks.
- Kolmas köide võimaldab teil kiiresti leida haiguse koodi selle nime järgi, tänu kõigi kategooriate järjestusele tähestikulises järjekorras.
Seoses haiguste standardiseerimisega on vähem seletamatuid surmapõhjuseid või muid patoloogilisi seisundeid. Samas kuuluvad sageli varasemalt igal pool diagnoositud haigused põhjalikuma uuringuga erinevatesse gruppidesse, mis annab täpsema pildi elanikkonna tervisehälvetest. Haiguste standardimine võimaldab korraldada haiguste põhjuste täieliku ja täpse väljaselgitamise, mis võimaldab valida kõige tõhusama ravi.
Haiguskoodide üks olulisemaid mõjusid oli laste tervishoiule, mis võimaldas oluliselt vähendada suremust. Varem oli alla 5-aastaste laste suremus umbes 40% ja viimastel andmetel on globaalne määr umbes 7,37%. Samal ajal moodustavad arenenud tervishoiuga riigid vaid 0,7%.
WHO andmetel on mahajäänud riikides 43% surmajuhtumitest põhjustatud ennetatavatel põhjustel. Selline märkimisväärne määrade langus sajandi jooksul näitab ühe haiguste klassifikatsiooni teostatavust.

SARS-i kliinilised vormid
Ägedad hingamisteede viirusinfektsioonid on rühmitatud hingamisteede haigused, mis esinevad ägedas vormis ja mida põhjustavad patogeensed viirused.
See on kõige levinum viiruste põhjustatud haigus inimestel. Hooajavaheliste puhangute ajal ulatub selle diagnoosi osakaal teistega võrreldes 30–40%.
Kõige sagedamini on sellistel haigustel sarnased sümptomid ja rajad, nii et igapäevaelus on harva võimalik kuulda täpset ARVI koodi vastavalt ICD 10-le, kuna ei ole võimalik täpselt kindlaks teha haiguse põhjust ilma arstita.
Sageli määratakse sama diagnoosi korral erinevaid ravimeid, sest arstid juhinduvad ravimite valikul täpsemast metoodikast. Seetõttu on täpse diagnoosi jaoks oluline otsida kvalifitseeritud abi.
Kuid enne kui kaaluda, kuidas ARVI-d vastavalt ICD 10-le määratakse, on vaja mõista, et kõik haigused võivad olla mitmes etapis.
- haiguse kerge vorm.
- Mõõdukas haigus.
- Haiguse raske vorm.
Samal ajal võivad mõõdukad ja rasked haigused põhjustada tüsistusi, mis tekivad kahjustuse kohas või muudes elundites. Seetõttu on haiguse kulgu kindlaksmääramiseks täiendav diagnostiline punkt:
- Ilma tüsistusteta, kui haigus möödub normaalselt ja pärast paranemist ei ole organismi funktsioonid häiritud.
- Tüsistustega, kui haigus mõjutab keha liiga palju, mille tõttu mõned selle funktsioonid on häiritud.
ARVI koodi põhjused vastavalt ICD 10-le on kõik viirused, mis inimkehasse sattudes paiknevad ülemistes hingamisteedes.
Enamasti on need viirused:
- Gripp (A, B, C).
- Paragripp.
- adenoviirus.
- Hingamisteede süntsütiaalne viirus (SARS-i kõige levinum põhjus lastel).
- Rinoviirus.
- Koroonaviirus.
- Mükoplasmad.
Kuid on võimalik ka segaetioloogiaga ägedate hingamisteede viirusnakkuste ilmnemine, kui haiguse põhjused võivad olla mitme viiruse segu või viirus-bakterioloogiline infektsioon.
Seedetrakti häiretega haigus

Lisaks kõrge palavikuga ja hingamisteede häiretega esinevatele hingamisteede haigustele on ka selliseid, mis mõjutavad seedetrakti tööd. Soole sündroomiga SARS tekib ühe kolmest rotaviiruse tüübist allaneelamise tõttu.
Viiruste paljunemine toimub paralleelselt, kuna nende elukohaks sobivad nii hingamisteede limaskestad kui ka sooleepiteel. Seetõttu on täielikuks taastumiseks vaja rakendada kompleksset ravi, mille eesmärk on patogeeni hävitamine nii kopsudes kui ka seedetraktis.
Kuna kehas on kahjustatud kaks peamist süsteemi, peetakse seda haigust üheks kõige raskemaks, eriti kui patsient on laps. Seetõttu peaksite haiguse esimeste nähtude ilmnemisel viivitamatult pöörduma arsti poole.
WHO statistika kohaselt registreeritakse aastas umbes 30 miljonit nakatumisjuhtu, samas kui hilinenud ravi tõttu lõpeb 3% haigustest surmaga. Selle põhjuseks on kahekordne pesitsuskoht, nagu viiruse hulk organismis suureneb palju kiiremini kui teiste ARVI patogeenidega.
Ülekandumise viis ja haiguse sümptomid
Viirus levib kolmel viisil, kui terve inimene puutub kokku haige inimesega (harvemal juhul terve kandjaga), haige esemetega või saastunud veega (piimaga). Samal ajal ei saa loomad olla viiruse kandjad, mis võivad nakatada inimesi (loomi ja inimesi nakatavate viiruse tüübid on erinevad).
Organismi sattudes hakkab viirus kiiresti paljunema, mis hävitab seedetraktis spetsiaalsed villid. See provotseerib seedehäireid, mis põhjustab suure koguse vee sattumist pärasoolde, milles häiritakse suures koguses erinevaid sooli. See põhjustab tõsist kõhulahtisust ja dehüdratsiooni, samuti elektrolüütide tasakaaluhäireid.
Haiguse etapid:
- Inkubatsiooniperiood, mis on asümptomaatiline 2 päeva (lastel harvadel juhtudel hea resistentsus viirusele - 4 päeva).
- ARVI ägeda raske vormiga kaasnevad kõik hingamisteede ja soolte kahjustuse tunnused. Kestab 7 kuni 10 päeva.
- Taastumisstaadium, mil taastuv (paranev patsient) märkab sümptomite vähenemist ja halb enesetunne. Sõltuvalt haiguse tõsidusest, reaktsioonidest ravimitele ja immuunsusest võib see kesta kuni 14 päeva.
Kuid on oluline meeles pidada, et selline haiguse kulg möödub, kui inimene pöördub õigeaegselt arsti poole ja ei põe kroonilisi haigusi. Vastasel juhul võib viirusinfektsioon esile kutsuda tüsistusi.
Seda tüüpi ARVI-l on kood vastavalt ICD 10 J06.8. Seetõttu on vaja üksikasjalikumalt uurida kogu SARS-i klassifikatsiooni.
ARVI tähistus
Kuigi arstid kasutavad patsiendiga suheldes sõnastust «äge hingamisteede viirusinfektsioon», on ekslik eeldada, et tegemist on ühe haigusega.
ARVI kood mikroobide 10 jaoks - J00-J06, samas kui iga rühm koosneb alamüksustest, mis iseloomustavad konkreetset haigust täpsemalt.
Arusaamatuste vältimiseks eraldatakse SARS-i kood punktiga, mis piiritleb põhirühma ja täpsustuse.
Samal ajal võib rühm sisaldada alapunkte, mis ei alga 1-ga. See on tingitud asjaolust, et osa lapsendamisel sellesse kuulunud haigusi uuriti põhjalikumalt ja viidi üle teistesse jaotistesse.
SARSiga seotud haiguste täielik loetelu

Sageli liigitatakse haigusi, mis võivad kanda sama nime, erinevatesse kategooriatesse. See juhtub nii nende esinemise kui ka kursuse erinevatel põhjustel. Seetõttu on SARS-i diagnoosiga seotud haiguste paremaks mõistmiseks vaja kaaluda klassifikatsiooni.
Rühm J00 "äge korüüs" (nasofarüngiit) sisaldab:
- Äge või nakkuslik riniit.
- Nina äge katarr.
- Nasofarüngiit, nii nakkav kui ka täpsustamata.
Rühm J01 "äge sinusiit" sisaldab:
- J01.0 Ülalõualuu.
- J01.1 ees.
- J01.2 Etmoid.
- J01.3 Sphenoidaalne.
- J01.4 Pansinusiit
- J01.8 Muu sinusiit
- J01.9 määramata.
Rühm J02 "Äge farüngiit" esineb kõige sagedamini ARVI diagnoosimisel lastel, kuna lapsepõlves esinev neelu limaskesta põletik on üsna tavaline haigus.
Gruppi kuuluvad:
- J02.0 Streptokokkne farüngiit. See on nn stenokardia, mis on põhjustatud Streptococcus perekonna bakterite paljunemisest, millel on palju variatsioone.
- J02.8 Äge farüngiit. See alarühm hõlmab kõiki teiste patogeenide põhjustatud farüngiite. Sellisel juhul on võimalik patogeeni täiendav määramine, lisades teise kategooria koodi (B95-B98).
- J02.9 Äge farüngiit. See kood viitab haigustele, millel ei ole kindlaksmääratud patogeeni.
Täpsustamata farüngiit hõlmab järgmisi haigustüüpe:
- NOS (täpsemalt täpsustamata), kasutatakse kõige sagedamini siis, kui haigus on piisavalt kerge ja ei vaja üksikasjalikku selgitust. Kuid mõnikord kasutatakse seda nimetust, kui patogeen on teadmata, kuid haiguse sümptomid ei erine tavalistest kliinilistest ilmingutest.
- Gangrenoosne.
- Nakkuslik, täpsemalt täpsustamata.
- Mädane.
- Haavandiline.
- Äge stenokardia, ilma täpsema täpsustamiseta.
Rühm J03 "Äge tonsilliit" (neelu- ja kurgumandlite põletik) hõlmab
- J03.0 Streptokokk.
- J03.8 muudest täpsustatud põhjustest tingitud tonsilliit. Nagu farüngiidi puhul, kasutatakse lisakoodi (B95-B98).
- J03.9 Täpsustamata äge tonsilliit
Täpsustamata etioloogiaga tonsilliit jaguneb järgmisteks tüüpideks:
- ilma täiendavate selgitusteta;
- follikulaarne;
- gangrenoosne;
- nakkuslik (tundmatu patogeen);
- haavandiline.
Rühm J04 "Äge larüngiit ja trahheiit" sisaldab:
- J04.0 Äge larüngiit. See hõlmab alatüüpe - NOS, ödeemne, hääleaparaadi all, mädane, haavandiline.
- J04.1 Äge trahheiit, mis on NOS ja katarraalne.
- J04.2 Äge larüngotrahheiit, mis jaguneb larüngotrahheiidiks NOS ja trahheiidiks koos larüngiidiga.
Rühm J05 "Äge obstruktiivne larüngiit ja epiglotiit" sisaldab:
- J05.0 Äge obstruktiivne larüngiit [krupp], kõige sagedamini märgistatud "muuti täpsustamata".
- J05.1 Äge epiglotiit
Rühm J06 "Mitme või määratlemata piirkonna ülemiste hingamisteede ägedad infektsioonid" hõlmab:
- J06.0 Äge larüngofarüngiit.
- J06.8 Muud ägedad ülemiste hingamisteede infektsioonid, mitmel kohal
- J06.9 Täpsustamata ülemiste hingamisteede äge infektsioon, mis jaguneb ägedateks haigusteks ja teisiti täpsustamata infektsioonideks.
Tänu hingamisteedega seotud viirushaiguste täielikule loetelule on patsientide diagnoosimine ja ravi hõlbustatud. Samuti aitab see kindlaks teha haiguse põhjuse, selgitada välja, millega pereliikmed haiged olid, sest täiskasvanutel ja lastel on SARS-i klassifikatsioonis sama tähistus.
Standardiseeritud haiguste nimetamise lisaeelis on see, et arstid saavad kiiremini kogemusi ja ravimeetodeid jagada. Samuti piisab suurest liigituse mahust hoolimata kitsa eriala arstidele oma erialale pühendatud sektsiooni ja vajadusel sellega seotud osakondade õppimisest. Tänu sellele kiireneb spetsialistide väljaõppe kiirus, mis mõjutab positiivselt tervishoiu kvaliteeti.
Igal hingamisteede haigusel on oma põhjus ja klassifitseerimiskatsete kaudu on enamik neist leitud. See võimaldab teil paremini mõista haiguse põhjuseid, sõltumata tekkivatest sümptomitest. Seetõttu tasub hästi teada kõige tavalisema diagnoosi klassifikatsiooni - SARS.
SARS-i ICD määrab 10. koha, see patoloogia hõivab mitu sektsiooni, mis kuuluvad erinevatesse klassidesse. Krüpteerimine põhineb mitmetel etioloogilistel ja kliinilistel tüüpidel. Sellise klassifikatsiooni aluseks on keha kahjustuse tase, kuid mitte patoloogia kliiniline pilt. RHK 10 saab täiendada teiste koodidega (seotud nakkushaigustega), sellised jaotised võivad olla erinevates klassides.
ICD kood võimaldab teil viia haiguse spetsiaalse klassifikatsiooni alla, mille lõid spetsialistid, et hõlbustada nende omavahelist suhtlemist. Klassifikatsioon on terminite kogum, mis peegeldab erinevate nähtuste seost.
Rahvusvahelist statistilist haiguste ja terviseprobleemide klassifikatsiooni nimetatakse lühidalt ICD-ks. Selle dokumendi koostasid Maailma Terviseorganisatsiooni spetsialistid, see ei ole staatiline, uuringute kohaselt muutub see pidevalt. Praeguseks on protokolli rakendatud pärast 10. läbivaatamist.
RHK võimaldab erinevatel arstidel leida õige, täpne lähenemine haigustele, võrrelda oma andmeid. Igal patoloogial on oma kood, mis koosneb numbrite ja tähtede kombinatsioonist, mida arstid kasutavad statistika kogumiseks teabe töötlemiseks. SARS-i klassifikatsioon sisaldub ka ICD soolestikus.
Olemasolevad andmed on rühmitatud haiguse arengu põhjuste või selle lokaliseerimise koha järgi (sama kehtib ARVI kohta, ICD kood on 10).
Maailma Terviseorganisatsioon vaatab haiguste loetelu üle iga 10 aasta järel, mis võimaldab patoloogiaid mugavamalt levitada, olemasolevat infot täiendada uute andmetega.
Pärast erinevate tasandite statistika moodustamist, alustades kliinikust ja lõpetades riigiga, saadetakse need andmed WHO-le. Kõige sagedamini leidub siin erinevaid ICD 10 klasse.
Klassifikatsioon koosneb kolmest osast:
- kõik haigused, isegi äärmiselt haruldased;
- juhised dokumendi õigeks kasutamiseks;
- haiguse tähestikuline paigutus, mis hõlbustab nende otsimist.
Standardimismeetodi abil koguvad meditsiinistatistika andmeid kõigi olemasolevate haiguste kohta. See võimaldab teil välja selgitada patoloogiate arengu olemuse ja põhjused.
Kuidas SARS-i diagnoositakse?
ARVI ICD-kood määratakse diagnostiliste meetmete abil. Klassifikatsioon jagab need mitmeks suureks rühmaks.
Peamine:
- patsiendi küsitlemine tema kaebuste kohta, epidemioloogilise olukorra uurimine, kontaktid haigete inimestega;
- läbivaatus, sh palpatsioon, auskultatsioon, kehatemperatuuri mõõtmine, löökpillid, vererõhu, pulsi (pulsi) mõõtmine, patsiendi küsitlemine kuseteede toimimise kohta;
- üldise vereanalüüsi võtmine (erütrotsüütide, ESR-i, hemoglobiini, leukotsüütide valemi, leukotsüütide taseme selgitamiseks);
- üldise uriinianalüüsi võtmine;
- etioloogia kindlakstegemiseks näidatakse teste ensüümi immuunanalüüsi või seroloogiliste reaktsioonidega;
- väljaheidete uurimine mikroskoobi all helmintide tuvastamiseks.
Lisaks:
- teha kindlaks gripi etioloogia, SARS-i tüüp, viia läbi PCR, ELISA uuringud;
- hemorraagilise sündroomiga on näidatud trombotsüütide arvu tuvastamine, PV. INR;
- pikaajaline palavik on näidustus vereanalüüsiks malaaria tekitajate tuvastamiseks;
- seljaaju tserebrospinaalvedeliku uurimine;
- läbi viia röntgenikiirte (kopsupõletiku, bronhide torude kahtlused);
- elektrokardiograafia (südame, veresoonte tüsistuste korral);
- konsultatsioon neuroloogiga (meningoentsefaliidi sümptomite esinemine);
- hematoloogi külastamine (väljendatud hemorraagiline sündroom).
Kuidas diagnoos tehakse?

SARS-i ICD-l on haiguse tüübi määramiseks oma diagnostilised kriteeriumid.
Klassifikatsiooni järgi saab gripi diagnoosida järgmistel põhjustel:
- äge algus koos tugeva joobeseisundi arenguga;
- kehatemperatuuri tõus;
- palaviku kestus on umbes 5 päeva;
- peavalu, eriti tugev silmades, otsmikul, kulmudel;
- üldine nõrkus;
- luu-, lihasvalu;
- raske letargia;
- hüperesteesia.
Paragripil on järgmised arengusümptomid:
- järkjärguline algus;
- joobeseisundi väljenduse nõrkus;
- kurguvalu tunne;
- nasaalse hingamise raskused;
- rohke eritis ninaõõnest;
- kähe hääl;
- köha ebaproduktiivne, kuiv.
Adenoviirusel on järgmised iseloomulikud tunnused:
- esialgse arengu teravus;
- nohu;
- kurguvalu tunne;
- ebaproduktiivne köha;
- pisarate vool ja valu silmades.
Hingamisteede süntsütiaalset infektsiooni saab diagnoosida:
- aeglane algus;
- madala kehatemperatuuri olemasolu;
- köha (kuiv, seejärel märg);
- õhupuudus.
Rinoviirusel on järgmised omadused:
- keskmine joobeaste;
- äge algus;
- sagedane aevastamine;
- rohke lima väljutamine ninast;
- nina limaskesta tugev turse;
- kerge köha.
SARS-i diagnoositakse järgmiste sümptomitega:
- äge algus;
- peavalud, lihasvalu;
- külmavärinad;
- kurgu punetus ja valu selles;
- köha olemasolu;
- iiveldus;
- kõhuvalu;
- termomeetri näitude korduv tõus 3-5 päeva pärast, õhupuuduse tekkimine, õhupuudus.
Gripi või SARS-i diagnoosimiseks on oluline läbi viia epidemioloogiline analüüs, et hinnata haigete inimestega kokkupuutumise tõenäosust.
SARS-i tüüpilised sümptomid:
- kehatemperatuuri tõus üle füsioloogilise normi;
- nasaalse hingamise raskused, tugev nohu (riniit);
- orofarünksi punetus, higistamine, mandlite kuivus, valu neelamisel (farüngiit);
- mandlite turse, valu (äge tonsilliit);
- kuiv köha, kähe hääl (larüngiit);
- ebaproduktiivne köha, ebamugavustunne rinnus (trahheiit);
- õhupuudus (obstruktiivne bronhiit);
- köha võib täheldada kogu haiguse vältel, muutudes kuivast märjaks, koos rögaga, mis kestab kaks nädalat pärast paranemist või kauem.
ARVI diagnoosimise formulatsioonid vastavalt klassifikatsioonile

Klassifikatsioonis sisalduvad ARVI sordid, haiguskood, võimaldavad üsna täpselt kindlaks teha.
Diagnoosi saab sõnastada erineval viisil, näiteks:
- J0 tähendab toksilise vormiga grippi, hemorraagilist sündroomi, 1. astme neurotoksikoosi vormis tüsistust;
- J 06 kerge äge hingamisteede haigus;
- J 04 äge trahheiit, larüngiit (keskmise raskusega).
Sõnade diagnoosimisel pöörab arst tähelepanu:
- peamine patoloogia, kursuse valikute dešifreerimine;
- haiguse tõsidus;
- käimasolevate protsesside tõsidus;
- muud kriteeriumid;
- näitab tüsistusi, kaasuvaid haigusi, mis patsiendil on (ägedad või remissioonis).
Diagnoosi koostamisel on eriti oluline kindlaks teha põhjuslikud seosed, määrata patoloogilise tüübi esmased ja sekundaarsed protsessid. Kui patsiendil on kaks samaaegset haigust, tehke kindlaks, milline neist põhjustas praeguse seisundi tõsiduse.
Statistiliste andmete korrektseks registreerimiseks on väga oluline määrata haiguse kahe- või kolmekordne kood vastavalt klassifikatsioonile. Eraldi võetakse arvesse iga diagnoosi, peamist, kaasnevat ja tekkinud tüsistusi.
Väljatöötatud šifrite ja koodide õige kasutamine võimaldab arstidel esitada meditsiinistatistika organisatsioonidele õigeid andmeid, mis on oluline linna, piirkonna, riigi epidemioloogilise seisundi analüüsimiseks ja mitmete oluliste otsuste langetamiseks.