Basaalrakuline kartsinoom (sün.: basalioom, basaalrakuline epitelioom, ulcus rodens, epithelioma basocellulare) on levinud nahakasvaja, millel on väljendunud hävitav kasv, kalduvus korduda, reeglina ei metastaase ja seetõttu on see rahvastikus rohkem aktsepteeritud. kodumaise kirjanduse mõiste "basalioma".
ICD-10 kood
C44.3 Muude ja täpsustamata näoosade naha pahaloomuline kasvaja
Naha basalioomi põhjused
Histogeneesi küsimus pole lahendatud, enamik teadlasi peab kinni düsontogeneetilisest päritoluteooriast, mille kohaselt areneb basaloom pluripotentsetest epiteelirakkudest. Nad võivad eristada erinevaid suundi. Vähi tekkes on olulised geneetilised tegurid, immuunhäired, ebasoodsad välismõjud (intensiivne insolatsioon, kokkupuude kantserogeenidega). See võib areneda kliiniliselt muutumatul nahal, aga ka mitmesuguste nahapatoloogiate taustal (seniilne keratoos, radiodermatiit, tuberkuloosne luupus, nevi, psoriaas jne).
Basalioom on aeglaselt kasvav ja harva metastaatiline basaalrakuline kartsinoom, mis esineb epidermises või juuksefolliikulites, mille rakud on sarnased epidermise basaalrakkudega. Seda ei peeta vähiks ega healoomuliseks kasvajaks, vaid eriliigiks lokaalselt hävitava kasvuga kasvajaks. Mõnikord muutub basalioom tugevate kantserogeenide, peamiselt röntgenikiirguse mõjul basaalrakuliseks kartsinoomiks. Histogeneesi küsimus ei ole veel lahendatud. Mõned usuvad, et basalioomid arenevad primaarsest epiteeli pungast, teised aga kõikidest naha epiteeli struktuuridest, sealhulgas embrüonaalsetest pungadest ja väärarengutest.
Riskitegurid
Provotseerivad tegurid on insolatsioon, UV, röntgenikiirgus, põletused, arseeni tarbimine. Seetõttu avastatakse basalioomi sageli I ja II nahatüübiga inimestel ning albiinodel, kes puutuvad pikka aega kokku intensiivse insolatsiooniga. On kindlaks tehtud, et liigne insolatsioon lapsepõlves võib viia kasvaja tekkeni palju aastaid hiljem.
Patogenees
Epidermis on kergelt atroofiline, mõnikord haavandiline, esineb kasvaja basofiilsete rakkude ülekasv, mis sarnaneb basaalkihi rakkudega. Anaplaasia on halvasti väljendunud, mitoose on vähe. Basalioom annab harva metastaase, kuna vereringesse sisenevad kasvajarakud ei ole võimelised vohama kasvaja strooma poolt toodetud kasvufaktori puudumise tõttu.
Naha basalioomi patomorfoloogia
Histoloogiliselt jaguneb basaalrakuline kartsinoom diferentseerumata ja diferentseeritud. Diferentseerimata rühma kuuluvad tahked, pigmenteerunud, morfealaadsed ja pindmised basalioomid, diferentseeritud rühma kuuluvad keratootilised (piloidse diferentseerumisega), tsüstilised ja adenoidsed (nääre diferentseerumisega) ning rasunäärmete diferentseerumisega.
WHO rahvusvahelises klassifikatsioonis (1996) on tuvastatud järgmised basaalrakulise kartsinoomi morfoloogilised variandid: pindmine multitsentriline, kodulaarne (tahke, adenoidne tsüstiline), infiltreeruv, mitteskleroseeriv, skleroseeriv (desmoplastiline, morfealaadne), fibro-epiteel; koos adneksaalse diferentseerumisega - follikulaarne, ekriinne, metatüüpiline (basosquamous), keratootiline. Kõigi sortide morfoloogiline piir on aga ebaselge. Niisiis, ebaküpses kasvajas võivad esineda adenoidsed struktuurid ja vastupidi, selle organoidse struktuuriga leitakse sageli ebaküpsete rakkude koldeid. Samuti puudub täielik vastavus kliinilise ja histoloogilise pildi vahel. Tavaliselt on kirjavahetus ainult sellistes vormides nagu pindmine, fibroepiteliaalne, sklerodermiataoline ja pigmenteerunud.
Igat tüüpi basalioomide puhul on peamiseks histoloogiliseks kriteeriumiks tüüpiliste epiteliotsüütide komplekside olemasolu tumedate ovaalsete tuumadega keskosas ja palisaaditaoliste kompleksidega piki perifeeriat. Välimuselt meenutavad need rakud basaalepiteliotsüüte, kuid erinevad viimastest rakkudevaheliste sildade puudumise poolest. Nende tuumad on tavaliselt monomorfsed ja neil ei ole anaplaasiat. Sidekoe strooma vohab koos kasvaja rakulise komponendiga, mis paikneb kimpudena rakuahelate vahel, jagades need lobuliteks. Strooma on rikas glükoosaminoglükaanide poolest, värvudes metakromaatiliselt toluidiinsinisega. See sisaldab palju kudede basofiile. Sageli tuvastatakse parenhüümi ja strooma vahel tagasitõmbumise lüngad, mida paljud autorid peavad fikseerimise artefaktiks, kuigi ei eitata hüaluronidaasi liigse sekretsiooniga kokkupuute võimalust.
Tahke basaalrakuline kartsinoom diferentseerumata vormide hulgas esineb kõige sagedamini. Histoloogiliselt koosneb see erineva kuju ja suurusega ahelatest ja kompaktselt paiknevate ebaselgete piiridega basaloidrakkude rakkudest, mis meenutavad süntsütiumi. Sellised basaalepiteliotsüütide kompleksid on perifeeriast ümbritsetud piklike elementidega, moodustades iseloomuliku "palisaadi". Komplekside keskel olevad rakud võivad tsüstiliste õõnsuste moodustumisega läbida düstroofseid muutusi. Seega võivad koos tahkete struktuuridega eksisteerida tsüstilised struktuurid, mis moodustavad tahke-tsüstilise variandi. Mõnikord on destruktiivsed massid rakulise detriidi kujul kaetud kaltsiumisooladega.
Pigmenteeritud basaalrakuline kartsinoom histoloogiliselt iseloomustab hajus pigmentatsioon ja melaniini olemasolu selle rakkudes. Kasvaja strooma sisaldab suurt hulka melanofaage, millel on kõrge melaniinigraanulite sisaldus.
Suurenenud pigmendikogus tuvastatakse tavaliselt tsüstilise variandiga, harvem tahke ja pindmise multitsentrilise variandiga. Selge pigmentatsiooniga basalioomid sisaldavad palju melaniini kasvaja kohal olevates epiteelirakkudes kogu paksuses kuni sarvkihini.
Pindmine basaalrakuline kartsinoom sageli mitu. Histoloogiliselt koosneb see väikestest, mitmest epidermisega seotud tahketest kompleksidest, mis on justkui selle külge "riputatud", hõivab see ainult dermise ülemise osa kuni retikulaarse kihini. Stroomas leidub sageli lümfohistiotsüütilisi infiltraate. Fookuste paljusus viitab selle kasvaja multitsentrilisele tekkele. Pindmine basaloom kordub sageli pärast ravi piki armi perifeeriat.
Sklerodermiataoline basaalrakuline kartsinoom, ehk tüüp "Morfea", eristub sklerodermiataolise sidekoe rikkaliku arengu poolest, milles on justkui "immutatud" kitsad basaalepiteliotsüütide kiud, mis ulatuvad sügavale pärisnahasse kuni nahaaluse koeni. sarnaseid struktuure on näha ainult suurtes kiududes ja rakkudes.Reaktiivne infiltratsioon massiivse sidekoe strooma vahel paiknevate kasvajakomplekside ümber on reeglina kehv ja tugevam perifeeria aktiivse kasvu tsoonis.Destruktiivne muutuste edasine progresseerumine viib väikeste (cribriform) ja suuremate tsüstiliste õõnsuste moodustumiseni.Mõnikord on destruktiivsed massid rakulise detriidi kujul kaetud kaltsiumisooladega.
Basaalrakuline kartsinoom koos näärmete diferentseerumisega, või adenoiditüüpi, iseloomustab lisaks tahketele aladele kitsaste epiteeliahelate olemasolu, mis koosnevad mitmest ja mõnikord 1-2 rakkude reast, moodustades torukujulisi või alveolaarstruktuure. Viimaste perifeersed epiteliotsüüdid on kuubikujulised, mille tulemusena polüsaaditaoline iseloom puudub või on vähem väljendunud. Sisemised rakud on suuremad, mõnikord väljendunud küünenahaga, torude või alveolaarsete struktuuride õõnsused on täidetud epiteeli mutsiiniga. Reaktsioon kartsinoembrüonaalse antigeeniga annab rakuvälise mutsiini positiivse värvumise kanalite struktuure vooderdavate rakkude pinnal.
Basaalrakuline kartsinoom koos tsiloidse diferentseerumisega mida iseloomustab juuresolekul kompleksid basaalepiteelirakkudes keratiniseerumise koldeid ümbritsetud rakud sarnased torkiv. Nendel juhtudel toimub kornifikatsioon keratohüaliini staadiumist mööda minnes, mis sarnaneb normaalsete juuksefolliikulite maakitsuse keratogeensele tsoonile ja võib olla trihhialaadse diferentseerumisega. Mõnikord on ebaküpsed lüpsifolliikulid, millel on esialgsed märgid juuksevõllide moodustumisest. Mõnes teostuses moodustuvad struktuurid, mis meenutavad embrüonaalseid juuksefolliikulisid, samuti glükogeeni sisaldavaid epiteelirakke, mis vastavad karvanääpsu väliskihi rakkudele. Mõnikord võib esineda raskusi follikulaarsest basaloidsest hamartoomist eristamisel.
Rasvase diferentseerumisega basaalrakuline kartsinoom on haruldane, mida iseloomustab rasunäärmetele tüüpiliste fookuste või üksikute rakkude ilmumine basaalepiteelirakkudesse. Mõned neist on suured, kriikoidsed, kerge tsütoplasma ja ekstsentriliselt paiknevate tuumadega. Sudan III-ga värvimisel tuvastatakse neis rasv. Lipotsüüdid on palju vähem diferentseerunud kui normaalses rasunäärmes, nende ja ümbritsevate basaalepiteliotsüütide vahel on täheldatud üleminekuvorme. See näitab, et seda tüüpi vähk on histogeneetiliselt seotud rasunäärmetega.
Fibroepiteliaalne tüüp(sün.: Pinkus fibroepithelioma) - haruldane basalioomi tüüp, mis esineb nimme-ristluupiirkonnas, võib kombineerida seborroiline keratoos ja pindmine basaloom. Kliiniliselt võib see välja näha nagu fibropapilloom. Kirjeldatud on mitme kahjustuse juhtumeid.
Histoloogiliselt leitakse pärisnahast kitsad ja pikad basaalepiteliotsüütide ahelad, mis ulatuvad epidermisest ja mida ümbritseb hüperplastiline, sageli ödeemne, limaskestade muutusega strooma koos suure hulga fibroblastidega. Stroma on rikas kapillaaride ja kudede basofiilide poolest. Epiteeli ahelad anastomoosivad üksteisega, koosnevad väikestest tumedatest rakkudest, millel on väike kogus tsütoplasmat ja ümaratest või ovaalsetest, intensiivselt värvunud tuumadest. Mõnikord on sellistes kiududes väikesed tsüstid, mis on täidetud homogeense eosinofiilse sisu või sarvjas massiga.
Mittebasotsellulaarne sündroom(sün. Gordin-Goltzi sündroom) on polüorganotroopne, autosoomne dominantne sündroom, mis on seotud fakomatoosidega. See põhineb häiretest tingitud hüper- või neoplastiliste muutuste kompleksil embrüo areng. Peamine sümptom on mitme basalioomi esinemine varases elueas, millega kaasnevad lõualuu odontootilised tsüstid ja ribide anomaaliad. Mot olla katarakt ja muutused kesknärvisüsteemis. Seda iseloomustavad ka sagedased muutused peopesades ja taldades "mõlkide" kujul, milles basaloidstruktuure leitakse ka histoloogiliselt. Pärast varajast nevoid-basalomatoosset faasi, mõne aasta pärast, tavaliselt puberteedieas, ilmnevad neis piirkondades haavandilised ja lokaalselt hävitavad vormid kui onkoloogilise faasi alguse indikaator.
Selle sündroomi histoloogilised muutused ei erine praktiliselt ülaltoodud basalioomi sortidest. Palmar-plantaarsete "muljete" piirkonnas on epidermise sarvkihi defektid koos selle ülejäänud kihtide hõrenemisega ja täiendavate epiteeliprotsesside ilmnemisega väikestest tüüpilistest basaloidrakkudest. Nendes kohtades tekivad harva suured basalioomid. Eraldi lineaarse iseloomuga basaalraku fookused hõlmavad kõiki organoidsete basalioomide variante.
Naha basalioomi histogenees
Basalioom võib areneda nii epiteliotsüütidest kui ka pilosebaceous kompleksi epiteelist. M. Hundeiker ja N. Berger (1968) näitasid seerialõikudel, et 90% juhtudest areneb kasvaja epidermisest. Erinevat tüüpi vähi histokeemiline uuring näitab, et glükogeeni ja glükoosaminoglükaane leidub enamiku rakkude kasvaja stroomas, eriti adamantinoidsetes ja silindromatoossetes mustrites. Basaalmembraanides tuvastatakse pidevalt glükoproteiine.
Elektronmikroskoopia näitas, et enamik kasvajakomplekside rakke sisaldab standardkomplekt organellid: väikesed mitokondrid tumeda maatriksi ja vabade polüribosoomidega. Rakkudevahelised sillad kokkupuutepunktides puuduvad, kuid leidub sõrmetaolisi väljakasvu ja vähesel määral desmosoomitaolisi kontakte. Keratiniseerumise kohtades märgitakse tervete rakkudevaheliste sildadega rakukihte ja suurt hulka tonofilamente tsütoplasmas. Aeg-ajalt leitakse rakumembraanikomplekse sisaldavaid rakkude tsoone, mida võib tõlgendada näärmete diferentseerumise ilminguna. Melanosoomide olemasolu mõnes rakus viitab pigmendi diferentseerumisele. Basaalepiteliotsüütides puuduvad küpsetele epiteliotsüütidele iseloomulikud organellid, mis viitab nende ebaküpsusele.
Praegu arvatakse, et see kasvaja areneb mitmesuguste väliste stiimulite mõjul pluripotentsetest iduepiteelirakkudest. Histoloogiliselt ja histokeemiliselt tõestati basaalrakulise kartsinoomi seos karvakasvu anageense staadiumiga ning rõhutati sarnasust prolifereeruvate embrüonaalsete juuste algetega. R. Holunar (1975) ja M. Kumakiri (1978) usuvad, et see kasvaja areneb ektodermi idukihis, kus moodustuvad ebaküpsed diferentseerumispotentsiaaliga basaalepiteliotsüüdid.
Naha basalioomi sümptomid
Naha basalioom on ühe moodustisega, poolkerakujuline, sageli ümar, veidi üle naha taseme tõusnud, roosa või hallikaspunase värvusega pärlmuttertooniga, kuid see ei pruugi erineda normaalsest nahast. Kasvaja pind on sile, selle keskel on tavaliselt kerge süvend, mis on kaetud õhukese, lõdvalt külgneva sanious ketendava koorikuga, mille eemaldamisel ilmneb tavaliselt erosioon. Haavandilise elemendi serv on rullisarnaselt paksenenud, koosneb väikestest valkjatest sõlmedest, mida tavaliselt nimetatakse "pärliteks" ja millel on diagnostiline väärtus. Selles seisundis võib kasvaja eksisteerida aastaid, aeglaselt suurenedes.
Basalioomid võivad olla mitu. Mitmuse põhivorm K.V. Daniel-Beck ja A.A. Kolobyakova (1979), esineb 10% juhtudest, kasvajakoldete arv võib ulatuda mitmekümneni või enamgi, mis võib olla mittebasotsellulaarse Gorlin-Goltzi sündroomi ilming.
Kõik naha basalioomi sümptomid, sealhulgas Gorlin-Goltzi sündroom, võimaldavad eristada järgmisi vorme: nodulaarne haavandiline (ulcus rodens), pindmine, sklerodermiataoline (morphea tüüp), pigmenteerunud ja fibroepiteliaalne. Mitme kahjustuse korral võib neid kliinilisi tüüpe täheldada erinevates kombinatsioonides.
Vormid
pinnavaade algab piiratud ketendava roosa laigu ilmumisega. Seejärel omandab koht selged kontuurid, ovaalse, ümmarguse või ebakorrapärase kuju. Mööda fookuse äärt tekivad tihedad väikesed helkivad sõlmekesed, mis sulanduvad omavahel kokku ja moodustavad nahapinnast kõrgemale tõstetud rullitaolise serva. Kolde keskosa kergelt vajub. Fookuse värvus muutub tumeroosaks, pruuniks. Kahjustused võivad olla üksikud või mitmekordsed. Pindmiste vormide hulgas eristatakse isearmistuvat või pagetoidset basalioomi, mille keskel on atroofia (või armistumise) tsoon ja perifeeria väikeste, tihedate opalestseeruvate kasvajalaadsete elementide ahel. Kahjustused saavutavad märkimisväärse suuruse. Tavaliselt on sellel mitu iseloomu ja püsiv kulg. Kasv on väga aeglane. Kliiniliste tunnuste poolest võib see sarnaneda Boweni tõvega.
Kell pigmenteerunud vorm kahjustuse värvus on sinakas, lilla või tumepruun. See tüüp on väga sarnane melanoomiga, eriti sõlmeline, kuid sellel on tihedam konsistents. Olulist abi võib sellistel juhtudel pakkuda dermatoskoopiline uuring.
kasvaja tüüp mida iseloomustab sõlme välimus, mille suurus suureneb järk-järgult, ulatudes 1,5–3 cm või enama läbimõõduni, omandab ümara välimuse, seisva roosa värvuse. Kasvaja pind on sile, väljendunud telangiektaasiatega, mõnikord kaetud hallide soomustega. Mõnikord haavandub selle keskosa ja kattub tiheda koorikuga. Harva ulatub kasvaja nahapinnast kõrgemale ja sellel on vars (fibroepiteliaalne tüüp). Sõltuvalt suurusest on olemas väike- ja suur-nodulaarsed vormid.
haavandiline välimus esineb esmase variandina või neoplasmi pindmise või tuumorivormi haavandumise tagajärjel. Haavandilise vormi iseloomulik tunnus on lehtrikujuline haavand, millel on ebaselgete piiridega aluskudede külge joodetud massiivne infiltraat (kasvaja infiltratsioon). Infiltraadi suurus on palju suurem kui haavand ise (ulcus rodens). On kalduvus sügavale haavandumisele ja aluskudede hävimisele. Mõnikord kaasnevad haavandilise vormiga papillomatoosilised tüükalised kasvajad.
Skleroderma-sarnane või cicatricial-atroofiline välimus on väike, selgelt piiritletud kahjustus, mille põhjas on tihend, mis peaaegu ei tõuse nahapinnast kõrgemale, kollakasvalkjas värvusega. Keskus võib näidata atroofilised muutused, düskroomia. Perioodiliselt piki elemendi perifeeriat võivad tekkida erineva suurusega erosioonikolded, mis on kaetud kergesti eemaldatava koorikuga, mis on tsütoloogilise diagnoosi jaoks väga oluline.
Pinkuse fibroepiteliaalne kasvaja kuuluvad mitmesuguste basalioomide hulka, kuigi selle kulg on soodsam. Kliiniliselt avaldub see nahavärvi sõlme või naastu kujul, tihedalt elastne konsistents, praktiliselt ei läbi erosiooni.
Epidermisest ja pärisnahast pärinevate nahavähkide hulka kuuluvad basalioomid, lamerakk-kartsinoomid ja melanoomid.
Basalioom
Basalioom (basaalrakuline nahavähk, söövitav haavand jne) on lokaalselt hävitava toimega kasvaja, mis ei anna metastaase. Tuumori hävitav kasv võib põhjustada kudede märkimisväärset hävimist. Praegu on valdav seisukoht, et basalioom areneb primaarsest epiteeli primordiumist, mis võib diferentseeruda erinevate struktuuride suunas. Selle arengus on teatud tähtsus geneetilistel teguritel, immuunprotsessidel, mõjul välised tegurid(insolatsioon, kantserogeenid jne). Basalioom võib tekkida tervel nahal ja olla mitmesuguste vähieelsete haiguste pahaloomuliste kasvajate tagajärg. Valdav lokalisatsioon on nägu, sagedamini vanemates vanuserühmades. Protsess on aeglane, sageli kestab aastaid.
kliiniline pilt. Basalioomil on enamasti algselt poolläbipaistev tihe pärlitüüpi sõlmeke, roosakas halli värvi, mõnikord on selline sõlm kaetud tihedalt liibuva koorikuga. Muudel juhtudel tekib tasane, kergelt surutud, sile punane erosioon, mille põhi on veidi tihendatud ja välimuselt meenutab element kriimustust. Basalioomi arenedes hakkab kasvaja keskosa (sõlm) märjaks saama, tekib pindmine haavand, mis on kaetud koorikuga, mis eemaldamisel paljastab pindmise veritseva erosiooni ehk haavandi. Erosiooni või haavandi ümber on tavaliselt näha õhuke nahavärvi tihe rull. Kui nahk on venitatud, on selge, et see rull koosneb eraldi väikestest "pärlitest". Tulevikus haavand süveneb, suureneb, selle servad muutuvad harjakujuliseks ja kogu haavand muutub tihedaks. Haavandid ja haavandite suurenemine tekivad väga aeglaselt. Protsessi levikuga sügavale kasvaja kaotab oma liikuvuse. Võib samaaegselt tekkida haavandi armistumine keskel või ühest selle servast. Harvemini täheldatakse haavandi süvenemist; sel juhul hävitab selle infiltraat aluskudesid, sealhulgas luu. Basalioomil võib olla erinevaid kliinilisi variatsioone.
Basalioomi sortidest nimetame:
pinnapealne , mis paikneb peamiselt kehanahal ja väljendub perifeerias aeglaselt kasvavate naastudena, millel on iseloomulik õhuke tihe serv, mis koosnevad väikestest pärlisõlmedest; keskele moodustub ketendav koorik, mille tagasilükkamise järel paljastub atroofiliselt muutunud erütematoosne pind;
lame cicatricial , mis paikneb pindmiselt, tavaliselt oimualuse nahal, mida iseloomustab serpiginaalne levik piki perifeeriat koos rullisarnase serva moodustumisega ja tsikatriaal-atroofilised muutused keskel;
sklerodermiataoline - kuni väikese mündi suurused, elevandiluust tihedad naastud, mis paiknevad tavaliselt otsmikunahal;
sõlmeline - tihedad sfäärilised sõlmekesed, mille suurus ulatub läätsedest kuni hernesteni, kaetud väikeste koorikute ja armidega, paiknevad otsmikul, silmalaugudel, peanahal (uclus rodens). Samuti on kalduvus sügavate haavandite tekkele tihedate krateriaalsete servade ja ebaühtlase põhjaga (tavaline lokalisatsioon on näo ülemise osa nahk - uclus terebrans), mida iseloomustab kiire progresseeruv hävitav protsess koos sügaval asuvate kudede nekroosiga, "pärli" rulli puudumine, luu- ja kõhrekoe hävitamine, raske verejooks ja valulikkus, kuid ilma kalduvuseta metastaasidele (tavaline lokaliseerimine on nina tiivad, kõrvanibud, suunurgad, silmalaud).
Histopatoloogia. Seal on ebatüüpilised rakkude kasvud, mis sarnanevad epidermise basaalrakkudega, anastomoosiliste hargnenud kitsaste kiudude kujul, mis tungivad sügavale pärisnahasse. Rakud ei kipu keratiniseeruma.
Ravi. Kasvaja eemaldamine tervetest kudedest. Praegu kasutatakse tavaliselt krüodestruktsiooni, diatermokoagulatsiooni, kirurgilist ekstsisiooni, prospidiini või kolhamiini salvi jne Prospidiini kasutatakse intramuskulaarselt või intralesionaalselt.
Lamerakk-kartsinoom (spinotsellulaarne kartsinoom, lameepitelioom) pärineb epidermise ogakihi rakkudest. Lamerakk-kartsinoom esineb nahal palju harvemini kui basalioom. See paikneb peamiselt alahuule punasel piiril, perianaalses piirkonnas, välissuguelunditel. Lamerakk-nahavähk, erinevalt basalioomist, kulgeb suhteliselt kiiresti ja tugevalt, üldiselt ei erine teise lokalisatsiooni vähist ning annab metastaase.
Lamerakk-kartsinoom võib tekkida päikese- või seniilse keratoosi taustal, areneda armkoes põletuse, vigastuse, kroonilise põletiku, röntgendermatiidi, pigment-kseroderma jne kohas.
Viimastel aastatel on kindlaks tehtud teatud inimese papilloomiviiruste tähtsus mudarakk-kartsinoomi tekkes. Kantserogeneesi protsess toimub viiruse sünergilisel toimel füüsikaliste ja keemiliste kantserogeenidega ning on tingitud geneetiliselt reguleeritud immuunmehhanismidest.
kliiniline pilt. Lamerakuline kartsinoom on tavaliselt üksildane kasvaja, mis on naha paksuses tiheda sfäärilise moodustisega, esialgu hernetera suurune. Tulevikus omandab kasvaja ekso- või endofüütilise vormi. Eksofüütilise vormi korral tõuseb kasvaja nahapinnast kõrgemale, sellel on lai alus, sellise vähi pind muutub ebaühtlaseks, tüükaliseks. Samal ajal kasvab kasvaja sügavuti. Seejärel ta haavandub. Endofüütilise vormi korral, mida muidu nimetatakse haavandiliseks, moodustub naha paksusesse tihe väike sõlm, mis haavandub kiiresti. Tekkinud haavand on valulik, eriti palpatsioonil, ebakorrapärase kujuga, kõrgendatud tihedate, kumerdunud ja korrodeerunud servadega, sageli kraatritaolise kujuga. Haavandi sügavus sõltub infiltreeruva kasvu astmest.
Kasvaja kasv toob kaasa ümbritsevate ja aluskudede olulise hävimise, see muutub liikumatuks. Haavandi põhi on ebatasane, veritseb kergesti, kasvaja hävitab tavaliselt veresooni ja isegi luid. Varsti hõlmab protsess Lümfisõlmed(metastaasid). Patsientide üldine seisund halveneb järk-järgult. Surm saabub 2-3 aasta pärast kasvaja lagunemisest ja veresoonte kahjustusest põhjustatud kahheksiast või verejooksust.
Histopatoloogia. Epiteeli ebatüüpiline kasv (infiltreeruv kasv) tuvastatakse ogakihi rakkude tõttu põimuvate kiudude kujul, mis lähevad basaalmembraani idanemisega sügavale naha paksusesse. Rakud ise on enamasti ebatüüpilised ja juhuslikult paigutatud. On keratiniseeruvaid ja mittekeratiniseeruvaid, pahaloomulisemaid nahavähki. Atüüpiat iseloomustab rakkude erinev suurus ja kuju, tuumade hüperplaasia ja hüperkromatoos, rakkudevaheliste sildade puudumine ja patoloogiliste mitooside esinemine. Keratiniseeruva vähi korral säilib rakkudel kalduvus keratiniseeruda, mistõttu leitakse epiteelikihi paksusest nn sarvestunud "pärleid". Tuleb märkida, et keratiniseerunud vähi korral on atüüpia rohkem väljendunud.
Diagnoos. Diagnoosi peab kinnitama histoloogiline uuring või haavandi pinnalt kaapimise tsütoloogiline uuring, mille puhul on kergesti tuvastatavad ebatüüpilised rakud. Tuleb meeles pidada lamerakulise kartsinoomi metastaaside võimalust, eelkõige piirkondlikesse lümfisõlmedesse.
Ravi. Esineb onkoloog. Sel juhul lõigatakse kasvaja tavaliselt tervete kudede piires kirurgiliselt välja ning eemaldatakse ka piirkondlikud lümfisõlmed; vajadusel tehakse täiendavat keemiaravi jne.
Melanoom (melanoblastoom, melanokartsinoom) on äärmiselt pahaloomuline kasvaja, mille esmane fookus on kõige sagedamini nahas. Naha melanoom tekib peamiselt pigmenteerunud nevuse taustal pärast vigastust, tugevat insolatsiooni jne.
Pigmenteeritud nevus, mis võib muutuda melanoomiks, võib olla kaasasündinud või omandatud, st ilmneda pärast sündi, samas kui pahaloomuline kasvaja võib tekkida kiiresti või mõne aja pärast. Kõik sõltub nevuse vigastusest selle sõna laiemas tähenduses. erilist tähelepanu vigastusega seoses väärivad pigmenteerunud nevusid, mis asuvad talla, küünealusel, perianaalsel piirkonnas, riietega vigastatud kohtades jne.
kliiniline pilt. Skemaatiliselt võib pigmenteerunud nevuse pahaloomulist kasvajat kujutada järgmiselt. Varem "rahulik" kaasasündinud või elu jooksul ilmnenud lame pigmenteerunud nevus, millel on naha kohal veidi tõusnud täpi või lame paapul ilma karvadeta, sageli ümar, must, pruun või hall, ei suurene ega avaldu viisil, pärast ühekordset või korduvat mehaanilist vigastust või massiivset insolatsiooni hakkab järk-järgult suurenema piki naha tasapinda või eksofüütiliselt, mõnikord muudab värvi, muutub karedaks, hakkab maha kooruma.
Eksofüütilise kasvu suurenedes suureneb korduva vigastuse võimalus. Selle tulemusena saab nevus kergesti vigastada, pärast kerget riiete puudutamist veritseb, nakatub ja märjaks saab pikka aega. Iga järgnev vigastus suurendab eksofüütilist kasvu. Järk-järgult moodustub nevuse kohas kasvaja lameda sõlme kujul, mis tõuseb veidi ebaühtlaselt naha kohal. kare pind, mis tavaliselt kordab endise nevuse kuju või sõlme kujul laial alusel, mis on kaetud kergesti eemaldatavate kuivade ja nutvate lahtiste veriste koorikutega. Sellise kasvaja pinnal võivad esineda pruunikasroosad papilloomilised väljakasvud.
Peamised naha pahaloomulised kasvajad on: basaalrakuline kartsinoom (basalioom), lamerakk-kartsinoom ja melanoom. Teised saidi osad on pühendatud basalioomile ja melanoomile.
Lamerakuline nahavähk on basalioomi järel levinuim pahaloomuline haigus. Tema onkoloogid nimetavad seda lihtsalt "nahavähiks".
See võib ilmneda ilma eeltingimuste ja eelkäijata. Ja see võib tuleneda vähieelsetest nahahaigustest, nagu aktiiniline (päikese) keratoos, keratoakantoom, nahasarve, Boweni tõbi.
Vähieelsed kahjustused võivad muret tekitamata eksisteerida mitu aastat. Äkitselt muutub vähieelne kasvaja pahaloomuliseks- see on väga sagedane esinemine. Paljude inimeste jaoks on see lamerakulisele nahavähile üleminek eksitav ja lükkab õigeaegse ravi edasi. Inimestele tundub, et nad lihtsalt vigastasid või külmetasid või kuumutasid kasvaja üle või on need ravimite kõrvalmõjud. Ja aja jooksul naaseb see oma eelmisele suurusele.
Nahavähk tiheda sõlme kujul sõrme tagaküljel. Sarnaselt keratoakantoomiga.

Veresoonte probleemide tõttu tekkis jalale haavand. Siis muutus see nahavähiks.
Lamerakuline nahavähk. Mis on välimuse põhjus?
kogunenud elu jooksul ultraviolettkiirgust
on lamerakulise nahavähi peamine põhjus. Sellest annab tunnistust ka statistika haigusjuhtude arvu näol aastas saja tuhande elaniku kohta (haigestumine).
Enamik kasvajaid ilmneb üle 60-aastaste heledanahaliste patsientide avatud kehapiirkondades. 70–80% kasvajatest tekivad peas ja kaelas. Eelkõige alahuulel, kõrvadel, peanahal. Veidi harvem on käe seljaosa, küünarvarre, sääre esipinna ja labajala seljaosa kahjustus. Lamerakuline nahavähk on palju harvem päikesevalguse kättesaamatus kohas.
Oma panuse annab ka inimese papilloomiviirus (HPV). See võib põhjustada nii vähieelseid kahjustusi kui ka nahavähki. Sageli leitakse lamerakulise nahavähi koldes HPV tüübid 16, 18, 31, 33, 35, 39, 40, 51, 60; Leiti ka 5, 8, 9 tüüpi HPV. Väiksema tähtsusega on immuunsuse vähenemine, pidev trauma, põletikulised nahahaigused, kokkupuude kahjulike kemikaalidega (eriti arseeniühendid).
Lamerakk-nahavähi esinemissagedus.
Nahavähi esinemissagedus on haigete inimeste arv 100 tuhandest elanikkonnast. Lõunapiirkondade valgetel suureneb see oluliselt. Näiteks Ameerika Ühendriikides on haigestumus keskmiselt 10 juhtu 100 000 elaniku kohta ja Hawaiil juba 62. Austraalias on valgetel umbes sama tõsine esinemissagedus. Venemaal on statistika palju keerulisem. Paljusid kasvajaid ravitakse ilma korraliku histoloogilise uuringuta. Ja isegi kui see on olemas, ei pruugi patsient olla registreeritud, kuna haigus on liiga kerge.
USA-s lamerakuline nahavähk varem või hiljem ilmneb 9-14% meestest ja 4-9% naistest. Esinemissagedus suureneb järsult vanuse kasvades ja pärast intensiivset päevitamist kogu elu jooksul. Mehed haigestuvad umbes kaks korda sagedamini kui naised. Viimase kahe aastakümne jooksul on olnud esinemissageduse järsk tõus. Ilmselt on see seotud tan mood.
Enamikul inimestel (73%) tekib elu jooksul ainult üks kasvaja. Väiksemal arvul (21,2%) tekib kaks kuni neli lamerakulise nahavähi koldet. Ja vaid vähesel osal patsientidest tekib elu jooksul mitu kasvajakoldet.
Lamerakuline nahavähk, selle tunnused.
Lamerakk-nahavähi tunnused ja selle ohtlikkus sõltuvad suuresti diferentseerumisastmest. väga diferentseeritud tähendab, et mikroskoobi all olevatest vähirakkudest piisab näeb välja nagu normaalne, on selline vähk kõige vähem ohtlik. Halvasti diferentseeritud kõige ohtlikum, selle rakud mikroskoobi all väga erinev tavalisest. Mõõdukalt diferentseeritud on vahepealsel positsioonil.
Lamerakk-nahavähi tunnuseks võib pidada naastu või sõlme tekkimist, millel on nuttes veritsev pind või tihedad kollakad koorikud. Moodustumise tihedus varieerub igal üksikjuhul oluliselt. Madala astme vähi sümptomid on sõlme pehmus puudutamisel ja sarvjas kooriku puudumine. Tavaliselt on see nahavähk väga diferentseeritud, mille pinnal on kollane sarvjas mass ja katsudes tihe.
Vähki tuleks kahtlustada igal juhul, kui tekib kahtlane mass, mis ei kao kuu aja jooksul. Kiiresti kasvav lamerakk-kartsinoom võib sees kasvada mitu nädalat, selle sümptomid on valulikkus, sõlme pehmus.
Suurim sarnasus lamerakuline nahavähk on pigmendita melanoom, põletikuline haavand, püogeenne granuloom, basoskamoosne või haavandiline basaloom.
Kui teil on diagnoosi suhtes kahtlusi, kasvaja biopsia millele järgneb histoloogiline uuring. Diagnoosimisel aitab kaasa ka lamerakk-kartsinoomi ümbritseva naha tihenemise väljendunud iseloom.
Kui kasvaja on kuni 2 cm läbimõõduga ja väga diferentseerunud, piisab ainult piirkondlike lümfisõlmede uurimisest arsti sõrmedega (palpatsioon). Lümfisõlmede tihenemine ja suurenemine üle 1,5 cm on ühine märk metastaasid selles. Sõlmest saab biopsia läbi viia süstla nõela ja ultraheliaparaadi abil.
Kui kasvaja läbimõõt on üle 2 cm ja/või on halvasti diferentseerunud, on soovitatav teha piirkondlike lümfisõlmede ultraheli, isegi kui palpatsioonil on kõik korras. Ja mõnikord viige läbi sügavam uurimine.

Lamerakuline madala astme nahavähk. Kasvab kiiresti, veritseb, puudutades pehme.

Väga diferentseeritud ülemise silmalau nahavähk. Kaste suhteliselt pikka aega, pinnal on sarvjas mass.
Nahavähi etapid. TNM.
Lamerakk-nahavähk jaguneb staadiumiteks, olenevalt kasvaja omadustest. Etapi määramiseks valitakse kõigepealt sobivad väärtused TNM süsteem. Kui T iseloomustab kasvaja suurust, siis N viitab piirkondlikele lümfisõlmedele ja M kodeerib kaugete metastaaside puudumist või olemasolu.
| Näitaja | Selle märgid |
|---|---|
| Tis | Kasvaja on just tekkinud, ei idane epiteeli basaalmembraani (olenemata fookuse suurusest). Teisel viisil - Boweni tõbi (vähk in situ) |
| T1 | kuni 2 cm |
| T2 | Alates 2 cm kuni 5 cm |
| T3 | rohkem kui 5 cm |
| T4 | Kasv naha all asuvates kudedes (lihased, kõhred, luud) |
| N0 | Piirkondlikes lümfisõlmedes pole kahjustusi |
| N1 | Lähimates piirkondlikes lümfisõlmedes on metastaasid |
| M0 | Teiste piirkondade lümfisõlmedes ega siseorganites metastaase ei ole |
| M1 | Teistest piirkondadest pärit lümfisõlmedesse või muudesse organitesse (maks, kopsud, luud) on metastaase. |
| Nahavähi kliiniline staadium | T | N | M |
|---|---|---|---|
| 0 etapp | Tis | N0 | M0 |
| I etapp | T1 | N0 | M0 |
| II etapp | T2 | N0 | M0 |
| II etapp | T3 | N0 | M0 |
| III etapp | T4 | N0 | M0 |
| III etapp | Igasugune T | N1 | M0 |
| IV etapp | Igasugune T | Ükskõik milline N | M1 |
Prognoos. Lamerakulise nahavähi metastaasid.
Lamerakk-nahavähk hävitab kudesid peamiselt ainult ilmumispiirkonnas, põhjustab metastaase suhteliselt harvemini kui teiste elundite vähk. Kuid metastaaside võimalus on siiski suurem kui basalioomil. Esiteks on kahjustatud kasvajale kõige lähemal asuvad lümfisõlmed (piirkondlikud).
Keskmiselt välismaal kõrge varajase diagnoosimise tase. Sellega seoses on ravi tulemused üsna head. Relapside sagedus viie aasta jooksul ei ületa 8%. Lähimatesse lümfisõlmedesse või siseorganitesse (sageli kopsudesse) metastaaside tekkerisk on keskmiselt 5%. V Venemaa hinded võivad olla väga erinevad hilise diagnoosi tõttu. Nahavähi (nagu iga teise) metastaasid võivad ilmneda mitu aastat pärast kasvaja eemaldamist, kõige sagedamini 1-3 aasta jooksul. Tõenäoliselt on need suured, korduvad, närve tungivad kasvajad.
Lamerakk-kartsinoom, mis tungib nahaalusesse rasvkoesse või sügavamale kui 4 mm, on peaaegu 8 korda tõenäolisem metastaaside tekkeks (metastaaside risk 45,7%) kui kasvajad, mis paiknevad naha ülemistes kihtides.
Kasvaja suurus on kõige olulisem tegur mis mõjutavad kordumise või metastaaside tekke riski. Kasvaja suurenemisega üle 2 cm suureneb kordumise oht 2 korda ja metastaaside risk 3 korda.
Juba ammu on märgitud, et lamerakuline nahavähk armidega piirkondadest, haavanditest, põletuste ja kiirguse piirkonnast, palju halvem prognoosi järgi.
| märk | Kordumise määr | Metastaaside määr |
|---|---|---|
| Suurus | ||
| vähem kui 2 cm | 7.4% | 9.1% |
| suurem või võrdne 2 cm | 15.2% | 30.3% |
| Sügavus | ||
| vähem kui 4 mm (Clarki järgi 1-2 invasiooniastet) | 5.3% | 6.7% |
| suurem või võrdne 4 mm (Clarke'i järgi 4-5 invasiooniastet) | 17.2% | 45.7% |
| Diferentseerimise aste | ||
| väga diferentseeritud | 13.6% | 9.2% |
| Halvasti diferentseeritud | 28.6% | 32.8% |
| Piirkond | ||
| Kiiritame päikesega | 7.9% | 5.2% |
| Kõrv | 18.7% | 11.0% |
| Huuled | 10.5% | 13.7% |
| Armide nahavähk | Ei ole uuritud | 37.9% |
| Varem ravitud (retsidiiv) | 23.3% | 30.3% |
| Idanemisega närvides | 47.2% | 47.3% |
| Tõestatud immunosupressioon | Ei ole uuritud | 12.9% |
Lamerakk-nahavähi ravi.
Üldiselt on 1. astme lamerakk-kartsinoomi (kuni 2 cm läbimõõduga) ravi edukus üsna hea. Ravi efektiivsust hinnatakse retsidiivide ja metastaaside puudumise järgi 5 aasta jooksul. Sageli on see efektiivsus kõrgem kui basalioomi puhul. Võib-olla on see tingitud arstide ettevaatlikumast suhtumisest ja muustki kasvaja selge piirjoon.
Lamerakk-nahavähi ravimise lõpptulemus sõltub mingil moel rohkem arsti oskustest ja kogemustest kui kasutatavatest vahenditest. Õigetes kätes on ravi enam kui 90% efektiivne, olenemata valitud meetodist.
Nahavähi kirurgiline ravi.
Kirurgiline meetod on kõige levinum. See seisneb lamerakk-nahavähi asukohas oleva klapi väljalõikamises, kusjuures kasvaja servast on õige taane. Kuni 2-sentimeetrine nahakasvaja lõigatakse välja 4 mm veerisega. Kasvajad läbimõõduga üle 2 cm, samuti halvasti diferentseerunud, naha alla tungivad või ohtlikes piirkondades paiknevad kasvajad ( karvane osa pead, kõrvad, silmalaud, nina, huuled), tuleb välja lõigata rohkem kui 6 mm varuga.
Mohsi meetod lamerakulise nahavähi raviks.
Suure sügava kasvaja korral on eemaldamine Mohsi meetodil eelistatavam kui tavaline operatsioon. Histoloogiline uuring tehakse juba operatsiooni ajal. Võimaldab resektsiooni jätkata soovitud suunas, kui klapi servast leitakse lamerakk-nahavähi rakud. Mohsi meetod annab kõige vähem retsidiivide ja metastaaside arvu. Vastunäidustused ja kosmeetilised tulemused on samad, mis tavapärasel kirurgilisel ravil.
Lamerakk-nahavähi kiiritusravi.
Kiiritusravi on ka üsna levinud. Kuid selle tõhusus oluliselt halvem kui kirurgiline ravi. See on näidustatud patsientidele, keda ei saa kirurgiliselt ravida.
See võib olla näidustatud ka siis, kui kirurgilise ravi eeldatavad kosmeetilised tulemused pole kaugeltki ideaalsed. Näiteks kui lamerakk-nahavähk ilmub huultele, alumisele silmalaule, mõnikord ka kõrvadele. Kiiritusravi võib määrata täiendava ravina pärast operatsiooni. See kehtib eriti siis, kui lamerakk-nahavähi rakud leitakse mikroskoobi all eemaldatud nahaklapi servast (vaatamata süvendile). Või närvidesse tungimise korral.
Lamerakk-nahavähi kiiritusravist tekkinud arm hakkab aja jooksul aina halvem välja nägema. Kiiritusravi võib läbi viia ka piirkondlikele lümfisõlmedele. Aja jooksul võib tekkida palju uusi kasvajaid, mis on põhjustatud kiiritusravist endast.
Nahavähi ravi vedela lämmastikuga (krüolüüs).
Lamerakk-nahavähki, nagu basalioomi, saab ravida vedel lämmastik(krüolüüs). Kasvaja samal ajal sõna otseses mõttes külmub, muutudes jäätükiks. Sulamise ajal hävitavad väikesed jääkristallid rakumembraane ja ummistavad veresooni. Mõne nädala jooksul lükatakse kasvaja massid tagasi ja asendatakse armiga, mis on struktuurilt sarnane nahale. Meetodi tõhusus oleneb teostajast ja korralike seadmete olemasolust.
Elektrodisektsioon ja küretaaž.
Lamerakk-nahavähi elektrodisektsioon ja kuretaaž on võimalik ainult üliharvadel juhtudel, väga väikeste ja suhteliselt soodsate kasvajate korral. Selle meetodi abil eemaldatakse kasvaja spetsiaalse lusikaga - kuretiga ja põletatakse vere peatamiseks ka koagulaatoriga. Selle meetodi ravi efektiivsus sõltub suuresti esinejast.
Nahavähi ennetamine.
- Kõik patsiendid, kellel on leitud nahavähk või vähieelsed kahjustused, peaksid vältima päikese käes viibimist. Eriti kuumal ajal kella 10-16.
- Kasutage päikesekaitsekreemi, mille SPF on vähemalt 15.
- Regulaarne onkoloogi jälgimine ja vähieelsete haiguste ravi krüodestruktsiooni või muude meetodite abil aitab vältida tarbetuid kirurgilisi sekkumisi.
- Ennetava meetmena on võimalik kasutada retinoide (isotretinoiini) salvides (retinoiinne salv).
- 5-fluorouratsiili kreemi perioodiline kasutamine võib vähendada vähieelseid kahjustusi ja parandada naha väljanägemist, kuid see ei vähenda vähi esinemissagedust.
- Kontrollige oma nahka kord kuus kasvajate esinemise suhtes.
Kokkupuutel
IN JA. Volgin, T.V. Sokolova, M.S. Kolbina, A.A. Sokolovskaja
Interdistsiplinaarse interaktsiooni probleem basaalrakulise haiguse (BCCC) diagnoosimisel ja ravi valikul on praegu väga aktuaalne. Enamik BCC vorme ületab teatud määral kitsaid kliinilisi erialasid ja on kahe või enama distsipliini ristumiskohas. See probleem pakub suurt huvi dermatoloogidele, onkoloogidele ja kirurgidele. Selle põhjuseks on esiteks erinevate BCC vormidega patsientide arvu absoluutne kasv ja teiseks uute diagnostika- ja ravimeetodite esilekerkimine, mis võimaldavad kiiresti diagnoosida ja kasvajakoldeid tõhusalt eemaldada.
Epidemioloogia
Viimastel aastakümnetel on maailmas pidevalt suurenenud mittemelanoomse nahavähi esinemissagedus. Aastane kasv on 3-10%. Rahvastiku onkoloogilise haigestumuse struktuuris Venemaa Föderatsioon 2007. aastal olid naha pahaloomulised kasvajad, välja arvatud melanoom, teisel kohal, moodustades naissoost vähihaigetel 13,6% ja meestel 9,8%. Ajavahemikul 1999-2007 kasvas nahavähki haigestumine 1,3 korda (p< 0,01).Onkoloogilise patoloogia kasv ei tulene mitte ainult elanikkonna vananemisest, keskkonnaseisundi halvenemisest, vaid ka avastamissageduse paranemisest. pahaloomulised kasvajad. Nahavähi (v.a melanoom) esinemissagedus kasvas aastatel 1996–2006 34,3%. Suurim naha pahaloomuliste kasvajate esinemissageduse kasv aastatel 1995–2005 registreeriti Kaug-Ida (31,6%), Siberi (27,5%) ja Uurali (19,2%) föderaalringkondades. Naha pahaloomuliste kasvajate hulgas on BCC kõige levinum, moodustades Venemaal 267,8 juhtu 100 000 elaniku kohta.
BCC on kõigi pahaloomuliste kasvajate hulgas pärast kopsuvähki esinemissageduselt teisel kohal, moodustades 11–12%. Naha pahaloomuliste epiteeli kasvajate hulgas on BCC juhtpositsioonil, selle osakaal jääb vahemikku 75–97% ja kasvab pidevalt. Moskva vähiregistri andmetel aastatel 2000–2003 moodustas BCC 91,5% kõigist mitte-melanoomsetest pahaloomulistest nahakasvajatest. Aastate 1980–1999 andmetel oli BCC-ga patsientide arvu aastane kasv erinevates maailma riikides 40–65%. Ameerika Ühendriikides registreeritakse aastas üle 40 000 uue BCC juhtu ja uute registreeritud patsientide arvu kasv ulatub 65%ni ja ulatub 500 000 kuni 700 000 uue juhtumini. Ühendkuningriigis suurenes BCC esinemissagedus aastatel 1970–1992 3 korda. Austraalias ulatub esinemissagedus 1000-2000 juhtumini 100 000 elaniku kohta. Šveitsis aastatel 1976–1990 registreeritud pidev kasv esinemissagedus 2,6%.
BCC areneb kõige sagedamini vanuses üle 50 aasta. Küll aga kirjeldatakse sageli juhtumeid, kus haigus algab varasemas eas, alates 20. eluaastast. Keskmine statistiline vanus on 64,4 ± 3,3 aastat. Eakate ja seniilsete inimeste osakaal moodustab 72-78%. BCC tekke tõenäosus üle 55-aastastel inimestel on 4-8 korda suurem kui alla 20-aastastel inimestel. Siberi föderaalringkonnas ületas BCC-ga patsientide vanus peaaegu pooltel juhtudel 60 aastat. BCC juhtumeid on kirjeldatud 15- ja 17-aastastel tüdrukutel.
Mõned BCC etioloogia ja patogeneesi aspektid
Arvukad eksperimentaalsed ja epidemioloogilised uuringud on näidanud, et epidermise struktuuride pahaloomulised kasvajad võivad tekkida vastusena erinevatele endogeensetele ja eksogeensetele teguritele.Nende hulgas on esikohal pärilik eelsoodumus kantserogeneesiks, ultraviolettkiirgus (UVR), kokkupuude ioniseeriva kiirgusega, keemilised kantserogeenid, naha mehaanilised kahjustused, viirusnakkused ning immuun- ja endokriinsüsteemi talitlushäired. Kuid nende tegurite mõjul BCC arengu spetsiifilised mehhanismid on enamikul juhtudel teadmata. Basalioomide kulgemise tunnused määratakse ka patsientide vanuse järgi.
Kasvajate patogeneesis mängivad olulist rolli geneetilised tegurid. BCC-ga patsientidel () tuvastati pärilik eelsoodumus (perekondlikud juhtumid) kasvajate tekkeks 28% juhtudest. Neist enam kui 3/4 juhtudest avastati onkoloogiline patoloogia 1. sugulusastme sugulaste seas ja ülejäänutel (21,4%) II astme sugulastel. Viimastel aastatel on suurt tähtsust peetud geneetiliste markerite seoste uurimisele erinevate haigustega. Geneetilised markerid võivad olla veregrupid, Rh faktor, HLA histocompatibility antigeenid jne. Inimese genoomi kromosoomist 9q22.3 leiti PTCH geen, mille mutatsioonid viivad BCC tekkeni. Veretüüpe kodeerivad geenid asuvad ka kromosoomil 9q, mis läbib muutusi, mida leidub paljude vähitüüpide puhul. Teisisõnu kontrollivad vähi geene veregrupi antigeeni geenid. BCC-ga patsientide HLA tüpiseerimise andmete põhjal leiti, et HLAB14 ja HLADrl antigeenidega on märkimisväärselt seotud mitu moodustist.
Suurele kliinilisele materjalile tuginedes selgus, et BCRC-ga patsientidel erines tervete doonoritega võrreldes oluliselt I (0) ja III (0B) veregrupi esinemine. Rh-faktorit arvesse võtmata tekkis BCC 1,4 korda sagedamini I (0) veregrupiga patsientidel ja 1,8 korda harvemini III (0B) rühmaga patsientidel. Mitmemõõtmeline analüüs BCRC-ga patsientide ja vabatahtlike doonorite jaotus, võttes arvesse kahte tegurit (ABO-süsteemi veregrupp ja Rh-faktor), näitas, et III (0B) juuresolekul täheldati Rh-ga veregruppi BCRC-ga 11 korda sagedamini kui sama veregrupp ja Rh +. I rühma (0) ja Rh+ patsientidel esines kasvajaid oluliselt 1,3 korda sagedamini kui Rh-.
Naha füüsiline kahjustus UVI stimuleerib kantserogeneesi arengut läbi otsese mõju rakkude DNA-le. On tõestatud, et ultraviolettkiirte kokkupuutel nahaga kaasneb immuunpuudulikkus. Lümfotsüüte aktiveerivate la-antigeenide hävimine lümfoidrakkude pinnal, immuunvastuse häire, supressorlümfotsüütide esilekutsumine, funktsionaalselt aktiivsete Langerhansi rakkude kadumine epidermisest. UVR aktiveerib keratinotsüüte, suurendab teatud tsütokiinide ja kasvufaktorite tootmist. Kroonilise insolatsiooniga kokku puutunud nahal ilmnes tendents nuumrakkude arvu suurenemisele pärisnahas. Kõik naharakud võivad muutuda pahaloomuliseks, kuid basaal- ja lamerakk-kartsinoomid arenevad sagedamini.
Kõige rohkem kahjustavad UV-B-kiired, kuid rakutasandil võivad erinevad kromofoorid ka UV-A energiat neelata ja vabu radikaale tekitada. Nad toimivad membraani lipiididele ja valkudele, hävitades DNA. Bioloogiliselt oluliste makromolekulide kahjustus ei tulene mitte valguskvantide otsesest neeldumisest nende poolt, vaid ainete fotodünaamilise toime tulemusena. Väikesed UV-A annused või isegi sub-erüteemilised doosid on samuti võimelised moodustama pürimidiini diameere ja põhjustama DNA kahjustusi, mis põhjustavad raku mutatsiooni. Naha tundlikkus päikesevalguse suhtes sõltub selle tüübist. Naha fototüüpe on 6. BCC tekib päikese kiirgusenergia mõjul peamiselt I ja II tüüpi naha valgustundlikkusega inimestel.
UVR-i rollist BCC patogeneesis viitab BCC kõrge esinemissagedus lõunapoolsetes piirkondades, valge rassi kuuluvate patsientide valdav arv, fookuste valdav lokaliseerimine avatud aladel. nahka, kus domineerib haavandiline vorm (83%). Ebapiisava nahapigmentatsiooniga inimestel on haiguse peamiseks põhjuseks kiired lainepikkusega 290–320 nm. Nahavähk võib tekkida mitte ainult loodusliku UV-kiirguse mõjul, vaid ka tööstuslikest allikatest pärineva UV-kiirguse mõjul. Naha suurenenud tundlikkust päikesekiirgusele võivad põhjustada ravimid (tetratsükliinid, sulfoonamiidid, fenotiasiinid, tiasiidid, greseofulviin jt) ja mõned ravimtaimed, eriti kui need sisaldavad kumariine.
On näidatud, et inimese genoomi kromosoomi 9q22.3 mutatsioonid võivad tekkida UV-kiirguse mõjul. Seda kinnitab kõrge risk haigestuda nahavähki patsientidel, kellel on haruldased pärilikud haigused, mida süvendab valgustundlikkus – albinism, pigment-kseroderma, nevoidne basaalrakulise kartsinoomi sündroom.
Keemilised kantserogeenid, mille mõjul BCC võib areneda, võivad olla nafta süsivesinikud, kivisüsi, mineraalõlid, vaigud, arseeniühendid, insektitsiidid, herbitsiidid, naftasaadused jne. Fotoaktiivsete ainete (kivisöetõrv, 8-metoksüpsoraleenid) kasutamine teatud haiguste ravis, hematoporfüriinid) kombinatsioonis UV-A-kiirgusega, suurendab ka nahavähi riski. Eksperimentaalselt tuvastatud vahendajad, kes osalevad keemiatoodete põhjustatud kantserogeneesis. Neid esindab põletikueelsete tsütokiinide rühm, mis on sageli sarnased UV-kiirguse all olevate tsütokiinidega.
Keemiliste kantserogeenide rollile nahavähi patogeneesis viitavad 25 aastat kestnud epidemioloogilised uuringud peredes, kus vanemad olid tootmistingimustes kokkupuutes potentsiaalsete kantserogeenidega. Kasvajaprotsessi tekkimise oht lastel oli üsna suur. V välisõpingud põhirõhk on isadel, sest arenenud riikides on naised palju väiksema tõenäosusega seotud tootmisega kahjulikud tingimused töö. Venemaal, kus naiste osakaal tööstuslikus tootmises on kuni 46%, läbi viidud uuringud näitasid kahjulike ametialaste tegurite tugevat negatiivset mõju vanematele, mis mõjutas laste tervist, sealhulgas vähiriski.
Kiirguskiirgus tuleb ligikaudu 80% juhtudest looduslikest allikatest, sealhulgas kosmilistest kiirtest, UV-kiirgusest ja looduslikest radionukliididest, eriti radoongaasist. Ülejäänud 20% tuleneb erinevatest tehislikest raadio- ja mikrolainekiirguse allikatest, tuumaelektrijaamadest jne. Suurte kiirgusdooside patoloogiline mõju on tõestatud, kuid väikeste dooside kogumõju võib olla inimesele kahjulik. Röntgen-, gamma- ja kosmilist kiirgust nimetatakse ioniseerivaks kiirguseks. Seal on elementaarosakeste kiirgus – elektronid, neutronid, mesonid ja deuterinod. Röntgen- ja gammakiirgus sagedusel 1018–1022 Hz aitavad kaasa naha pahaloomuliste kasvajate tekkele ning ioniseeriv kiirgus, lisaks leukeemia, osteogeensed sarkoomid ja kopsuvähk. Sageli arenevad haigused 10-20 aastat pärast kokkupuudet.
Hilise kantserogeneesi eest vastutav mehhanism ei ole veel hästi teada. Pikka varjatud perioodi kiirgusega kokkupuute ja vähi tekke vahel seletavad mõned teadlased nn indutseeritud geneetilise ebastabiilsuse ilmnemisega. Patoloogilisi geene saab rakupopulatsioonis edasi anda mitme põlvkonna jooksul.
Antropogeenne reostus väliskeskkond radionukliidid eksperimentaalse tulemusena tuumaplahvatused, tuumaenergeetika intensiivne areng, ioniseeriva kiirguse allikate kasutamine tööstuses, transpordis, põllumajanduses, teaduses, samuti laienev röntgen- ja radioisotoopide meetodid Meditsiinialased uuringud on toonud kaasa inimeste välise ja sisemise kokkupuute suurenemise.
Nendest allikatest pärinevad kokkupuutedoosid arenenud riikides on juba mitu korda suuremad kui loodusliku taustaga kokkupuute tase. Soliidkasvajate varjatud periood sõltub kiiritusdoosist ja inimese vanusest ning on keskmiselt 20-30 aastat. Semipalatinski katsekoha ümbruses elava elanikkonna näitel on näidatud kõrgeim BCC ja melanoomi esinemissagedus.
300 BCRC-ga patsiendi ajalooandmete analüüs võimaldas uurida erinevate kantserogeenidega (kiirgus, mikrolainekiirgus, kütused ja määrdeained, insolatsioon jne) kokkupuute sagedust nende kehal. Rohkem kui pooled (57,7%) BCC-ga patsientidest puutusid kokku kantserogeenidega. Neist 61,7% oli kütuse ja määrdeainetega üsna pikal kokkupuutel. Üle poole (57,3%) puutus päikese käes nii tööl kui ka kodus kokku. Kokkupuude mikrolainekiirgusega esines 31% patsientidest, kokkupuudet kiirgusega täheldas 28,3%. Need tegurid kattuvad sageli. Peaaegu 2/3 juhtudest puutusid BCRC patsiendid kokku kahe või enama kantserogeeniga. Sagedamini oli neid 2 (40,7%), harvem - 3 (12,8%) ja 4 (7,8%). Näidati, et kantserogeenide (kütus, määrdeained, kiirgus ja mikrolainekiirgus) kahjulik mõju ilmnes kõige sagedamini kuumas kliimas. 72,5% BCC-ga patsientidest, kes elasid lõunapoolsetes piirkondades, leiti nende tegurite ja insolatsiooni koosmõju.
Sarnane olukord ilmnes erinevates piirkondades elavate patsientide puhul, kus domineeris lõunapoolne piirkond (66,4%). On kindlaks tehtud kantserogeeni toime hilinenud mõju. Kasvajad 68,6% juhtudest tekkisid pensioniperioodil või 12,6 ± 9,3 aastat pärast kantserogeeni lõppu.
Nahavähi ja AB0-süsteemi veregruppide antigeenide seose uurimine, võttes arvesse kantserogeneesi soodustavate tegurite mõju, näitas huvitavaid mustreid. Leiti, et BCRC moodustumise sagedus, kasvu intensiivsus ja kasvajate suurus sõltusid endo- ja eksogeensete tegurite konjugatsioonist. Kantserogeenide mõjul tekkis BCC 1,7 korda sagedamini II (AO) veregrupiga patsientidel ja 2 korda sagedamini IV (AB) patsientidel. Enamikul juhtudest (82%) esines BCC patsientidel, kes olid kantserogeenidega kokku puutunud 5 aastat või kauem. Materjali statistiline töötlemine Spearmani korrelatsioonikoefitsiendi abil näitas, et teatud kantserogeenid erinevate veregruppidega BCC-ga patsientidel olid seotud kasvajate suurusega. Anamneesis kiirgusega kokkupuute korral registreeriti suuri kasvajaid III ja IV veregrupiga patsientidel, insolatsioon - I rühma patsientidel, DBS - II ja III veregrupiga patsientidel.
Onkoloogiliste haiguste patogeneesis on eriti oluline viirusest põhjustatud kantserogenees. Selle põhjuseks on viiruste levimus ja nende elutsükli eripära.
Seoses väljendunud onkogeense potentsiaaliga pakub erilist huvi inimese papilloomiviirus (HPV). Molekulaarbioloogiliste uurimismeetodite laialdane kasutuselevõtt on võimaldanud tuvastada enam kui 200 HPV genotüüpi. HPV nakatab basaalepiteelirakke ning viiruse eri tüübid erinevad oma tropismi poolest erinevate kudede suhtes: ühed on seotud nahakahjustustega (käte, jalgade ja näonahk), teised nakatavad suuõõne, neelu limaskesti. , hingamisteed ja anogenitaalpiirkond või silma sidekesta.
On kõrge ja madala onkogeense riskiga HPV. Kõrge onkogeense riskiga viiruste rühma kuuluvad ka sellised viirusetüübid, mida vähi puhul avastatakse harva, kuid mida kõige sagedamini seostatakse düsplaasia tekkega. erineval määral. See võimaldas neid eristada eraldi grupp- Keskmise onkogeense riskiga HPV.
Varasemate HPV geenide - E6 ja E7 ning vähemal määral E5 produktidel on transformeeriv ja kantserogeenne potentsiaal. Nende geenide produktid interakteeruvad rakulise kasvaja kasvu supressorgeenidega p53 ja Rb, mis põhjustab nende inaktiveerumist ja nakatunud rakkude kontrollimatut kasvu koos genoomsete mutatsioonide kuhjumisega. E6 ja E7 valkude afiinsus p53 ja Rb suhtes erineb kõrge ja madala onkogeensusega HPV tüüpide puhul. On kindlaks tehtud HPV DNA olemasolu healoomuliste epiteeli kasvajate ja BCC kudedes. BCC-ga patsientidel määratakse immuunsupressioon, mis mõjutab immuunsuse rakulist sidet, fagotsüütilist aktiivsust, endogeensete interferoonide tootmist, A-, M-, G-klassi immunogbuliinide tootmist. Kõige enam tuvastati immuunpuudulikkus haavandilistel, eriti korduvatel BCC vormidel, mis moodustavad 64% kõigist basalioomidest.
Epidermaalsete Langerhansi rakkude arvu vähenemine nahas ja nende funktsioonide rikkumine põhjustavad kasvajavastase kasvu kaitsemehhanismide vähenemist. Kasvajarakkude diferentseerumisel ja proliferatsioonil on suur tähtsus tsütokiinidel, mis reguleerivad pahaloomuliste kasvajate apoptoosi ja teisi tsütotoksilisuse mehhanisme.
Gorlin-Goltzi sündroomiga patsientidel ilmnes normaalsete tapjate aktiivsuse vähenemine 3% -ni (sagedusega 50,4%). See toob kaasa rakulise immuunsuse väljendunud puudulikkuse kasvajavastase toime eest vastutavas lülis, mis on eeltingimus mitmete kahjustuste ja siseorganite patoloogiate tekkeks nendel patsientidel. Autoimmuunhäired esinevad ka kantserogeneesis.
Basaalrakulise nahavähi klassifikatsioonid
BCRC üldtunnustatud klassifikatsioon puudub. Meie riigis on A.K. pakutud klassifikatsioon. Apatenko.Kõik kasvajad jagati kolme rühma, sealhulgas mitmed variandid:
Diferentseerumata või halvasti diferentseerunud basalioomid:
A) valdavalt tahke struktuuriga diferentseerumata basaloom (mõnikord peene näärme- või piloidse diferentseerumisega);
b) pigmenteerunud basaloom;
c) pindmine multitsentriline basaloom.
Diferentseeritud basalioomid:
a) näärmete diferentseerumisega (adenoidne basaloom);
b) piloidse diferentseerumisega (trihhobasalioom); ,
c) rasvase diferentseerumisega;
d) lameepiteeli (epidermoidse) diferentseerumisega;
e) keeruline struktuur (koos olemasoluga erinevat tüüpi diferentseerimine).
Basalioomi erivormid:
a) sklerodermiataoline;
b) Pinkuse fibroepiteliaalse kasvaja tüüpi basaloom;
c) basaloom, mis tekib epidermise tsüsti seinas.
Mõnevõrra hiljem pakkusid W. Lever ja G. Shaumburg – Lever välja oma BCC klassifikatsiooni, olenevalt rakkude tüübist ja nende diferentseerumise suunast. Säilis jaotus kolme rühma (diferentseeritud, diferentseerumata ja erivormid), halvasti diferentseerunud vormid jäeti välja, ühe või teise vormiga seotud CRC variantide jaotus oli erinev, lisandusid uued kasvajate variandid. Diferentseerunud kasvajate rühma kuulusid autorid tsüstilised, adenoidsed, keratootilised, granulaarsed ja adamantinoomilaadsed variandid; rühmas diferentseerumata - tahked, pigmenteerunud, sklerodermiataolised (morphea) ja pindmised.
E.S. Snarskaja teeb ettepaneku säilitada BCC jagunemine diferentseeritud vormideks (basalioomid koos higi-, rasunäärmete või piloidse diferentseerumise elementidega) ja diferentseerimata (pindmine, tahke, morfe-sarnane, adenoidne) vormideks ning võtta arvesse üleminekuvormide olemasolu.
A.N. Khlebnikova tuvastas immunohistokeemiliste uurimismeetodite põhjal BCC histoloogilised tüübid sõltuvalt rakkude kasvu vormist, nende funktsioonist ja diferentseerumise suunast ilma neid rühmadesse ühendamata. Nende hulka kuuluvad pindmine, multitsentriline, tahke, adenoidne (adenotsüstiline), tahke-adenoidne, pigmenteerunud, sklerodermiataoline BCC, rasunäärme diferentseerumisega, piloidse diferentseerumisega (trihhobasalioom), lameepiteeli (epidermoidse) diferentseerumisega ja keerulise struktuuriga kasvaja (erineva tüüpi diferentseerimisega).
Kasutades sama meetodit BCC diagnoosimiseks, pakkusid T. Wade ja A. Ackerman välja oma klassifikatsiooni, mis sisaldab juba 26 sõltumatut basalioomi histoloogilist varianti, ilma neid rühmadesse ühendamata.
Vastavalt WHO kliinilisele ja morfoloogilisele klassifikatsioonile (Lyon, 2006) eristatakse järgmisi BCRC vorme: pindmine, nodulaarne, (tahke), mikronodulaarne, infiltratiivne, fibroepiteliaalne, BCRC koos adneksaalse diferentseerumisega, basaal- lamerakuline (metatüüpne) vähk, keratootilised, tsüstilised, adenoidsed, morfealaadsed, infundibulotsüstilised, pigmenteerunud ja muud haruldased variandid.
Kuid igapäevapraktikas on sageli vaja piirduda BCC kliinilise klassifikatsiooniga. T. Fitzpatricku järgi eristatakse viit kliinilist vormi: kasvajaline, haavandiline, sklerodermiataoline, pindmine ja pigmenteerunud. T.P. Pisklakova teeb ettepaneku eristada veel mitmeid BCC kliinilisi vorme: kolme sorti kasvaja (eksofüütne, papillaarne ja nodulaarne), haavandiline, pindmine, pigmenteerunud, sklerodermiformne (isearmistumine) ja tsüstiline. R. Raichev ja V. Andreev tuvastasid kaks BCRC pinnavormi varianti - pagetoidne ja erütematoosne. Praegu on kõige sagedamini kasutatav klassifikatsioon B.A. Berenbein, A.M. Vavilov ja V.V. Dubensky, mis määrab basalioomi pindmised, kasvajalised, haavandilised, pigmenteerunud ja sklerodermiataolised vormid.
Basaalrakulise nahavähi kulgemise tunnused
BCC iseloomustamisel peab arst arvestama mitmete kliiniliste kriteeriumidega – tuumori esmase või korduva kasvuga, nende arvu, kuju, lokaliseerimisega, kombinatsiooniga teiste nahakasvajatega ja siseorganid. BCC retsidiivid registreeritakse pärast moodustiste eemaldamist erinevate meetoditega. Peaaegu pooltel (47,5%) juhtudest tekkisid BCC retsidiivid pärast krüodestruktsiooni, umbes 1/5 (18,4%) - pärast kirurgiline ekstsisioon kasvajad, harvem pärast laserdestruktsiooni (11,8%), kiiritusravi (10,5%) ja elektrokoagulatsiooni (9,2%) ning ühel juhul pärast fotodünaamilist ravi ja kombineeritud ravimeetodite kasutamisel.Kirjanduse andmetel on retsidiivide sagedus vahemikus 10–29,2%. Kõige sagedasem (89%) kordus tekkis 5 aastat pärast ravi lõppu. On oluline, et retsidiivid võivad olla üksikud (82%) ja korduvad (28%). Retsidiivid tuleks eristada uute proliferatiivse kasvu fookuste ilmnemisest terve naha piirkondades, mida täheldati 10-20% patsientidest.
Esmase ja korduva BCC käigus on erinevusi. 429 silmalaugude BCC-ga patsiendi vaatlusandmed Tšeljabinski piirkondliku onkoloogilise dispanseri oftalmoonkoloogilises keskuses (1999–2005) näitavad üksikute ägenemiste ülekaalu (2,9 korda) võrreldes mitmete ägenemistega. Korduva BCC-ga võrreldes esmase protsessiga täheldati hulgikasvajaid oluliselt 2,7 korda sagedamini (24,5% vs 9%), 1,6 korda sagedamini T2N0M0 staadiumiga patsientidel (36,9% vs 27,7%) ja 2,2 korda sagedamini. sagedamini T3-4N0M0-ga (24,6% versus 11%). Selgus retsidiivide sageduse sõltuvus kasvaja lokaliseerimisest. Kui see paiknes alumise silmalau nahal intermarginaalse ruumi haaratusega, täheldati ägenemisi 1,9 korda sagedamini (27,7% versus 15%) kui isoleeritud lokaliseerimisel ainult silmalaul; 2,2 korda sagedamini (24,6% versus 12%) - laialt levinud protsessiga, mis hõlmab kahte või enamat anatoomilist tsooni.
BCC haavandilise vormi korral registreeriti ägenemised 57% juhtudest, agressiivse kasvuga - 46,7% ja segakasvuga - 26,6%.
Kasvajakoldete arv BCC-s võib olla üks ja mitu. Primaarsete hulgikasvajate määratluse kohaselt saab neoplasmide ilmnemist registreerida sünkroonselt (samaaegselt), metakroonselt (järjestikuliselt) ja kombineeritult.
BCC mitme kolde esinemissagedus on väga erinev - 1 kuni 21,4%. Mitme basalioomi arengu sageduse erinevusi saab seletada mitmest küljest. Esiteks tuleks arvesse võtta piirkondlikke iseärasusi. ökoloogiline keskkond kus elavad BCC patsiendid ja põhjustas tehnogeense kontakti erinevate kantserogeenidega. Teiseks erinevate teadlaste analüüsitud materjali maht. Mida pikem on statistilise analüüsiga hõlmatud ajavahemik, seda suurem on mitme BCC-ga patsientide registreerimise tõenäosus. Kolmandaks onkoloogilise erksuse olemasolu patsientidel, mis on seotud tervislike eluviiside propageerimisega nende seas. Mida varem patsient eriarsti poole pöördub, vähem tõenäoline mitme kasvaja olemasolu.
Ülekaalus olid üksikute kasvajatega patsiendid (85,6%), kelle haigus kestis kuni aasta. Üle 12-aastase protsessi kestusega vähenes üksikute kasvajatega patsientide arv 1,9 korda (85,6% versus 45,2%) ja mitme kasvaja korral suurenes see 3,8 korda (14,4% versus 54,8%). Märgiti, et mitme basalioomi korral registreeritakse sagedamini BCC pindmisi vorme. Samal ajal väheneb nende registreerimise sagedus haiguse kestuse pikenedes.
Selgus, et pindmine vorm oli palju harvem haiguse kestusega aastast kuni 12 aastani ja üle 12 aasta, võrreldes kuni aastase retseptiga. Haavandilise vormi esinemissagedus seevastu suurenes 2,6 korda (1 aastalt 12 aastani) ja 1,8 korda (üle 12 aastani) võrreldes haigestumusega kuni aastani retsepti alusel. Patsientidel tuvastati pigmenteerunud ja sklerodermiataolisi vorme ainult protsessi kestusega 1 kuni 6 aastat. Tahke vorm domineeris erineva protsessi kestusega patsientidel ja ulatus 59,6% -st, kui haigus ilmnes enam kui 12 aastat tagasi, kuni 78,4% -ni, kui kasvaja esines aasta või vähem. On märkimisväärne, et haiguse väljakirjutamise suurenemisega suurenes erinevate kasvajavormide kombinatsiooniga patsientide arv 5,7 korda, 4,6%-lt (kuni aastani) 26,2%-ni (üle 12 aasta). Pindmine vorm esines sagedamini retsepti alusel kuni aastani ja mitme kahjustusega patsientidel. Kasvaja haavand tekkis aasta pärast selle tekkimist. BCC pigmenteerunud ja sklerodermiataolised vormid tekkisid, kui haiguse kestus oli 1 kuni 6 aastat.
Mitmed basalioomid võivad olla geneetiliste sündroomide, eriti Gorlin-Goltzi sündroomi ja kseroderma pigmentosa ilmingud. Nendel juhtudel võib BCC esimest korda tekkida lapsepõlves ja noorukieas.
Gorlin-Goltzi sündroom (basaalrakulise nevuse sündroom, nevoidse basaalrakulise kartsinoomi sündroom) on geneetiliselt määratud haigus, mille peamiseks sümptomiks on BCC mitmekordne iseloom koos närvi-, endokriinsüsteemi, luustiku, silmade ja muude organite väärarengutega. ja koed. Selle sündroomi puhul on tõestatud mutatsioonide olemasolu PTCH geenis, mis paikneb kromosoomi lookuses 9q 22.3 q31. Gorlin-Goltzi sündroomiga patsientidel avastatakse mitmesuguseid väärarenguid - palmoplantaarsed depressioonid, odontogeensed tsüstid, luutsüstid, hüpertelorism, rindkere, ribide lõhenemine, kaasasündinud pimedus, katarakt jne. Sündroomi esinemissagedus populatsioonis on hinnanguliselt 1: 56 000 ja moodustab 0,5% kõigist basapioomide juhtudest ja 6,7% mitme basapioomi struktuuris.
Samal ajal tuleb meeles pidada, et mitu basalioomi ei näita alati Gorlin-Goltzi sündroomi olemasolu. Lisaks närvisüsteemi, endokriinsüsteemi, luustiku, silmade ja muude organite ja kudede väärarengute puudumisele on ka teisi kliinilisi kriteeriume. Keskmine vanus Gorlin-Goltzi sündroomiga patsientidel on 46,7 aastat, keskmine proliferatiivse kasvu fookuste arv on 25,1, mis paiknevad võrdselt avatud ja suletud nahapiirkondadel. Hulgibasalioomide ilmnemine on patsientide prioriteediks, kelle keskmine vanus on 63,9 aastat, keskmine koldete arv on 3,7 ja nende domineeriv lokaliseerimine avatud aladel.
Mitu BCC-d võib olla haruldase geneetilise sündroomi (xeroderma pigmentosum) ilming. See tekib siis, kui kumbki vanem annab lapsele edasi retsessiivse mutantse geeni, mis vastutab reparatiivse DNA sünteesi eest. Pigmentaalset kserodermat iseloomustab naha ülitundlikkus ultraviolettkiired ja ioniseeriv kiirgus. Haiguse esinemissagedus Euroopa elanikkonna esindajate seas on 1:250 000. varajased sümptomid Esimesel kolmel eluaastal esinevad fotodermatiit, valgusfoobia, konjunktiviit. 10-15 aasta pärast areneb BCC, mis võib olla mitmekordne.
BCRC-d võib kombineerida naha ja teiste organite pahaloomuliste kasvajatega. Selliste sagedus kliiniline pilt peaaegu sama Venemaa Föderatsiooni erinevates piirkondades: 7% - Tšeljabinski piirkond, 10,7% - Kesk-Uuralid, 8% - Moskva piirkond. Sagedamini eelneb BCC käärsoole kasvajate tekkele ja/või kombineeritakse nendega.
BCC paikneb peamiselt avatud nahapiirkondades. Peaaegu 3/4 (72,7%) patsientidest esineb BCC peanahal, väikesel osal patsientidest (8,7%) kehatüve nahal ja üksikutel vaatlustel alajäsemetel (2,3%), kaelal (1,7%). %) ja ülemised jäsemed (1%). 13,6% juhtudest paiknesid kasvajad kahes või enamas anatoomilises piirkonnas.
Viidi läbi kasvaja lokaliseerimise kvantitatiivne hindamine. Selleks loendati need täielikult 300 BCC-ga patsiendil, võttes arvesse protsessi teemasid. Selgus seos arengu sageduse ja kasvajate keskmise arvu vahel naha erinevates osades, sealhulgas pea erinevates anatoomilistes piirkondades. Kõrgeimad määrad registreeriti peapiirkonnas (vastavalt 83,3% ja 1,4). Mõlemad näitajad olid oluliselt madalamad kasvajate lokalisatsioonis nii tüve kui ka jäsemete naha avatud ja suletud piirkondades. Samal ajal on kehatüve nahal (21,3% ja 0,42) ja alajäsemed(6,3% ja 0,07) olid hinded kõrgemad kui kaelanaha (3,7% ja 0,04) ja ülajäsemete (3,3% ja 0,11) hindamisel. Saadud andmed näitavad, et insolatsioon ei mängi alati haiguse patogeneesis juhtivat rolli.
Analüüsides BCC lokaliseerumist peas, olid kasvajate arengumäärad ja keskmine arv suurim ninas (21,7% ja 0,27), periorbitaalses piirkonnas (19,7% ja 0,21), põskede nahal. (15% ja 0,22), auricle ja väline kuulmislihas (15,4% ja 0,17), samuti otsmik (13,7% ja 0,19). Näitajad olid veidi madalamad peanaha (11,7% ja 0,16) ja oimute naha (10,7% ja 0,12) hindamisel ning minimaalsed huule naha kasvajate esinemissageduse ja keskmise arvu arvutamisel (2,7% ja 0,03) ning nasolaabiaalsed voldid (1,7% ja 0,02).
Järeldus
Epidemioloogiat, etioloogiat ja patogeneesi, BCC klassifikatsiooni ja kulgu käsitlevate kirjandusandmete analüüs võimaldab praktikul laiendada selleteemalisi teadmisi ja kasutada neid oma igapäevatoimingutes.Basaloom ehk nahavähk on pahaloomuline kasvaja, mis võib tekkida naharakkudest (epiteelist). Nahavähki on kolme tüüpi:
basaloom või basaalrakuline kartsinoom (umbes 75% juhtudest); lamerakk-kartsinoom (umbes 20% juhtudest); muud tüüpi vähid (umbes 5% juhtudest).
Basalioom on kõige levinum nahavähi tüüp. See ei anna kaugeid metastaase. Haiguse healoomulise kulgemise tõttu nimetatakse seda ka piiripealseks nahakasvajaks. Arstide seas arvatakse, et basalioomisse ei saa surra. Kuid nagu ka lamerakk-kartsinoomi puhul, sõltub kõik tähelepanuta jätmise astmest ja haiguse kiirusest.
Basalioomi tunnus, mida märgivad kõik onkoloogid, on suur retsidiivi oht. Ükski naha basalioomi ravimeetod, isegi sügav ekstsisioon, ei taga onkoloogia uuesti ilmnemist. Teisest küljest ei pruugi naha basaloom isegi väikeste sekkumiste korral uuesti ilmneda.
Väike naha basalioom on peaaegu alati edukas ravi. Kui aeg vahele jäi, on naha basaloom tõenäoliselt juba muutunud umbes 10 cm suuruseks haavandiks, mis hakkab kasvama veresoonteks, kudedeks ja närvideks. Enamikul juhtudel sureb patsient haigusest põhjustatud tüsistuste tõttu. 90% naha basalioomi juhtudest paiknevad näol.
Lamerakuline nahavähk
Lamerakk-nahavähki nimetatakse ka tõeliseks vähiks.. See kordub sageli, annab metastaase piirkondlikesse lümfisõlmedesse, põhjustab eraldunud metastaaside ilmnemist erinevates elundites.
Lamerakk-kartsinoomi ja basalioomi põhjused on järgmised:
ioniseeriv kiirgus; termilised ja mehaanilised vigastused; armistumine; igasugune mõju keemilised ühendid: tõrv, arseen, kütused ja määrdeained.
Väliselt võib naha lamerakk-kartsinoom ja basaloom olla haavand või kasvajamoodustis (sõlm, hambakatt, "lillkapsas").

Nahavähi diagnoosimine
Diagnoos tehakse patsiendile pärast läbivaatust ja testide seeriat, sealhulgas histoloogilist või tsütoloogilist uuringut. Histoloogiliseks uuringuks on vajalik kasvaja operatiivne biopsia, tsütoloogiliseks uuringuks piisab kraapimisest või määrimisest.
Kui avastatakse lamerakuline kartsinoom ja lümfisõlmede suurenemine, võib osutuda vajalikuks nende samade lümfisõlmede biopsia, millele järgneb saadud materjali tsütoloogiline uuring. Samuti tehakse selle vähivormi rutiinse uuringu vormis piirkondlike lümfisõlmede, maksa ja kopsude ultraheliuuring.

Ravi põhimõtted
Kui teil on naha basalioom või lamerakk-kartsinoom, võib ravi olla erinev - kõik sõltub haiguse staadiumist. Enamikul juhtudel hõlmab lamerakuline nahavähk operatsiooni, olenemata sellest, milliseid sümptomeid see põhjustab. Seetõttu kasutatakse sageli tervete kudede naha väljalõikamise meetodit: taane servast peaks olema umbes 5 mm. See protseduur viiakse läbi kohaliku anesteesia all. Kui nahavähk on jõudnud tõsisesse staadiumisse ja metastaseerunud, hõlmab ravi piirkondlike lümfisõlmede väljalõikamist.
Naha basalioomiga saab ravi läbi viia plastilise kirurgia meetoditega. See on õigustatud suurte kasvajate esinemise korral.
Teine ravimeetod on Mohsi operatsioon. See meetod hõlmab kasvaja väljalõikamist vähikoe otsa piiridesse. Kiiritusravi kasutatakse siis, kui kasvaja on väga väike või, vastupidi, hilisemates staadiumides. Mõnel juhul on asjakohane laserdestruktsiooni, krüodestruktsiooni ja fotodünaamilise ravi kasutamine. Metastaatilisi ehk kaugelearenenud vähivorme ravitakse keemiaraviga.
Sellel haigusel on palju nimesid. basalioom, basaalrakuline epitelioom, ulcusrodens või epitheliomabasocellulare. See viitab haigustele, mida sageli leitakse patsientide seas. Põhimõtteliselt on meie riigis termin "basiloma" erialakirjanduses tavalisem. Kuna naha kasvajal on selgelt destabiliseeriv kasv, mis kordub regulaarselt. Aga metastaasid see vähk ei saa olla.
Mis põhjustab naha basalioomi?
Paljud eksperdid usuvad, et põhjused peituvad individuaalne areng organism. Sel juhul algab lamerakuline kartsinoom oma tekkega pluripotentsetes epiteelirakkudes. Ja nad jätkavad oma edusamme igas suunas. Kui arendada vähirakud Olulist rolli mängib geneetiline tegur, samuti mitmesugused immuunsüsteemi häired.
Mõjutada kasvaja arengut tugev kiiritus või kokkupuude kahjulike kemikaalidega, mis võivad põhjustada pahaloomulisi kasvajaid.
Basalioom on võimeline moodustuma ka nahal, millel pole mingeid muutusi. Ja nahk, millel on erinev nahahaigused(posriaas, seniilne keratoos, tuberkuloosne luupus, radiodermatiit ja paljud teised) on hea platvorm vähi tekkeks.
Basaalrakulise epitelioomi korral kulgevad kõik protsessid väga aeglaselt, mistõttu nad ei muutu metastaasidega komplitseeritud lamerakk-kartsinoomiks. Sageli hakkab haigus ilmnema naha ülemises kihis, juuksefolliikulites, kuna nende rakud on sarnased basaalepidermisega.
Arstid tõlgendavad seda haigust kui spetsiifilist kasvaja moodustumist, millel on lokaalne hävitav kasv. Mitte nii pahaloomuline või healoomuline kasvaja. On juhtumeid, kui patsient puutus näiteks tugevalt kokku röntgeniaparaadi kahjulike kiirtega. Seejärel on basaloom võimeline arenema basaalrakuliseks kartsinoomiks.
Mis puudutab histogeneesi, siis kui elusorganismi kudedes areneb, ei oska teadlased ikka veel midagi öelda.
Mõned arvavad, et lamerakuline kartsinoom saab alguse esmasest nahaidust. Mõned usuvad, et moodustumine pärineb naha struktuuri epiteeli kõigist osadest. Isegi embrüo idu ja väärarengute tõttu.
Haiguse riskifaktorid
Kui inimene puutub sageli kokku arseeniga, saab põletushaavu, on kiiritatud röntgeni- ja ultraviolettkiirgusega, siis on risk basalioomi tekkeks väga suur. Seda tüüpi vähki leidub sageli esimest ja teist tüüpi nahaga inimestel, aga ka albiinodel. Pealegi kogesid nad kõik pikka aega kiirgusega kokkupuute mõju. Isegi kui sisse lapsepõlves inimene puutus sageli kokku insolatsiooniga, siis võib kasvaja tekkida aastakümneid hiljem.
Haiguse päritolu ja areng
Patsientide naha välimine kiht on veidi vähenenud, mõnikord väljendunud. Basofiilsed rakud hakkavad kasvama, kasvaja muutub ühekihiliseks. Anaplaasia on peaaegu nähtamatu, ontogenees on veidi väljendunud. Lamerakk-kartsinoomil metastaase ei esine, sest verekanalitesse sattunud kasvajate rakud ei saa paljuneda. Kuna neil puuduvad kasvufaktorid, mida kasvaja strooma peaks tootma.
VIDEO
Naha basalioomi nähud
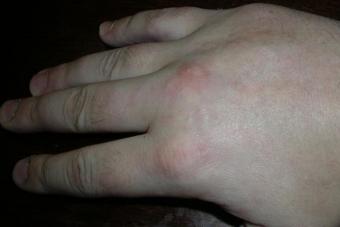
Naha basaalrakuline epitelioom on üksildane moodustis. Kuju sarnaneb poolkuuliga, vaade on ümaram. Neoplasm võib veidi naha kohal välja ulatuda. Värvus on rohkem roosa või hallikaspunane, pärlmutter varjundiga. Mõnel juhul ei erista basiiloom normaalsest nahast üldse.
Puudutades on kasvaja sile, selle keskel on väike lohk, mis on kaetud õhukese, veidi lõdva sanious koorikuga. Kui eemaldate selle, leiate selle alt väikese erosiooni. Mööda neoplasmi servi on rullikujuline paksenemine, mis koosneb väikestest valkjatest sõlmedest. Nad näevad välja nagu pärlid, mille järgi basiiloom määratakse. Inimesel võib selline kasvaja olla mitu aastat, muutudes vaid veidi suuremaks.
Selliseid kasvajaid patsiendi kehal võib olla palju. Veel 1979. aastal leidsid teadlased K.V. Daniel-Beck ja A.A. Kolobjakov leidis, et primaarset mitut liiki võib leida 10% patsientidest. Kui kasvajakoldeid on kümneid või rohkemgi. Ja see ilmneb siis mittebasotsellulaarses Gorlin-Goltzi sündroomis.
Kõik sellise nahavähi tunnused, isegi Gorlin-Goltzi sündroom, võimaldavad selle jagada järgmisteks vormideks:
nodulaarne haavand (ulcusrodens); pinnapealne; sklerodermiataoline (morphea tüüpi); pigment; fibroepiteliaalne.
Kui haigel inimesel on palju koldeid, võib vorme olla mitut tüüpi.
Basalioomi tüübid
Pindmine tüüp väljendub nahale ilmumises roosad laigud, veidi ketendav. Aja jooksul muutub koht selgemaks, omandades ovaalse või ümara kuju. Selle servadel on näha väikseid kergelt läikivaid sõlmekesi. Seejärel ühinevad nad tihedaks rõngaks, mis sarnaneb rulliga. Laigu keskel on lohk, mis muutub peaaegu tumedaks pruun. See võib olla üks või mitu. Ja ka kogu kolde pinnal on tihedate väikeste osakeste lööve. Peaaegu alati on lööbe olemus mitmekordne ja basiiloom voolab pidevalt. Selle kasv on väga aeglane. Kliinilised nähud on tugevalt sarnased Boweni tõvega.
Pigmenteeritud basalioomi tüüp meenutab nodulaarset melanoomi, kuid ainult tihedus on tugevam. Mõjutatud aladel on sinakasvioletne või tumepruun toon. Sest täpne diagnoos viia läbi plekkide dermoskoopiline uurimine.
Kasvaja tüüp algab väikese sõlme väljanägemisega. Siis läheb aina suuremaks ja suuremaks. Selle läbimõõt on umbes kolm sentimeetrit. Ja see näeb välja nagu ümmargune seisva roosa värvi täpp. Kasvaja siledal pinnal on selgelt nähtavad laienenud väikesed veresooned, mõned on kaetud hallika kattega. Mõjutatud piirkonna keskosas võib olla tihe koorik. Kasv ei ulatu nahast kõrgemale ja tal pole jalgu. Seda tüüpi on kaks vormi: väikeste ja suurte sõlmedega. See sõltub kasvaja suurusest.
Haavandiline tüüp ilmneb primaarse variandi variatsioonina. Ja ka pindmise või kasvaja basilioomi ilmingu tagajärjel. Tüüpiline märk seda haigusvormi peetakse väljendiks lehtri kujul. See näeb välja massiivne, selle kangas tundub olevat alumistele kihtidele liimitud, nende piirid pole selgelt nähtavad. Kogunemiste suurus on palju suurem kui haavand. Selle variandi puhul on kalduvus tugevatele väljendustele, mille tõttu koe alumine osa hakkab kokku kukkuma. On juhtumeid, kui haavandilist välimust raskendavad papilloomide ja tüükade kujul esinevad kasvud.
Sklerodermiataolisel või cicatricial-atroofilisel tüübil on väike, selgelt määratletud infektsioonikolde, mis on põhjas tihendatud, kuid ei ulatu nahast kõrgemale. Värvitoon on lähemal kollakasvalkjale. Laigu keskel tekivad atroofeerunud transformatsioonid ehk düskroomia. Mõnikord tekivad erineva suurusega erosioonikolded. Neil on koor, mida on väga lihtne eemaldada. See on tsütoloogiliste uuringute läbiviimisel positiivne hetk.
Pinkuse fibroepiteliaalne kasvaja on lamerakk-kartsinoomi tüüp, kuid see on üsna kerge. Väliselt näeb see välja nagu inimese nahavärvi sõlme või tahvel. Sellise koha konsistents on tihe ja elastne, erosiooni sellel ei täheldata.
Basaalraku epitelioomi ravitakse konservatiivselt. Arstid eemaldavad kahjustused terve naha piiril kirurgiliselt. Samuti praktiseeritakse krüodestruktsiooni. Seda ravi kasutatakse, kui pärast operatsiooni on võimalik kosmeetiline defekt. Prospidiini ja colhamic salvidega on võimalik plekke määrida.
Basalioom (sünonüüm basaalrakulisele kartsinoomile) on naha kõige levinum pahaloomuline epiteeli kasvaja (80%), mis tekib epidermisest või juuksefolliikulist, koosneb basaloidrakkudest ja mida iseloomustab lokaalselt hävitav kasv; metastaase väga harva.
Tavaliselt areneb see välja 40 aasta pärast pikaajalise insolatsiooni, keemiliste kantserogeenide või ioniseeriva kiirguse kokkupuute tõttu. Sagedamini meestel. 80% juhtudest on see lokaliseeritud pea ja kaela nahal, 20% on see mitmekordne.
Kliiniliselt eristatakse järgmisi basalioomi vorme:
pinnapealne- mida iseloomustab ümmargune või ovaalne ketendav täpp, millel on niitjas serv ja mis koosneb väikestest läikivatest pärlisõlmedest, hägune roosa;
O punnis algab kuplikujulise sõlmega, mille läbimõõt ulatub mõne aastaga 1,5–3,0 cm-ni,
haavandiline areneb peamiselt või muudel haavanditel; suhteliselt väikese suurusega lehtrikujulise haavandiga basalioomi nimetatakse ulcus rodeus'eks ("söövitav") ja see levib sügavale (kuni fastsia ja luuni) ja piki perifeeriat - ulcus terebrans ("läbitungiv");
sklerodermiataoline basalioomil on tihe valkjas naast, millel on kõrgem serv ja telangiektaasiad pinnal.
Histoloogiliselt kõige levinum (50–70%) struktuuritüüp, mis koosneb erineva kuju ja suurusega ahelatest ja kompaktselt paiknevate süntsütiumi meenutavate basaloidrakkude rakkudest. Neil on ümarad või ovaalsed hüperkroomsed tuumad ja napp basofiilne tsütoplasma, piki ahelate perifeeriat on prismarakkude "palisaad" ovaalsete või veidi piklike tuumadega - tunnusjoon basalioom. Sageli esinevad mitoosid, rakuline kiuline sidekoe strooma moodustab kimpude struktuure, sisaldab limaainet ja lümfotsüütide ja plasmarakkude infiltraati.
Basalioomide kulg on pikk. Retsidiivid tekivad pärast ebapiisavat ravi, sagedamini kasvaja läbimõõduga üle 5 cm, halvasti diferentseerunud ja invasiivsete basalioomidega.
Diagnoos tehakse kliiniliste ja laboratoorsete (tsütoloogiliste, histoloogiliste) andmete põhjal.
Üksiku basalioomi ravi on kirurgiline, samuti süsinikdioksiidi laseri abil krüodestruktsioon; kasvaja läbimõõduga alla 2 cm on efektiivne intron A intralesionaalne manustamine (1 500 000 RÜ ülepäeviti nr 9, kuur koosneb kahest tsüklist). Hulgi basalioomiga tehakse krüodestruktsioon, fotodünaamiline ravi, keemiaravi (prospidiin 0,1 g intramuskulaarselt või intravenoosselt päevas, 3,0 g kuuri kohta). Röntgenteraapiat (tavaliselt lähifookusega) kasutatakse looduslike avade läheduses paiknevate kasvajate ravis, samuti juhtudel, kui muud meetodid on ebaefektiivsed.
Lamerakk-nahavähk (sün.: spinotsellulaarne vähk, lamerakuline epitelioom) on naha pahaloomuline epiteelkasvaja, millel on lamerakuline diferentseerumine.
See mõjutab peamiselt eakaid inimesi. See võib tekkida naha mis tahes osas, kuid sagedamini avatud kohtades (näo ülaosa, nina, alahuul, käeselg) või suu limaskestadel (keel, peenis jne). Reeglina areneb see naha vähieelse tausta taustal. See metastaseerub lümfogeenselt sagedusega 0,5% pahaloomulise päikesekeratoosi korral kuni 60–70% keele lamerakk-kartsinoomi korral (keskmiselt 16%). Lamerakk-nahavähi kolded on üksikud või primaarsed mitmekordsed.
Kliiniliselt isoleeritud kasvaja ja haavandilised nahavähi tüübid.
kasvaja tüüp, mida iseloomustab algselt tihe papule, mida ümbritseb hüpereemia oreool, mis muutub mitme kuu jooksul nahaaluse rasvkoega joodetud tihedaks (kõhre konsistentsiga) mitteaktiivseks sõlmeks (või naastuks), punakasroosa värvi läbimõõduga 2 cm või rohkem soomuste või tüügaste moodustistega pinnal (tüügastega sort), veritsevad kergesti väikseimagi puudutuse korral, nekrotiseerivad ja haavanduvad; selle papillomatoosi sort erineb rohkem kiire kasv, eraldage laial alusel käsnjad elemendid, mis on mõnikord lillkapsa või tomati kujulised. See haavandub kasvaja esinemise 3.-4. kuul.
Haavandiline tüüp, mida iseloomustab ebakorrapärase kujuga ja selgete servadega pindmine haavand, mis levib mitte sügavuti, vaid piki perifeeriat, kaetud pruunika koorikuga (pindmine sort); sügav sort (levib piki perifeeriat ja aluskudedesse) on kollakaspunase (rasvase) põhjaga, järskude servade ja kollakasvalge kattega konarliku põhjaga haavand. Metastaasid piirkondlikesse lümfisõlmedesse tekivad kasvaja esinemise 3.-4. kuul.
Histoloogiliselt iseloomustab lamerakk-nahavähki vohamine epidermise ogakihi rakkude dermise kiududesse. Kasvaja massid sisaldavad normaalseid ja ebatüüpilisi elemente (polümorfsed ja anaplastilised). Atüüpia avaldub erineva suuruse ja kujuga rakkudes, nende tuumade hüperplaasias ja hüperkromatoosis ning rakkudevaheliste sildade puudumises. Patoloogilisi mitoose on palju. Eristage keratiniseeruvat ja mittekeratiniseeruvat lamerakk-kartsinoomi. Väga diferentseerunud kasvajad näitavad väljendunud keratiniseerumist "sarvjas pärlite" ja üksikute keratiniseeritud rakkude ilmumisega. Halvasti diferentseerunud kasvajatel ei ole väljendunud keratiniseerumise tunnuseid, neis leidub teravalt polümorfsete epiteelirakkude ahelaid, mille piire on raske määrata. Rakud on erineva kuju ja suurusega, leitakse väikseid hüperkroomseid tuumasid, kahvatuid tuuma-varju ja lagunemisseisundis tuumasid, sageli tuvastatakse patoloogilisi mitoose. Stroomi lümfoplasmatsüütiline infiltratsioon on kasvajavastase immuunvastuse raskusaste.
Kulg on pidevalt progresseeruv, idanemine aluskudedes, valu, vastava organi talitlushäired.
Diagnoos tehakse kliinilise pildi, samuti tsütoloogiliste ja histoloogiliste uuringute tulemuste põhjal. Diferentsiaaldiagnostika viiakse läbi basalioomi, keratoakantoomi, päikesekeratoosi, Boweni tõve, nahasarve jne korral.
Ravi viib läbi kirurgiline eemaldamine kasutatakse ka tervete kudede sees esinevaid kasvajaid (mõnikord kombineerituna röntgeni- või kiiritusraviga), kemokirurgilist ravi, krüodestruktsiooni, fotodünaamilist ravi jne. Ravimeetodi valik sõltub protsessi staadiumist, lokalisatsioonist, levimusest, histoloogilise pildi olemusest, metastaaside olemasolust, vanusest ja üldine seisund haige. Niisiis, kasvaja lokaliseerimisega ninas, silmalaugudes, huultes, aga ka eakatel inimestel, kes ei suuda kirurgilist ravi taluda, tehakse sagedamini röntgenravi. Ravi edukus sõltub suuresti varasest diagnoosimisest. Lamerakk-nahavähi ennetamine seisneb eelkõige vähieelsete dermatooside õigeaegses ja aktiivses ravis. Sanitaarpropaganda roll lamerakulise nahavähi kliiniliste ilmingute kohta teadvate elanikkonna hulgas on oluline, et patsiendid pöörduksid selle ilmnemisel arsti poole võimalikult varakult. Elanikke on vaja hoiatada liigse päikesekiirguse kahjulike mõjude eest, eriti blondide puhul hele nahk. Tähtsus on ka ohutusnõuete järgimine tootmises, kus on kantserogeene. Sellistes tööstusharudes töötavad töötajad peaksid läbima süstemaatilised kutseeksamid.